Tratamiento de la diabetes mellitus en el embarazo
Treatment of diabetes mellitus during pregnancy
Dr. José Manuel Rodríguez Fernández; Dr. Heriberto Diaz Agüero; Dra. Caridad Irene Amador de Varona; Dr. Sigfrido Valdés Dacal
Hospital Ginecobstétrico Docente Provincial Ana Betancourt de Mora. Camagüey. Cuba.
]]>
RESUMEN
Fundamento: la diabetes gestacional y pregestacional son consideradas enfermedades propias y asociadas al embarazo respectivamente, con graves consecuencias para la madre y el feto.
Objetivo: determinar los resultados médicos con las nuevas formas terapéuticas de la diabetes mellitus durante la gravidez.
Método: se realizó un estudio observacional descriptivo en 929 gestantes, en el Hospital Universitario Gineco-Obstétrico Provincial Ana Betancourt de Mora en Camagüey en el período 2009-2012. El universo estuvo constituido por las embarazadas diagnosticadas con diabetes mellitus en el embarazo, los datos se extrajeron de las historias clínicas, en el análisis estadístico se aplicó relación de variables y se halló probabilidad estadística para lo cual se utilizó el software Microsoft Word y Microsoft Excell para Windows 98.
Resultados: para la diabetes pregestacional y gestacional, la media de la edad fue de 18±6 y 34-5 años, el número de partos de 0, 2±1, 3 y 2±1, 7; el antecedente de abortos inducidos de 0, 1±0, 7 y 1±1, 1 y el de abortos espontáneos de 0, 2±1, 1 y 3±1, 8 respectivamente. Mientras que el tiempo de gestación al diagnóstico fue de 10±1, 2 en las pregestacionales y 18±3 semanas en las gestacionales, el tiempo de gestación al parto de 35, 2±2 para el primer subgrupo y 40, 4±0, 6 semanas para el segundo y el peso del recién nacido de 2 920±212 y 3 500±232 gramos en cada grupo. La insulina simple fraccionada a dosis con más de 30 unidades diarias se utilizó en 80 y en 35 el empleo de la mezcla en la pregestacionales y las gestacionales en 135 simple fraccionada con más de 30 unidades e incluso, en 11 se necesitó la combinación de las insulinas.
Conclusiones: la diabetes pregestacional es más frecuente en adolescentes sin experiencia de parto, el tiempo de embarazo al diagnóstico y al parto fue más precoz en las pregestacionales, mientras que la ganancia de peso y el peso del neonato se comportó con valores permisibles para ambos grupos.
DeCS: DIABETES GESTACIONAL/terapia; TERAPÉUTICA; AUMENTO DE PESO; MUJERES; ESTUDIO OBSERVACIONAL.
ABSTRACT
Background: gestational and pre-gestational diabetes are considered a common and an associated disease of pregnancy respectively, with great consequences for the mother and the fetus. ]]>
Objective: to determine the medical results with the new therapeutic forms of diabetes mellitus during pregnancy.
Method: a descriptive, observational study was conducted in 929 expectant mothers in the Ana Betancourt de Mora Provincial Teaching Gynecobstetric Hospital in Camagüey in the period 2009-2012. The universe was composed of pregnant women diagnosed with diabetes mellitus during pregnancy. The data was taken from the medical histories. A variables relationship was applied in the statistical analysis. The software Microsoft Word and Microsoft Excell for Windows 98 was used and a statistical probability was found.
Results: for pre-gestational and gestational diabetes mellitus, the average age was 18±6 and 34-5 years; the number of births was of 0, 2±1, 3 and 2±1, 7. The antecedent of abortions was of 0, 1±0, 7 and 1±1, 1; the antecedent of miscarriages was of 0, 2±1, 1 and 3±1, 8. On the other hand, the gestation time at diagnosis was of 10±1, 2 in the pre-gestation period and 18±3 weeks in the gestation period. The gestation time at birth was of 35, 2±2 for the first subgroup and 40, 4±0, 6 weeks for the second one. The weight of the newborn babies was of 2 920±212g and 3 500±232g in each group. In the case of the patients in the pre-gestation period, simple insulin fractionated in doses of more than 30 daily units was used in 80 women and a mixture of insulin in 35. In the case of women in the gestation period, insulin fractionated in doses of more than 30 daily units was used in 135 patients, and in 11 patients using the combination of insulin was needed.
Conclusions: pre-gestational diabetes is more frequent in adolescents without delivery experience. The pregnancy time at diagnosis and at birth was more precocious in women in the pre-gestation period, while the weight gain and the weight of the newborns had permissible values in both groups.
DeCS: DIABETES, GESTATIONAL/therapy; THERAPEUTICS; WEIGHT GAIN; WOMEN; OBSERVATIONAL STUDY.
INTRODUCCIÓN
Se define por diabetes gestacional (DG) cualquier alteración del metabolismo de los hidratos de carbono que tiene su inicio o primera identificación durante el embarazo, independientemente de que requiera o no tratamiento insulínico o persista después de concluida la gestación. Mientras que se conceptualiza a la diabetes pregestacional (DPG) como la alteración del metabolismo de los hidratos de carbono, las proteínas y los lípidos caracterizada por hiperglucemia, debido a la ausencia en la secreción de insulina (diabetes tipo I) o por el déficit en la secreción de esta hormona o la resistencia periférica a su acción (diabetes tipo II) que está presente antes de la gestación. Consideradas enfermedades propias y asociadas al embarazo respectivamente, con graves consecuencias para la unidad materno-fetal. Es necesario el diagnóstico oportuno y tratamiento adecuado de las mismas para lograr una conclusión feliz del embarazo y reducir las notables consecuencias maternas, fetales y neonatales que ocasiona la hiperglucemia por ellas provocada. 1-3
A pesar de que son variados los esquemas de tratamiento para la embarazada con diabetes y aún más variados los criterios para diagnosticar la DG y decidir en qué momento iniciar la terapia insulínica, existe un consenso en que el objetivo primordial del tratamiento es el mantenimiento de la normoglucemia como pilar primordial, ya que existen evidencias científicas irrefutables que la relación entre la glucemia materna y los resultados adversos del embarazo, el parto y el puerperio es continua. 3-5
]]> Los datos estadísticos que hablan sobre el comportamiento del uso de la insulina en el tratamiento de la diabetes durante el embarazo en el mundo son muy dispares entre una zona geográfica y otra con una variación entre el 30-60 % de las embarazadas que padecen esta condición.El tratamiento farmacológico con insulina se debe considerar cuando el tratamiento higiénico dietético no logra las cifras para el control de la glucosa en sangre en un periodo de dos semanas o cuando los valores de glucemia al diagnóstico sobrepasan las cifras establecidas. Debe utilizarse la dosis necesaria para alcanzar niveles cercanos a la normoglucemia, sin preocuparse de que se administre demasiada insulina a las grávidas, ya que las exigencias o demandas de la insulina aumentan a partir del segundo trimestre. 5-7Antes de descubrir la insulina, el tratamiento era principalmente dietético, donde se empleaba el aceite de oliva y otras grasas para suplir las calorías derivadas del uso de los carbohidratos y limitar así las hiperglucemias. La insulina fue aislada e inicialmente utilizada en los enfermos de diabetes de Toronto, por Frederick Banting, Charles Best, J. J. Macleod y J.B. Collip, en 1922. A inicios de 1980 se utilizó por primera vez la insulina simple fraccionada por Roversi, lo que produjo un acontecimiento revolucionario en el manejo de las diabéticas embarazadas y se redujo de forma dramática la morbimortalidad materno-perinatal. Desde entonces este medicamento se emplea para el tratamiento de esta enfermedad con importantes cambios en su calidad y formas de administrar. 5,8,9
En los inicios, el tratamiento con insulina simple fraccionada se basaba en la administración de cinco unidades en desayuno, almuerzo y comida las que se aumentaban de cinco en cinco unidades en cada una de las horas a administrar hasta lograr la hipoglucemia clínica, en donde se fijaba como dosis la cifra anterior. Con el decursar del tiempo se incorporó el empleo del micrométodo en los complementarios del laboratorio clínico, por lo que se sustituyó el riesgo de llegar hasta la hipoglucemia en las embarazadas y se pudo obtener un control más real de los niveles de glucemia porque se incluyó seis tomas de glucemia en las 24 horas del día, al decir tres ayunas y tres postprandiales (7 am, 10 am, 2 pm, 8 pm, 2 am y 7 am), de acuerdo a la cifra de glucemia ≥ 6.0 mmol/L, fue el criterio de comenzar con cinco unidades de insulina en desayuno, almuerzo y comida, aunque sólo fuera un horario el alterado, se volvía a repetir el perfil glucémico al tercer día de haber comenzado el tratamiento, si en los sucesivos perfiles se hallaban cifras superiores al valor establecido, el aumento de insulina era de dos en dos. En algunas gestantes evaluadas como DG fue necesario el empleo de insulina en horarios de la noche y la madrugada en correspondencia con las demandas que mostraba el perfil glucémico. En las DPG la conversión de insulina lenta a insulina simple se debe realizar previa a la concepción, de forma tal que se administre en forma de insulina simple las dos terceras partes de la dosis total de insulina lenta que recibía la mujer la cual se distribuye en desayuno, almuerzo y comida y se incrementa en dependencia de los resultados del perfil glucémico.
MÉTODOS
Se realizó un estudio observacional, descriptivo transversal en el Hospital Universitario Gineco-Obstétrico Provincial Ana Betancourt de Mora de Camagüey para demostrar los resultados de la diabetes durante el embarazo y la terapéutica empleada en grávidas atendidas con esta afección durante el período 2009-2012. El universo de estudio quedó constituido por 929 pacientes, con las que se desarrolló la investigación, que fueron divididas en dos grupos: Grupo 1: DPG (127) y Grupo 2: DG (802)
Los datos se procesaron en una base de datos en el programa Microsoft Excel y se analizó mediante el paquete estadístico SPSS (StatisticalPackagefor Social Sciences) versión 15.0 para Windows, en una computadora Pentium IV. Se utilizó estadística descriptiva, media y desviación estándar de las variables cuantitativas estudiadas para cada grupo de forma independiente. Los resultados se presentan en tablas y textos confeccionados por los autores para su exposición. En consideración a los principios éticos, se mantuvo en el anonimato los nombres y otros datos personales de las gestantes en estudio, se cumple con las máximas de beneficencia y de no maleficencia en el seguimiento de las grávidas al igual que se respetó el principio de autonomía, justicia y consentimiento informado con las embarazadas y sus respectivas familias.
RESULTADOS
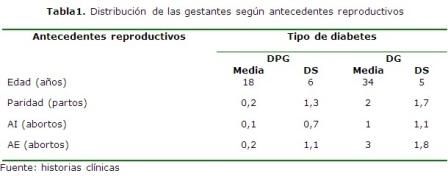
En la DPG predominó las adolescentes, sin embargo en las gestacionales, como era de esperar, la edad se agrupó por encima de los 30 años. Según el antecedente reproductivo no tenían experiencia de parto ni de aborto las pregestacionales. En las gestacionales prevaleció la multiparidad y las abortadoras. (Tabla 1)
]]>
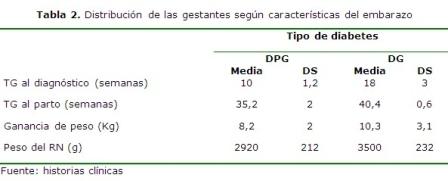
Con respecto a la distribución de las gestantes según características del embarazo, en 10 pacientes con diabetes pregestacional, el tiempo de gestación al diagnóstico fue precoz, producto de la consulta del control preconcepcional que tienen estas mujeres por ser portadoras de una enfermedad crónica no trasmisible, no así en las gestacionales. De acuerdo al momento del parto fue evidente que las pregestacionales maduran antes del término y obliga al obstetra a adelantar el parto. Aunque la ganancia de peso debe estar en relación con la evaluación nutricional de las grávidas, se obtuvo un resultado satisfactorio en ambos subgrupos. Por el control en el seguimiento en los dos subgrupos, el resultado del embarazo dado por el peso de los recién nacidos fue satisfactorio. (Tabla 2)
Para cada año de estudio, las necesidades de insulina fueron mayores en las diabéticas pregestacionales, se incluyó la insulina simple fraccionada sola y las que hubo de adjuntarle la insulina lenta, se le nombra mezcla, sobre todo en el horario nocturno. Llama la atención en el grupo de las diabéticas gestacionales en cada uno de los años de estudio, el número de embarazadas que necesitó más de 30 unidades fue destacable. (Tabla 3)
DISCUSIÓN
En los cuatro años de estudio se obtuvo como DPG un total de 127 gestantes y la media de la edad en esta fue de 18 ± 6 años. Esto demuestra que esta enfermedad se presenta en mujeres jóvenes, por lo cual debemos desplegar un mayor número de acciones de salud, dentro de ellas, está el control preconcepcional, porque es reconocido que una madre no está controlada su diabetes en la embriogénesis de este embarazo, es más susceptible a tener afectación fetal.
En la provincia de Camagüey es un logro que exista en el Hospital Pediátrico Provincial Eduardo Agramonte Piña, una consulta para la atención del riesgo preconcepcional en adolescentes donde aplican en el seguimiento de la diabetes juvenil la combinación de insulina simple fraccionada y en ocasiones de mezcla con insulina lenta. No obstante, es necesario reforzar esta conducta médica al tener en cuenta que los embarazos en las adolescentes son un problema para esa mujer joven y las diabéticas no son una excepción. De acuerdo a los antecedentes reproductivos por lo general se presenta en mujeres nulíparas en este subgrupo, pero que sí tienen alguna experiencia de otro embarazo y de una u otra forma este se interrumpió por fallos en la anticoncepción, dato negativo para la evolución del actual.7-10
En la diabetes gestacional la media de la edad sobrepasa los 30 ± 5 años dado por los antecedentes de esta enfermedad, la cual es propia de mujeres de estas edades, por ser en multíparas, en donde se obtuvo una media de 2 ± 1,7 partos, que aunque no es característico en la población grávida actual en Camagüey, se debe recordar que en los antecedentes reproductivos de estas gestantes está el haber tenido muertes fetales o neonatales de causas inexplicables, unido al antecedente reproductivo de abortos espontáneos, casi siempre secundario a abortos diferidos repetidos, en esta investigación fue de 3 ± 1, 8 abortos.7,8,11,12
]]> La DPG es una condición presente en la mujer antes de concebir un embarazo y el diagnostico ya está definido en el momento de la captación del embarazo mientras que la DG es una condición que aparece durante la gestación por lo cual se demuestra en la investigación, el tiempo de diagnóstico tuvo una media de 10 ± 1, 2 semanas en las pregestacionales y en las gestacionales 18 ± 3 semanas. La duración del embarazo está condicionada por la madurez fetal, al cual se llega por los exámenes ultrasonográficos seriados en aras de buscar madurez fetal y placentaria, peso y salud fetal.La media de tiempo de gestación al parto difiere en cinco semanas entre ambos grupos, que se manifiesta en las pregestacionales, incluso antes del término,8,9 en busca de elegir el momento preciso, el ideal para obtener un recién nacido vigoroso, sano, capaz de vivir fuera del claustro materno cuando el medio interno en donde se creó, se le pueda convertir en hostil debido a los trastornos metabólicos o las consecuencias de estos, las lesiones vasculares placentarias dificulten su buena alimentación y oxigenación.
En ambos grupos la ganancia de peso osciló entre los límites permisibles, en las pregestacionales 8, 2 ± 2 kilogramos y en las gestacionales 10, 3 ± 3, 1 kilogramos, por la importancia que tiene este parámetro en el seguimiento del embarazo, es un rubro de estricto control, si se descuida propicia la aparición de otra complicación seria, la hipertensión arterial en el embarazo, sobretodo en estas mujeres portadoras de una enfermedad crónica, pueden tener ya un daño vascular, lo cual las hace más vulnerables a la aparición de esta afección, que cuando con comita con un embarazo próximo al término, el riesgo de complicaciones maternas y de muerte fetal intraútero es superior. Esta variable, ganancia de peso puede influir en el peso de los recién nacidos, en este trabajo se mostró el peso en las pregestacionales con una media de 2 920 ± 212 gramos inferior a 3 500 ± 232 gramos en el grupo de las gestacionales. Aunque ambos se muestran entre los rangos normales debido al control y seguimiento que se tuvo en las mismas. No se puede dejar de citar que se tuvo macrosómicos sobre todo en las gestacionales mientras que la tendencia en las pregestacionales fue el peso por debajo de los 3 000 gramos donde puede haber influenciado algún tipo de retardo del crecimiento. 10-14
Dentro de los pilares del tratamiento a la embarazada diabética, tiene una importancia elevada la dieta que la grávida debe llevar durante el mismo de acuerdo a su evaluación nutricional y tiempo de gestación y debe ser de estricto control por parte de la grávida y del conocimiento de la familia para su mejor control.
Desde la década de 1980 se comenzó a utilizar la insulina simple fraccionada según el esquema planteado por Roversi, 10-12 al cual en el transcurso de los años se le han hecho modificaciones en aras de humanizar el seguimiento a las embarazadas diabéticas y en la última década se incorporó la insulina lenta, sobretodo para el horario nocturno y así evitar el tener que emplear la insulina simple en varios horarios en la noche y madrugada, además de forma excepcional se les administró la mezcla de insulinas en distintos horarios del día, para poder llegar al control ideal. Las pacientes se separaron en cuatro grupos terapéuticos, las que necesitaron menos de 30 unidades de insulina predominó casi siempre en las gestacionales, en el subgrupo de más de 30 unidades de insulina, las gestacionales predominaron en tres años aunque en el 2009 de las 28 clasificadas como pregestacionales en 7 se empleó mezcla de insulina simple fraccionada e insulina lenta.
En el 2 010 se incrementó a 10 del total de 25 del subgrupo del año las que utilizaron la mezcla de insulina. En el 2011 de 44 sólo en 10 y en el 2012 de 30 sólo en 8. En todos los años sólo en 11 de las pregestacionales hubo necesidad de llegar a emplear mezcla de insulina y en 135 más de treinta unidades. En el seguimiento de las embarazadas diabéticas, las demandas de insulina responden a las necesidades que durante el embarazo se presentan dado al control que se sigue en las mismas, lo que a altas dosis de insulina representa mayor riesgo en el embarazo, tanto para el feto como para la madre porque si se tiene en cuenta los antecedentes obstétricos, cualquier trastorno metabólico o sus consecuencias favorecen las lesiones vasculares en la economía de la madre, placenta y feto por lo que nos puede llevar a desenlaces desfavorables, por eso se hace referencia en la práctica médica reciente un nuevo actuar, en aras de tener un mejor control metabólico se recomienda en las que puedan realizar ejercicio físico controlado, e incluso la natación, con el fin de lograr mayor calidad del control glucémico en las gestantes con lo cual se obtendrá de seguro un resultado feliz. 16-20
CONCLUSIONES
La DPG es más frecuente en adolescentes que no tienen experiencia de parto, contrario a las diabéticas gestacionales donde predominó la edad superior a 30 años, la multiparidad y los antecedentes de abortos. El tiempo de embarazo al diagnóstico y al parto fue más precoz en el subgrupo de las pregestacionales, mientras que las variables: ganancia de peso y peso del recién nacido, se comportaron dentro de los valores permisibles. En cuanto a las formas terapéuticas predominaron las que necesitaron menos de 30 unidades de insulina en las diabetes gestacional, seguidas de las que utilizó más de 30 unidades sobretodo en las diabetes pregestacional al igual que el empleo de la mezcla de insulina en las de alta demanda, parte ya del arsenal terapéutico para su control más eficaz y humano.
]]> REFERENCIAS BIBLIOGRÁFICAS
1. Cunningham FG, Gant NF, Leveno KJ, Gilstrap LC, Hauth JC, Katharine D. Diabetes. En: Whitridge Williams J, editor. Tratado de Obstetricia. 21 ed. La Habana: Editorial Ciencias Médicas; 2007. p. 1151-87.
2. Pedersen J. The pregnant diabetic and her newborn. The Northwestern University Diabetes in Pregnancy Center. Diabetes Care. 2003;26(7);2005-9.
3. American Diabetes Association (ADA). Medical Management of Pregnancy complicated by Diabetes. American Diabetes Association (ADA). Diabetes Care. 2008;31(Suppl 1):1254.
4. Romero Gutiérrez GG, Macías Rocha RAL, Puente Álvarez AEI. Prevalencia de alteraciones en la tolerancia a la glucosa postparto en pacientes con diabetes gestacional previa. Ginecol Obstet México. 2012;80(10):631-6.
5. Zárate Treviño A, Saucedo García R, Basurto Acevedo L, Hernández Valencia M. El nuevo enfoque hacia la diabetes gestacional. Rev Med Inst Mex Seg Soc. 2011;49:1-3.
6. Zárate Treviño A, Hernández Valencia M, Basurto Acevedo L, Saucedo García R. Tratamiento de la diabetes en mujeres embarazadas. Ginecol Obstet Mex. 2008;76(4):211-6.
7. Araya Rosa FR. Diabetes y embarazo. Rev Med Clin. Condes-2009;20(5)61429.
8. Márquez Guillén GA, Lang Prieto PJ, Valdés Amador L, Cruz Hernández J, Guerrero Rodríguez E. Prediabetes y diabetes gestacional. Rev Cubana End. 2011;22(1):58-60.
9. Turok DK, Ratcliffe SD, Baxley EG. Management of gestational diabetes mellitus. Am Fam Physician. 2003;68(9):1767-72.
10. Rodriguez Fernández JM. Diabetes y Embarazo. Resultados Perinatales. Arch Méd Camagüey. 1997;1(1):35-46.
11. Valdés Ramos E, Blanco Rojas I. Frecuencia y factores de riesgos asociados con la aparición de la diabetes mellitus gestacional. Rev Cubana Obst Ginecol. 2011;37(4):502-12.
12. Rodríguez Fernández JM, Díaz Agüero H, del Risco Pastrana F, Amador de Varona CI. Diabetes y embarazo. Resultados de 21 años. Arch Méd Camagüey. 2007;11(6):56-68.
13. Valdés Amador L. La diabetes mellitus gestacional. Rev Cubana Obst Ginecol. 2010;36(2):1-22.
14. Jona Calixto A, Rodríguez Crespo I, Veliz Martínez PL, Cuellar Álvarez R, Olivera Nodarse Y. Comportamiento del bajo peso al nacer en el policlínico universitario ¨Héroes del Moncada¨ (2006 2010). Rev Cubana Med Gen Int. 2012;28(1):314.
15. Álvarez Zapata D, Valdés Amador L, Santana Bacallao O, Lugo Alonso J. El exceso y el bajo peso corporal al nacimiento en hijos de madres con diabetes. Rev Cubana Obst Ginecol. 2012;38(3):294304.
16. Da Silva R, Sergio Borges P, Albuquerque Pontes I, Bezerra Alves JG. Effect of aquatic physical exercise program on glycaemic control and perinatal outcomes of gestational diabetes. Study protocol for a randomized controlled trial. Trials. 2013;14(390):12-8.
17. Márquez Almanza JJ, García Velazco V, Ardila Carmenates R. Ejercicio y prevención de obesidad y diabetes mellitus gestacional. Rev Chilena Obst Ginecol. 2012;77(5):4016.
18. Stacy Tsai PJ, Emily Roberson, Timothy Dye. Gestational diabetes and macrocosmic by race / ethnicity in Hawaii. Research notes. 2013;6(395):6-15.
19. Kalra B, Sridhar G, Madhu K, Yatan Pal S, Rakesh K, Sanjay K. Psychosocial management of diabetes in pregnancy. Ind J End Met. SepOct 2013;8158.
20. Shid Sophia TF, Davis-Lameloise N, Janus ED, Widely C, Versace VL, Hagger V, et al. Mother after Gestational Diabetes in Australia. Diabetes Prevention Program (MAGDADPP), postnatal intervention, study protocol for a randomizedcontrolled. Trials. 2013;14(339):24-34.
Recibido: 8 de abril de 2014
Aprobado: 8 de julio de 2014
Dr. José Manuel Rodríguez Fernández. Especialista II Grado Ginecobstetricia. Profesor Titular. Hospital Ginecobstétrico Docente Provincial Ana Betancourt de Mora. Camagüey. Cuba.
]]>