ARTÍCULO ORIGINAL
Eficacia de la cirugía videotoracoscópica en el tratamiento del derrame pleural paraneumónico complicado en niños
Eficacy of video assisted thoracic surgery in children with complicated parapneumonic pleural effusion
Dr. Mauro Castelló González; Dra.C. Elizabeth Hernández Moore; Dr. Carlos Arbolay Roldán; Dr. Enrique Loret de Mola Pino; Dra. Yudeilys Rodríguez Ávalos.
Hospital Pediátrico Universitario Eduardo Agramonte Piña de Camagüey. Universidad de Ciencias Médicas de Camagüey. Camagüey, Cuba.
]]>
RESUMEN
Fundamento: en niños con derrame pleural paraneumónico complicado el simple drenaje a través de una sonda pleural resulta insuficiente, lo cual conduce a una evolución tórpida, con desarrollo de formas organizadas del empiema que pueden requerir tratamiento quirúrgico con decorticación.
Objetivo: evaluar los resultados de la introducción de la cirugía videotoracoscópica en el tratamiento de niños con derrame pleural complicado.
Métodos: se realizó un estudio cuasiexperimental en pacientes con derrame pleural paraneumónico complicado en el Hospital Pediátrico Provincial Eduardo Agramonte Piña de Camagüey, desde enero de 2011 hasta diciembre de 2015. Se compararon dos grupos: el de estudio integrado por pacientes a los cuales se les realizó al menos una cirugía videotoracoscópica y el de control que incluyó pacientes de una cohorte histórica, que cumplieron también los criterios de inclusión, cuya fecha de admisión estuvo entre enero de 2006 y diciembre de 2010. Las variables para evaluar el resultado primario fueron la resolución del derrame, la necesidad de toracotomía para decorticación y la mortalidad.
Resultados: el tiempo de permanencia de la sonda pleural fue superior para el grupo control con una diferencia de 2,3 días promedio. La eficacia de la cirugía videotoracoscópica fue superior para evacuar el derrame pleural y permitió reducir el tiempo de hospitalización en la terapia intensiva, de 10,3 días a 5,4 días promedio, mientras que la reducción de la estadía hospitalaria no fue significativa. Ningún paciente del grupo de estudio requirió decorticación por toracotomía, que fue necesaria en seis pacientes del grupo control. No se reportó mortalidad asociada a la intervención quirúrgica.
Conclusiones: la cirugía videotoracoscópica ha demostrado ser eficaz en el tratamiento de niños con derrame pleural paraneumónico complicado, sin asociarse a mortalidad o complicaciones graves.
DeCS: EMPIEMA PLEURAL/cirugía; CIRUGÍA TORÁCICA ASISTIDA POR VIDEO; TORACOTOMÍA; NIÑO; ENSAYOS CLÍNICOS CONTROLADOS NO ALEATORIOS COMO ASUNTO.
ABSTRACT ]]>
Background: the simple drainage through a chest tube in children with complicated parapneumonic pleural effusion is generally insufficient. These patients usually have unfavorable outcome, and frequently a surgical treatment with decortication is necessary.
Objective: to evaluate the results of the introducion of video assisted thoracic surgery in children with complicated parapneumonic pleural effusion.
Methods: a quasi-experimental study was conducted in patients with complicated parapneumonic pleural effusion in the Pediatric Hospital “Eduardo Agramonte Piña” in Camagüey, Cuba, from January 2011 to December 2015. Two groups were compared: the study group composed of patients who underwent at least one video assisted thoracic surgery, and the control group that included patients of a historical cohort who also met the inclusion criteria and whose admission date was between January 2006 and December 2010. The variables to assess the primary outcome were resolution of the effusion, the need for open decortication, and mortality.
Results: the time with the chest tube was significantly higher for the control group, with a difference of 2.3 days on average. The efficacy of video assisted thoracic surgery was superior to completely evacuate pleural effusion and significantly reduced the time of hospitalization in intensive care, from 10.3 days to 5.4 days on average. However, the reduction of the total hospital stay was not significant. None of the patients from the study group required decortication by thoracotomy, which was necessary in six patients from the control group. There was no mortality associated with surgical intervention.
Conclusion: video assisted thoracic surgery has been shown to be effective in children with complicated paraneumonic pleural effusion without association to mortality or serious complications.
DeCS: EMPYEMA, PLEURAL/surgery; THORACIC SURGERY, VIDEO-ASSISTED; THORACOTOMY; CHILD; NON-RANDOMIZED CONTROLLED TRIALS AS TOPIC.
INTRODUCCIÓN
Las infecciones respiratorias agudas constituyen una de las primeras causas de morbilidad y mortalidad en pacientes pediátricos, de manera particular en los primeros cinco años de vida. La mayoría de las veces están representadas por procesos de causa viral con resolución espontánea y que no requieren hospitalización, pero en otros casos, se presentan como neumonías y bronconeumonías bacterianas que requieren tratamiento antimicrobiano y cuidados especiales. 1
Una de las complicaciones graves de las neumonías es el derrame pleural, que puede transitar desde un trasudado hasta el empiema, que corresponde a la fase fibrinopurulenta. En el estadío, además de la presencia de bacterias, una de las características más relevantes es el cúmulo de fibrina, que paso a paso cubre la superficie de serosa y crea espacios llenos de líquido que ocupan la cavidad pleural y producen, en mayor o menor medida, colapso pulmonar. 2,3 Cuando para el tratamiento del derrame pleural, se requiere de un método de drenaje, se considera que es complicado. 1,4
]]> La disponibilidad de nuevos recursos como la cirugía videotoracoscópica (CVT) o los fibrinolíticos intrapleurales, han abierto otras posibilidades en el tratamiento de niños con esta complicación. 4-6 En el Hospital Pediátrico Provincial Dr. Eduardo Agramonte Piña la incidencia de casos con derrame pleural paraneumónico complicado es todavía importante, lo cual es causa de ingresos prolongados en la unidad de cuidados intensivos (UCI), que requieren intervenciones invasivas frecuentes y en muchas ocasiones desarrollan otras complicaciones graves. Con el simple drenaje a través de una sonda pleural, una parte de estos pacientes ha tenido una evolución tórpida, con desarrollo de formas organizadas del empiema que requirieron tratamiento quirúrgico con decorticación clásica. Los resultados de estudios realizados en Cuba, 7 y otros países, 5,8 muestran resultados favorables en niños sometidos a CVT en fases tempranas del empiema. El objetivo del trabajo es evaluar los resultados de la introducción de la CVT en el tratamiento de niños con derrame pleural complicado en esta institución.
MÉTODOS
Se realizó un estudio cuasiexperimental en pacientes con diagnóstico clínico e imaginológico de derrame pleural complicado en el Hospital Pediátrico Provincial Dr. Eduardo Agramonte Piña de Camagüey, Cuba, entre enero de 2011 y diciembre de 2015. Se incluyeron todos los menores de 18 años admitidos con diagnóstico de derrame pleural paraneumónico complicado o que desarrollaron el mismo durante la hospitalización, con el consentimiento de los padres para participar en la investigación. Fueron excluidos los recién nacidos y aquellos pacientes que en el diagnóstico del derrame pleural complicado se realizó tarde (más de 10 días de evolución), o cuando la inestabilidad hemodinámica persistente o la muerte impidieron la realización de la CVT.
Para la validación del procedimiento quirúrgico introducido como parte del protocolo de tratamiento del derrame pleural paraneumónico se conformaron dos grupos, que a partir de este momento se denominaron grupo de estudio (GE) y grupo control (GC). El GE estuvo integrado por todos los pacientes que cumplieron los criterios de inclusión y a los cuales se les realizó al menos una CVT para el desbridamiento del empiema, para un total de 28. Los mismos tuvieron un seguimiento postoperatorio sistemático durante la hospitalización y hasta un año del egreso hospitalario. El GC incluyó pacientes obtenidos de una cohorte histórica, que cumplieron también los criterios de inclusión y cuya fecha de admisión estuvo entre enero de 2006 y diciembre de 2010, que sumaron 39.
Las variables para evaluar el resultado primario fueron la resolución clínica y radiológica del derrame, la necesidad de toracotomía para decorticación y la mortalidad. Otras variables que midieron el resultado secundario fueron el tiempo de permanencia de la sonda pleural, la estadía en cuidados intensivos y hospitalaria total, así como las complicaciones. Para evaluar la influencia de las variables objetivo se emplearon pruebas no paramétricas (Mann Whitney–Wilcoxon) y el método de chi-cuadrado en la comparación entre ambos grupos, con una significación del 95 %. Se calculó la media y desviación estándar para variables cuantitativas y se compararon entre ambos grupos.
RESULTADOS
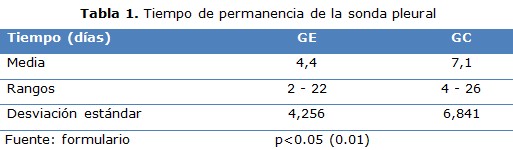
En el periodo estudiado se realizaron 28 procedimientos de CVT a igual número de pacientes, pues en ningún caso fue necesaria una segunda intervención. La comparación de las medias del tiempo de permanencia de la sonda pleural entre ambos grupos. Se aprecia que fue superior para el GC con una diferencia de 2,3 días promedio (tabla 1).
]]> Los resultados en la resolución del derrame pleural y el número de sondas pleurales insertadas por paciente en cada uno de los grupos. La eficacia de la CVT (GE) fue superior a la sola colocación de una sonda pleural (GC) para evacuar de forma total el derrame pleural (92,9 % vs. 53,8 %). Este resultado es proporcional con la necesidad de colocar más de una sonda pleural, hecho que fue necesario solo en un paciente del GE que presentó una fístula broncopleurocutánea de alto gasto. Por otro lado, en ocho pacientes del GC, que representaron el 20,5 %, una sola sonda fue insuficiente para evacuar el derrame de la cavidad pleural (tabla 2).Las medias de la estadía en la UCI y hospitalaria total se comparan en la tabla dos. La aplicación del nuevo protocolo permitió reducir el tiempo de hospitalización en la UCI, de 10,3 días a 5,4 días promedio. El mayor tiempo requerido en la UCI para el GE fue de 13 días mientras que para el GC ascendió a 39 días. Con respecto a la estadía hospitalaria total, a pesar de lograrse una reducción promedio de más de dos días en el GE, la diferencia no fue significativa y en ambos grupos estuvo alrededor de las tres semanas (tabla 3).
Durante un periodo mínimo de seguimiento de un año, ningún paciente tratado de manera precoz con CVT evolucionó a una forma organizada del empiema que requiriera de una decorticación por toracotomía, mientras que en el periodo precedente, de los 39 niños que conformaron el GC, seis requirieron de esta intervención. En dos de estos pacientes a los cuales se les realizó toracotomía para decorticación, fue necesaria además una resección pulmonar.
Las complicaciones que aparecieron en los pacientes tratados con CVT. Solo seis niños (21,4 %) presentaron al menos una complicación intra o postoperatoria. La fístula broncopleurocutánea fue la más frecuente (cuatro pacientes con 14,3 % del GE), pero en todos los casos cerró sin necesidad de una intervención quirúrgica. Las complicaciones intraoperatorias incluyeron el broncoespasmo y la hipoxemia, que en uno de los pacientes fue severa e imposibilitó la realización del procedimiento en ese momento, por lo que se difirió para 48 horas después y fue llevado a cabo sin dificultad. No se requirió conversión a toracotomía en ninguno de los casos. No hubo mortalidad relacionada con el procedimiento quirúrgico introducido (figura 1).
DISCUSIÓN
Desde la última mitad del siglo XX se aceptaba que todos los pacientes con empiema pleural debían tratarse con un método de evacuación del líquido pleural, preferible una sonda permanente con drenaje irreversible. 9 Los principales problemas surgen cuando se forman tabiques de fibrina que impiden la salida de la efusión pleural a través de una sola sonda (derrame pleural paraneumónico complicado complejo), lo que obliga a realizar procedimientos de desbridamiento quirúrgico. 5,7,10
]]> El desbridamiento por CVT garantiza crear una sola cavidad en el espacio pleural, extraer parte de la fibrina acumulada e irrigar con solución salina la cavidad pleural, colocar la sonda de drenaje bajo visión directa y mantenerla durante el periodo postoperatorio. 6,11 Youssef AA, et al, 5 reportan una reducción en el tiempo de empleo de la sonda pleural en pacientes en los cuales se realizó una intervención quirúrgica precoz. Pappalardo E, et al, 12 en un estudio realizado en 23 pacientes, intervinieron con CVT siempre antes de los cinco días, ideal en los primeros dos días, con lo cual se logró un promedio de tiempo con la sonda pleural de 2,7 días. Resultados similares reportan Oak SN, et al, 13 con un promedio de permanencia postoperatoria de la sonda pleural de tres días. Similares resultados se obtuvieron en el estudio, lo cual concuerda con otras publicaciones consultadas. 4,14,15Según cita Kokoska ER, et al, 16 por lo general se requiere solo de una sonda pleural después de la CVT. Se han asociado ciertos factores con la necesidad de colocar una segunda sonda en el periodo postoperatorio como son la aparición de neumotórax por fístula broncopleural de alto gasto, como ocurrió en un paciente del estudio, o la presencia de una colección residual que pueda drenarse bajo guía ecográfica. 17-19 De existir empiema residual imposible de evacuar, estaría indicada una nueva CVT o toracotomía. 17,18
En un estudio retrospectivo realizado en España, los autores no obtuvieron una reducción en la estadía postoperatoria con la CVT precoz, sin embargo, refieren una reducción de la estadía total. 20 No obstante, estudios prospectivos y retrospectivos extensos reconocen una reducción tanto en el tiempo de hospitalización como de drenaje pleural en pacientes intervenidos por CVT. 5,10,11,14
Rothenberg SS, 21 concluye en una amplia serie de casos que la CVT precoz garantiza una rápida recuperación del paciente, el control de la infección pleural y una disminución de la estadía en el hospital sin incremento de los costos. Sin embargo, las potenciales complicaciones de una intervención quirúrgica en un paciente enfermo se han valorado respecto a sus beneficios. Son pocas las complicaciones directas de la intervención en pacientes sometidos a CVT por empiema. 13,16,20 Según Piriz Assa, et al, 22 en un estudio realizado en Cuba, las complicaciones encontradas en el seguimiento de estos pacientes fueron la anemia y la desnutrición, que pueden ser consecuencia de la propia neumonía. La conversión a una toracotomía puede ocurrir por sangrado significativo o imposibilidad de realizar el desbridamiento por mínimo acceso. 23 Otros autores 24 atribuyen la conversión al tiempo de evolución prolongado, el grosor de la fibrina pleural, la identificación de gérmenes Gram negativos y valores de LDH elevados en el líquido pleural. Ninguno de ellos impidió el desbridamiento por toracoscopia en el estudio.
La aparición de una fístula broncopleurocutánea postoperatoria puede deberse a la intervención quirúrgica si se extrae de forma dilatada la fibrina adherida a la pleura visceral, pero también es parte de la evolución clínica de una neumonía necrotizante. 9,18,22 La frecuencia de fístulas broncopleurales es mayor cuando la infección de la cavidad pleural no está de manera adecuada drenada o controlada, aparte de si se realiza o no el desbridameinto médico (fibrinólisis) o quirúrgico (CVT). 18 Las complicaciones intraoperatorias pueden reducirse al garantizar una buena oxigenación preoperatoria, broncodilatadores y ventilación no selectiva durante la anestesia, de manera particular en pacientes pequeños. 25
Desde el año 2005, la Sociedad Británica del Tórax 26 introdujo guías para el tratamiento del empiema, validadas en los siguientes cinco años, donde se reconoce la efectividad del tratamiento fibrinolítico y de la CVT en niños con empiema, se recomienda en la actualidad una combinación de ambas estrategias. 27 Múltiples estudios recientes han comparado la eficacia del uso de fibrinolíticos intrapleurales y la CVT. 28-30 En general, se han obtenido similares resultados con ambos métodos, sin embargo, la realización de CVT después del fallo del tratamiento fibrinolítico se ha asociado a mayor morbilidad por sangrado y otras complicaciones. 19,27
En el estudio, la CVT ha demostrado ser eficaz en el tratamiento de niños con derrame pleural paraneumónico complicado, sin asociarse a mortalidad o complicaciones graves. Ha evitado además la evolución a formas crónicas de empiema y por tanto la necesidad de realizar decorticación por toracotomía. La evidencia actual de la eficacia del tratamiento fibrinolítico en niños con empiema debe motivar la realización de estudios nacionales para su introducción como parte de las opciones terapéuticas ante este complejo problema.
CONCLUSIONES
La cirugía videotoracoscópica ha demostrado ser eficaz en el tratamiento de niños con derrame pleural paraneumónico complicado, sin asociarse a mortalidad o complicaciones graves.
REFERENCIAS BIBLIOGRÁFICAS
1.Sectish TC, Prober CG. Pneumonia. In: Behrman RE, Kliegman RM, Jenson HB, Stanton BF, editors. Nelson Textbook of Pediatrics. 18va ed. Filadelfia: W.B. Saunders; 2007. p. 1795-800.
2.Soares J, Redding GJ. Pleural disease in infants and children: management updates. Curr Pulmonol Rep [Internet]. 2016 [cited 2016 Dic 11];5(1):[about 6 p.]. Available from: http://link.springer.com/article/10.1007/s13665-016-0134-z
3.Rodgers BM, McGahren III ED. Mediastinum and Pleura. In: Oldham KT, Colombani PM, Foglia RP, Skinner MA, editors. Surgery of Infants and Children: Scientific Principles and Practice. Philadelphia: Lippincott Williams & Wilkins; 2005. p. 929-49.
4.Richards MK, Mcateer JP, Edwards TC, Hoffman LR, Kronman MP, Shaw DW, et al. Establishing equipoise: National survey of the treatment of pediatric para-pneumonic effusion and empyema. Surg Infect. 2017 Feb;18(2):137-42.
5.Yousef AA, Jaffe A. The management of paediatric empyema. HK J Paediatr. 2009;14(1):16-21.
6.Lau CT, Leung J, Hui T, Wong K. Thoracoscopic operations in children. Hong Kong Med J. 2014 Jun;20(3):234–40.
7.Piriz Assa AR, Trinchet Soler RM, Iparraguirre Góngora O. Derrame pleural complicado en el niño: una urgencia quirúrgica. Ciencias Holguin [Internet]. 2011 [citado 9 Dic 2017];17(4):[aprox. 15 p.]. Disponible en: http://www.ciencias.holguin.cu/index.php/cienciasholguin/article/view/628
8.Chu MWA, Dewar LRS, Burgess JJ, Busse EGF. Empyema thoracis: lack of awareness results in a prolonged clinical course. J Canad Chirur. 2001;44(4):284-8.
9.Freitas S, Fraga JC, Canani F. Toracoscopia em crianças com derrame pleural parapneumônico complicado na fase fibrinopurulenta: Estudo multi-institucional. J Bras Pneumol. 2009;35(7):660-8.
10.Rodriguez J, Hill C, Loe WJ, Kirsch D, Liu D. Video-assisted thoracoscopic surgery for children with stage II empyema. Am Surg. 2000;66(6):569-72.
11.Lamas Pinheiro R, Henriques Coelho T, Fernandes S, Correia F, Ferraz C, Guedes Vaz L. Thoracoscopy in the management of pediatric empyemas. Rev Port Pneumol. 2016;22(3):157-62.
12.Pappalardo E, Laungani A, Demarche M, Erpicum P. Early thoracoscopy for the management of empyema in children. Acta Chir Belg. 2009;109(5):602-5.
13.Oak SN, Parelkar SV, Satishkumar KV, Pathak R, Ramesh BH, Sudhir S, et al. Review of video-assisted thoracoscopy in children. J Minim Access Surg. 2009;5(3):57-62.
14.Kelly MM, MD, Shadman KA, Edmonson MB. Treatment trends and outcomes in US hospital stays of children with empyema. Pediatr Infect Dis J. 2014;33:431-6.
15.Togo S, Ouattara MA, Sangaré I, Saye J, Touré CS, Maiga IB, et al. Management for pediatric pleural empiema in resource-poor country: is chest tuve drainage with antiseptic lavage-irrigation better than tube thoracostomy alone? Surg Science. 2015;6:541-8.
16.Kokoska ER, Chen MK. Position paper on video-assisted thoracoscopic surgery as treatment of pediatric empyema. J Pediatr Surg. 2009;44(1):289-93.
17.Rothenberg SS, Middlesworth W, Kadennhe Chiweshe A, Aspelund G, Kuenzler K, Cowles R, et al. Two decades of experience with thoracoscopic lobectomy in infants and children: standardizing techniques for advanced thoracoscopic surgery. J Laparoendosc Adv Surg Tech. 2015;25(5):423-8.
18.Bolton CE, Shale DJ. Empyema and bronchopleural fistula. En: Schlossberg D, editor. Clinical infectous disease. 2a ed. Cambridge: Cambridge University Press; 2015. p. 457-63.
19.Almaramhy H, Allama A. Indicators for surgical intervention in thoracic empiema in children. Saudi Med J. 2015;36(9):1061-6.
20.López Díaz M, Antón Pacheco Sánchez JL, García Vázquez A, Cano Novillo I, Cabezalí Barbancho D, Benavent Gordo MI. Empiema pleural. Tratamiento toracoscópico. Cir Pediatr. Jul 2006;19(3):160-2.
21.Rothenberg SS. The role of thoracoscopic decortication in the treatment of childhood empiema. Pediatr Allerg Inmunol Pulmonol. Ago 2012;25(3):155-8.
22.Piriz Assa AR, Cárdenas Martínez R, Pupo Rodríguez D. Evolución de niños con diagnóstico de derrame pleural paraneumónico complicado, al año del egreso hospitalario. Correo cient méd holguín [Internet]. 2016 [citado 11 Dic 2016];20(1):[aprox. 5 p]. Disponible en: http://scielo.sld.cu/pdf/ccm/v20n1/ccm06116.pdf
23.Puri V, Patel A, Majumder K, Bell JM, Crabtree TD, Krupnick AS, et al. Intraoperative conversion from video-assisted thoracoscopic surgery lobectomy to open thoracotomy: A study of causes and implications. J Thorac Cardiovasc Surg. 2015 Ene;149(1):55-63.
24.Salim EF, Rezk ME. Predictors of conversion from thoracoscopic to open surgery in management of postpneumonic empiema. J Egypt Soc Cardiothorac Surg. 2016 Ago;24(2):194-9.
25.Fabila TS, Menghraj SJ. One lung ventilation strategies for infants and children undergoing video assisted thoracoscopic surgery. Indian J Anaesth. 2013 Jul-Ago;57(4):339-44.
26.Balfour Lynn I, Abrahansom E, Cohen G, Hartley J, King S, Parikh D, et al. BTS guidelines for the management of pleural infection in children. Thorax. 2005 Feb;60(suppl1):i1-i21.
]]>27.Irving K, Snowden C, Blackburn S, Alexander E, Hallows R, Chetty K, et al. Management of empyema in children: a clinical audit. Arch Dis Child.2012;97(suppl 1):A14-A15.
28.Livingston MH, Colozza S, Vogt KN, Merritt N, Bütter A. Making the transition from video-assisted thoracoscopic surgery to chest tube with fibrinolytics for empyema in children: Any change in outcomes? Can J Surg. 2016 Jun;59(3):167-71.
29.Coote N, Kay ES. WITHDRAWN: Surgical versus non-surgical management of pleural empyema. Cochrane database Syst Rev. 2009;(4):CD001956.
30.Marhuenda C, Barceló C, Fuentes I, Guillén G, Cano I, López N. Urokinase versus VATS for treatment of empyema: a randomized multicenter clinical trial. Pediatrics. 2014 Nov;134(5):e1301-7.
]]> Recibido: 9 de octubre de 2017
Dr. Mauro Castelló González. Especialista de I Grado en Cirugía Pediátrica. Profesor Asistente. Investigador Agregado. Universidad de Ciencias Médicas de Camagüey. Camagüey, Cuba. Email: cgmauro.cmw@infomed.sld.cu
]]>