Dr. Roberto M. González Suárez,1 Lic. María Celeste Arranz Calzado2 y Dr. Pedro Perich Amador3
Se realizó un estudio retrospectivo en 370 sujetos con trastornos de tolerancia a la glucosa, para evaluar la metodología de diagnóstico de la diabetes mellitus tipo 2, que prescinde de la prueba de tolerancia a la glucosa oral (PTG), propuesto por la ADA. Se encontró que la glucemia en ayunas permitió diagnosticar el 27 % de los diabéticos y el 56 % de los sujetos con trastornos de la regulación de la glucemia, que se hubieran diagnosticado siguiendo los criterios de la OMS que incluyen la PTG; la tercera parte de los casos clasificados como normales según la glucemia en ayunas solamente, presentó algún tipo de trastorno de la tolerancia a la glucosa. Se comprobó que los diabéticos detectados mediante la hiperglucemia a la segunda hora de la PTG, presentan niveles superiores de glucosa circulante durante la prueba, evaluados por el área total bajo la curva de glucosa. El patrón de respuesta insulínica de estos casos se caracterizó por una respuesta inicial disminuida que se incrementó hasta alcanzar valores máximos a la segunda hora; la frecuencia de casos con baja respuesta insulínica y/o resistencia a la insulina fue alta. Se concluyó que la glucemia en ayunas, como única prueba, no tiene sensibilidad suficiente para detectar trastornos de la tolerancia a la glucosa y diabetes mellitus y los casos con hiperglucemia posprandial únicamente, y que por ello solo pueden ser detectados por la PTG, presentan trastornos metabólicos importantes que requieren su detección y tratamiento precoz por lo cual es recomendable el uso sistemático de la PTG en el diagnóstico de la diabetes mellitus.
DeCS: DIABETES MELLITUS; HIPERGLICEMIA; TECNICAS DE DIAGNOSTICO ENDOCRINO; INTOLERANCIA A LA GLUCOSA.
Los criterios generalmente aceptados para diagnosticar la diabetes mellitus se basan en la detección de los trastornos de la homeostasis de la glucosa, que se manifiestan como una hiperglucemia en ayunas o como un trastorno de la capacidad para incorporar adecuadamente los nutrientes ingeridos mediante la dieta, lo cual se evalúa por medio de una prueba de tolerancia a la glucosa oral (PTG) y se denomina “intolerancia a la glucosa” (Grupo Nacional de Diabetes. MINSAP. Programa Nacional de Diabetes. La Habana, 2000). No obstante, en 1997, la Asociación Americana de Diabetes (ADA) propuso el uso de nuevos criterios que se basan exclusivamente en los valores de la glucemia en ayunas. Según lo anterior, se consideran personas con DM a los sujetos con dichos valores superiores a 7,0 mmol/L en plasma, y se establece una nueva categoría de riesgo con los sujetos cuyos valores de glucemia se hallan entre 6,1 y 7,0 mmol/L.1
El último informe del grupo de expertos de la Organización Mundial de la Salud para el diagnóstico y clasificación de la diabetes mellitus (DM)2 aceptó estos nuevos criterios para interpretar los resultados de la glucemia en ayunas y definió una entidad denominada como “regulación de la glucosa alterada” (RGA), que incluye a los sujetos con “tolerancia a la glucosa alterada” (TGA) definidos en la anterior clasificación,3 y a los de la nueva entidad denominada “glucemia en ayunas alterada” (GAA) que incluye a los sujetos con valores de la glucemia en ayunas superiores al rango normal, pero que no alcanzan niveles patológicos. Ambos estados son considerados como intermedios entre la homeostasis normal de la glucosa y la DM, pero se reconoce que los 2 se originan por diferentes trastornos de la regulación de la glucemia.
En este trabajo se utilizan los resultados del estudio inicial de una investigación prospectiva realizada en un grupo de sujetos con antecedentes de trastornos de la tolerancia a la glucosa, pero que en ese momento no mantenían ningún tratamiento como diabéticos. El objetivo fue comparar el diagnóstico que resultaría de aplicar ambos criterios y caracterizar la respuesta insulínica de los sujetos agrupados según las categorías resultantes de dicho diagnóstico. El grupo de estudio estuvo constituido por 370 sujetos de ambos sexos reclutados en la Consulta de Diabetes Inicial del Centro de Atención al Diabético del Instituto Nacional de Endocrinología.
La prueba de tolerancia a la glucosa oral se realizó después de 8 h de ayunas, para lo cual se les administró 75 g de glucosa en un volumen de 100 mL de agua por vía oral. Se obtuvieron muestras de sangre para las determinaciones analíticas antes de administrar el estímulo y a los 30, 60, 120 y 180 min después de la ingestión. Se determinó la concentración de glucosa e insulina en cada muestra para lo cual se emplearon los métodos de glucosa-oxidasa y radioinmunoanálisis en uso en esta institución7,8 y se diagnosticó tolerancia a la glucosa alterada (TGA), glucemia en ayunas alterada (GAA) y DM, de acuerdo con los criterios del grupo de expertos de la OMS de 1999.2 Para evaluar la respuesta insulínica durante la prueba y la sensibilidad a la insulina se emplearon los índices siguientes:
BETA = 20 × insulina/ (glucosa – 3,5).
]]> Adicionalmente, se calculó el área total de glucosa (ATG). Indicador de la cantidad de glucosa circulante durante la prueba, y que fue calculado por integración trapezoidal de todos los valores de la curva de glucemia, junto con la glucemia en ayunas y a los 120 min, como parámetros para evaluar el grado y tipo de la intolerancia a la glucosa.12Los resultados se expresaron en el sistema internacional de unidades, salvo en los índices derivados del modelo homeostático, los que fueron calculados según la concentración de insulina, expresada en mU/mL, tal como proponen sus autores.11
Teniendo en cuenta que los valores de las determinaciones de insulina, tanto en ayunas como durante las pruebas de estimulación, presentan gran dispersión y distribución asimétrica, en las diversas poblaciones estudiadas, preferimos el empleo de la mediana y el rango intercuartiles, en lugar de la media y la desviación estándar, para caracterizar estadísticamente estos resultados y se emplearon métodos no paramétricos para los análisis estadísticos. Las poblaciones fueron comparadas por el método de Mann Whitney y las frecuencias, por el de chi cuadrado.13
Se consideraron sujetos con sobrepeso u obesidad aquellos con índice de masa corporal superior a 25. Se clasificaron como sujetos con “resistencia a la insulina” aquellos con valores del índice RI mayores de 5 y con “baja respuesta insulínica inicial,” los que presentaron valores del índice insulínico inicial menores de 60, de acuerdo con los criterios de interpretación presentados previamente, los cuales fueron calculados a partir de los resultados de un estudio en sujetos normales y revisados posteriormente en un grupo de sujetos con trastornos de la tolerancia a la glucosa.14,15
El estudio realizado en ese momento mostró que 103 sujetos eran diabéticos y 125, presentaban trastornos de la regulación de la glucemia, de acuerdo con los criterios de la OMS2 (tabla 1). En contraste, en ese mismo grupo, clasificado de acuerdo con los criterios de la ADA, se encontraron solamente 28 diabéticos y 70 sujetos con trastornos de la regulación de la glucemia; en este caso, por definición, todos presentaban GAA. En este grupo, la PTG aportó el diagnóstico de 111 casos con TGA (de los cuales sólo 24 presentaban simultáneamente GAA) y de 75 diabéticos con glucemias, a las 2 h de la PTG, superiores a 11,1 mmol/L y en ayunas, inferiores a 7,0 mmol/L.
| Clasificación | Organización Mundial de la Salud | Asociación |
| Tolerancia a la glucosa normal | 142 (38,4 %) | 272 (73,5 %) |
| Trastornos de la regulación de la glucosa | TGA:87 ]]>
GAA:14 Ambos: 24 Total 125 (33,8 %) | GAA: 70 (18,9 %) |
| Diabéticos | 103 (27,8 %) | 28( 7,6 %) |
En la tabla 2 se muestran las características generales de los grupos de diabéticos diagnosticados por la glucemia en ayunas (n = 10), por los valores a la segunda hora de la PTG (n = 75) y por ambos criterios (n = 18), y del grupo de sujetos que presentó una PTG dentro de los límites normales. En todos los grupos estudiados predominaron los sujetos de mediana edad y del sexo femenino; hubo alta frecuencia de obesidad y sobrepeso, así como de antecedentes familiares de DM. No se encontraron diferencias estadísticamente significativas en la composición de los grupos, salvo en la edad del grupo con PTG anormal.
TABLA 2. Características de los sujetos del grupo de estudio, diagnosticados como diabéticos de acuerdo con el tipo de hiperglucemia que presentaban
| Características | PTG normal | Diabéticos Glucemia en ayunas ³ 7mmol/L | Diabéticos Glucemia a los 120 min ³ 11,1 mmol/L | ]]> Ambos criterios |
| N | 142 | 10 | 75 | 18 |
| Edad (*) | 48,7 (13,7) | 48,2 (10,6) | 56,2 (13,1)(@) | 46,7 (9,9) |
| Sexo (% fem.) | 101 (71,1 %) | ]]> 5 (50 %) | 45 (60 %) | 11 (61,1 %) |
| Índice de masa corporal (*) | 28,1 (5,1) | 26,9 (5,2) | 28,4 (5,3) | 30,2 (5,4) |
| Porcentaje de casos con sobrepeso | 97 (68,3 %) | 6 (60 %) | 58 (77,3 %) | ]]> 15 (83,3 %) |
| Antecedentes familiares de diabetes mellitus | 92 (64,8 %) | 6 (60 %) | 42 (56 %) | 8 (44,4 %) |
(*) Media y desviación estándar entre paréntesis.
(@) Diferencia significativa (p<,05) test de Mann Whitney en relación con el grupo de referencia con PTG normal.
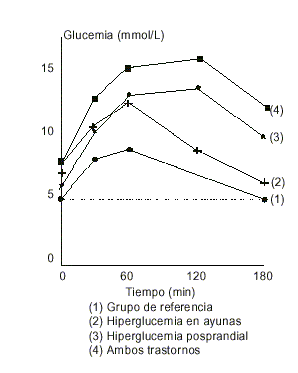
FIG.1. Valores promedio de las glucemias durante la prueba de tolerancia a la glucosa oral en diabéticos diagnosticados según el tipo de hiperglucemia.
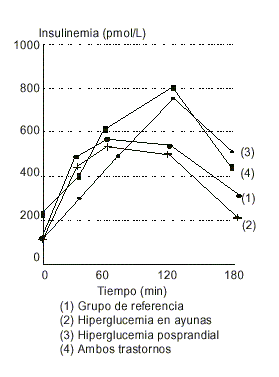
FIG.2. Valores promedio de las insulinemias durante la prueba de tolerancia a la glucosa oral en diabéticos diagnosticados según el tipo de hiperglucemia.
FIG.3 Baja respuesta insulínica y resistencia a la insulina en diabéticos, según el tipo de
hiperglucemia.
* Prueba de Chi cuadrado p < ,01 en relación con el grupo de referencia.
]]> TABLA 3. Indicadores de la tolerancia a la glucosa, la secreción de insulina y la sensibilidad a la insulina en los sujetos diagnosticados como diabéticos, clasificados según el tipo de hiperglucemia (!!)
| Indicadores | Prueba de tolerancia a la glucosa normal | Diabéticos Glucemia en ayunas ³ 7 mmol/L | Diabéticos Glucemia a los 120min ³ 11,1 mmol/L | Diabéticos por ambos criterios |
| Glucemia en ayunas | ]]> 4,85(,71) | 7,46 (,18)** | 5,65 (1,00) ** ++ | 7,52 (,39) ** |
| Glucemia a las 2h | 7,12 (2,63) | 8,74 (2,95)* | 13,50 (2,37) ]]>
** ++ | 15,92 (4,21) ** ++ |
| Área total de glucosa | 1 290 (306) | 1 597 (286) ** | 2 070 (305) ** ++ | 2 517 (564) ** ++ |
| Insulinemia en ayunas | 102 (90) | ]]> 96 (142) | 111 (171) | 223 (303) + |
| Insulinemia a las 2h | 540 (513) | 513 (1 021) | 738 (797) * | 810 (741) |
| Área total de insulina | 90,4 (89,9) | ]]> 105,6 (146,3) | 99,8 (95,6) | 109 (110) |
| IND, 0-30 min | 100 (142) | 528 (8,72) | 42,3 (56) ** + | 47,9 (48,4) ** + |
| IND, 0-180 min | 70,0 (50,2) | ]]> 66,1 (82,6) | 44,8 (48,9) ** + | 42,8 (34,6) ** |
| Índice de resistencia a la insulina | 3,56 (3,29) | 5,31 (7,82) | 4,52 (7,8) * | ]]>
12,7 (17,8) ** + |
| Índice de actividad de la célula beta | 1 560 (2 080) | 485 (729) ** | 1 195 (1 787) * | 1 140 (1 338) + |
Los resultados presentados muestran que si se hubiera prescindido de la PTG en la evaluación de este grupo, existirían 272 sujetos clasificados como normales entre los cuales se encontraban 87 con trastornos de la tolerancia a la glucosa y 43 diabéticos, lo cual significa que más de la tercera parte de los mismos hubieran sido privados de los cuidados que requieren ambas condiciones. Si se hubiera seguido el proceder alternativo de realizar la PTG solamente en los 70 pacientes en los que se detectó un incremento de la glucemia en ayunas sólo se hubieran detectado 24 de los 87 casos con TGA y 32 de los 75 casos de diabetes con hiperglucemia posprandial, por lo que la frecuencia de falsos negativos todavía sería considerable.
Ante esto, cabe preguntarse si en poblaciones con un nivel de riesgo de diabetes menor que la estudiada por nosotros, las consecuencias serían similares. Los criterios de la ADA no pudieron ser aplicados a una población de alta prevalencia de diabetes en la India,16 por lo que los autores se cuestionan si son aplicables en poblaciones distintas a la norteamericana en la que se originaron. En una revisión reciente de los resultados de estudios previos en poblaciones con alta prevalencia de diabetes, como es el de la Isla Mauricio,17,18 se concluyó que los trastornos de la tolerancia a la glucosa son indicadores de la evolución hacia la diabetes 2 veces más sensible que los trastornos de la glucemia en ayunas y plantean reducir todavía más el límite de normalidad de la glucemia en ayunas para incrementar la sensibilidad de esta determinación.
Se ha señalado que al asociar la determinación de la hemoglobina glucosilada se pudieran detectar los casos con hiperglucemia posprandial mantenida, sin hiperglucemia en ayunas,5,6 aunque en trabajos posteriores del mismo grupo se reconoce que la hiperglucemia posprandial es el mejor indicador de la progresión hacia la diabetes de los sujetos con trastornos de la regulación de la glucemia.19 Así mismo se ha encontrado que la hiperglucemia posprandial se correlaciona mejor con la presencia de aterosclerosis que la hiperglucemia en ayunas y que las concentraciones de hemoglobina glucosilada.20 La asociación entre la hiperglucemia posprandial y las manifestaciones de hiperinsulinismo y resistencia a la insulina es bien conocida, 21,22 esto coincide con los resultados de un estudio de Weyer, 23 en el cual encontró que los individuos con trastornos de la tolerancia a la glucosa y la glucemia en ayunas, dentro del rango normal, presentan trastornos de la sensibilidad a la insulina, y de la secreción inicial de insulina, comparables con los de los sujetos con alteraciones de la glucemia en ayunas. Resulta evidente que los sujetos con trastornos de la tolerancia a la glucosa sufren una serie de defectos en su capacidad para regular adecuadamente la concentración de glucosa y otros nutrientes, lo cual significa una situación de riesgo de padecer diabetes mellitus y cardiopatía coronaria, por tanto, es necesario que sean detectados y tratados precozmente. En la medida que se pueda caracterizar, en cada sujeto, la naturaleza del defecto metabólico y determinar si sus trastornos de la homeostasis de la glucosa responden a un déficit cuantitativo de insulina o a un trastorno de su capacidad de acción al nivel hístico, se podrá diseñar una estrategia particular de prevención, a partir de las conocidas propiedades de las medidas farmacológicas y no farmacológicas disponibles actualmente para este fin. En esta tarea, la PTG con la determinación de glucemia e insulinemia constituye un instrumento valioso y accesible.
Subject headings: DIABETES MELLITUS; HYPERGLYCEMIA; ENDOCRINE DIAGNOSIS TECHNIQUE; GLUCOSE INTOLERANCE.
1. The Expert Committee on the diagnosis and classification of Diabetes Mellitus and its complications. Report of the expert committee on the diagnosis and classification of Diabetes Mellitus. Diabetes Care 1997;20:1183-97.
2. World Health Organization. Department of Noncommunicable Disease Surveillance. Definition, diagnosis and classification of Diabetes Mellitus and its complications. Report of a WHO consultation. Geneva: WHO/NCD/NCS/99.2; 1999.
3. OMS. Comité de Expertos. Diabetes sacarina. Ginebra: OMS; 1980(Serie de Informes Técnicos; No. 646).
4. Goldstein DE. Is not time to retire the oral glucose tolerance test for diabetes screenig and diagnosis? Diabetes Care 1998;21:1215.
5. Ko GTC, Woo J, Chan JCN, Cokram CS. Use of the 1997 American Diabetes Association diagnostic criteria for diabetes in a Hong Kong Chinese population. Diabetes Care 1998; 21:2094-7.
6. Ko GTC, Chan JCN, Tsang LWW, Cokram CS. Combined use of fasting plasma glucose and HBAic predicts the progression to diabetes in Chinesse subjects. Diabetes Care 2000;23:1770-3.
7. González-Suárez RM, Mateo de Acosta O. Metodología bioquímica clínica en el diagnóstico de la diabetes mellitus. Actual Endocrinol 1978;(4):15.
8. Arranz C, González-Suárez RM. Utilización de un método rápido para la separación de la hormona libre y unida en el radioinmunoensayo de insulina. Rev Cubana Invest Biomed 1988;7:150-6.
9. González-Suárez RM. Alteraciones del metabolismo en la diabetes mellitus no insulino dependiente. Rev Cubana Med 1982;22:15-24.
10. Matsumoto K, Yamaguchi Y, Miyake S, Akasawa S, Yano M, Tominaga Y, et al. Glucose tolerance, insulin secretion, and insulin sensitivity in nonobese and obese subjects. Diabetes Care 1997;20:1562-8.
11. Matthews DR, Hosker JP, Rudenski AS, Nailor BA, Treacher DF, Turner RC. Homeostasis model assessment: insulin resistance and Beta cell function from fasting plasma glucose and insulin concentrations in man. Diabetologia 1985;28:412-9.
12. González-Suárez RM, Perich P, Rodríguez B, Claro A. Características de la secreción de insulina en pacientes con tolerancia a la glucosa alterada y diabetes mellitus no insulino dependiente. Actual Endocrinol 1982;25-30.
13. Armitage P. Statistical methods in medical research. Oxford:Blackwell Scientific Pub; 1972:112.
14. González-Suárez RM, Arranz C. Evaluación de la secreción de insulina y la sensibilidad a la insulina por medio de la prueba de tolerancia a la glucosa por vía oral. Estudio en sujetos con tolerancia a la glucosa normal. Rev Cubana Endocrinol 2000;11:23-30.
15. —————. Evaluación de la secreción de insulina y la sensibilidad en la diabetes inicial. Rev Cubana Endocrinol 2000;11:69-70.
16. Somadi BL, Bangar SS, Bhalwar R. American diabetes association criteria for diabetes diagnosis. Diabetes Care 1999;22:366.
17. Shaw JE, Zimmet PZ, de Courten M, Dowse GK, Chitson P, Gareeboo H et al. Impaired fasting glucose or impaired glucose tolerance: what best predicts future diabetes in Mauritius? Diabetes Care 1999;22:399-402.
18. Shaw JE, Zimmet PZ, Hodge AM, de Courten M, Dowse GK, Chitson P et al.Impaired fasting glucose: How low should it go? Diabetes Care 2000; 23:34-9.
19. Ko GTC, Li JKY, Cheung AYK, Chow CC, Tsang LWW, Cokram CS et al. Two-hour post glucose is the main determinant for the progression from impaired glucose tolerance to diabetes in Hong Kong Chinese. Diabetes Care 1999;22:2096-7.
20. Kemelkova-Kurktschiev TS, Koehler C, Henkel E, Leonhardt W, Fueker K, Hanefeld M. Postchallenge plasma glucose and glycaemic spikes are more strongly associated with atherosclerosis than fasting glucose or Hb1c level. Diabetes Care 2000;23:1830-4.
21. Lillioja S, Mott DM, Howard BV, Bennett PH, Yiki-Jarvinen H, Freymond D et al. Impaired glucosa tolerance as a disorder of insulin action: longitudinal and cross sectional studies in Pima Indians. N Engl J Med 1988;318:1217-25.
22. Yoneda H, Ikemagi H, Yamamoto E, Yamato E, Cha T, Kawaguchi Y et al. Analysis of early phase insulin responses in non obese subjects with mild glucose intolerance. Diabetes Care 1992;15:1517-21.
23. Weyer C, Bogardus C, Pratley RE. Metabolic characteristics of individuals with impaired fasting glucose and/or impaired glucose tolerance. Diabetes 1999;48:2197-203.
]]>
Recibido: 12 de marzo de 2002. Aprobado: 3 de junio de 2002.
1 Doctor en Ciencias Médicas. Investigador Titular.
2 Licenciada en Bioquímica. Investigadora Auxiliar.
3 Especialista de II Grado en Endocrinología. Profesor Asistente.