 ]]>
]]>
Evaluación de la sensibilidad a la insulina en el síndrome de ovarios poliquísticos
Evaluation of insulin-sensitivity in polycistic ovary syndrome
Yudit García GarcíaI; Gilda Monteagudo PeñaII; Rubén S. Padrón DuránIII; Roberto González SuárezIV
I Especialista de I Grado en Endocrinología. Instituto Nacional Endocrinología. Ciudad de La Habana, Cuba.
II Especialista de II Grado en Endocrinología. Máster en Salud Reproductiva. Profesora Auxiliar. Investigadora Agregada. Instituto Nacional Endocrinología. Ciudad de La Habana, Cuba.
III Doctor en Ciencias Médicas. Especialista de II Grado en Endocrinología. Profesor Titular. Profesor Consultante. Investigador Titular. Instituto Nacional Endocrinología. Ciudad de La Habana, Cuba. ]]>
IV Doctor en Ciencias. Especialista de II Grado en Bioquímica. Profesor Titular. Investigador Titular. Instituto Nacional Endocrinología. Ciudad de La Habana, Cuba.
RESUMEN
INTRODUCCIÓN: las mujeres con síndrome de ovarios poliquísticos tienen un aumento del riesgo de padecer resistencia a la insulina, dislipidemia, obesidad, hipertensión arterial y diabetes mellitus tipo 2; por lo tanto, tienen mayor probabilidad de desarrollar enfermedad cardiovascular.
OBJETIVO: determinar la frecuencia y características de los trastornos de la sensibilidad a la insulina en un grupo de mujeres con síndrome de ovarios poliquísticos.
MÉTODOS: se estudiaron 23 mujeres con este diagnóstico según los criterios de la Androgen Excess Society (AES), a las cuales se les realizaron determinaciones de glucemias e insulinemias basales y durante la prueba de tolerancia a la glucosa endovenosa de muestras múltiples. Se calcularon varios índices matemáticos de sensibilidad a la insulina e insulinorresistencia.
RESULTADOS: 65 % de las mujeres tenían insulinorresistencia (índice HOMA-IR ³ 3,22). El análisis del área bajo la curva de insulinemia durante la prueba evidenció que las mujeres con insulinorresistencia tenían insulinemias mayores en estado basal y posestimulación; en ambos grupos las concentraciones fueron similares a las iniciales al final de la prueba. El área glucémica e insulinémica 0-10 y el área total de la insulinemia fueron significativamente mayores en las mujeres con insulinorresistencia. Todos los índices I0/G0, FIRI, ISI, Belfiore, BENNET y QUICKI tuvieron buena correlación con el HOMA-IR.
CONCLUSIONES: la frecuencia de insulinorresistencia e hiperinsulinismo en las mujeres con síndrome de ovarios poliquísticos estudiadas fue alta y las estimaciones de insulinorresistencia en estado de ayuno pueden predecir la respuesta durante la estimulación endovenosa con glucosa.
]]>
Palabras clave: síndrome de ovarios poliquísticos, prueba de tolerancia a la glucosa endovenosa de muestras múltiples, insulinorresistencia, índices de sensibilidad a la insulina.INTRODUCTION: women with polycistic ovary syndrome have a increasing risk of insulin resistance, dyslipidemia, obesity, hypertension and type 2 diabetes mellitus; thus, with higher likelihood to develop cardiovascular disease.
OBJECTIVE: to determine the frequency and features of insulin sensitivity disorders in a group of women with polycistic ovary syndrome.
METHODS: twenty three women with this diagnosis were studied according to the Androgen Excess Society (AES) criteria,underwent basal glycemia and insulinemia determinations and during frequently sampled intravenous glucose tolerance test). Several insulin sensitivity and insulin resistance mathematic indexes were calculated.
RESULTS: sixty-five percent of women had insulin resistance (HOMA-IR ³ 3.22 rate). Analysis of area under the curve of insulin during the test revealed that women with insulin resistance had higher insulinemia rates in baseline state and post-stimulation;in both groups concentrations were similar to the initial ones at the end of test. Glycemia and insulinemia 0-10 areas and insulin area were higher in women with insulin resistance. All indexes including Io/Go, FIRI, ISI, Belfiore, BENNET and QUICKI had a good correlation with HOMA-IR.
CONCLUSIONS: insulin resistance and hyperinsulinism frequency in women with policystic ovary syndrome was high and the fasting insulin resistance assessment may to predict the response during the glucose-intravenous stimulation.
Key words: polycistic ovary syndrome, frequently sampled intravenous glucose tolerance test, insulin resistance, insulin sensitivity indexes.
]]>
INTRODUCCIÓN
El síndrome de ovarios poliquísticos (SOP) excede el eje reproductivo y en los últimos años ha aumentado el interés debido a los reportes sobre su frecuente asociación con alteraciones metabólicas y cardiovasculares.1-3
La insulinorresistencia (IR) afecta de 40 a 75 % de estas mujeres y se describe como típica del síndrome e independiente del peso corporal.4 Es por ello que la evaluación de la sensibilidad a la insulina en el SOP puede ser crucial en la prevención primaria de complicaciones metabólicas y cardiovasculares a largo plazo; su estimación a través de métodos sensibles pero a su vez accesibles, constituye un problema priorizado de la endocrinología actual. Existen métodos directos muy sensibles como el clamp euglucémico diseñado por De Fronzo y entre los indirectos está la prueba de tolerancia a la glucosa endovenosa (PTG-EV) de múltiples muestras, interpretada mediante el modelo mínimo desarrollado por Bergman.5
Los índices matemáticos que evalúan la glucemia e insulinemia en ayunas son más usados por ser simples y menos costosos, aunque estos podrían subestimar la verdadera frecuencia de IR.6,7 La falta de consenso acerca de cuál es el mejor índice y los criterios de interpretación en los valores de corte, limitan su empleo en la investigación clínica y el SOP no escapa a ello.8 Basado en lo anterior se propuso determinar la frecuencia de las alteraciones en la sensibilidad a la insulina y comparar la utilidad de los índices derivados de la PTG-EV, así como los de ayunas en un grupo de mujeres con SOP.
MÉTODOS
]]>
Se realizó un estudio analítico transversal en 23 pacientes que cumplían los criterios diagnósticos del SOP las cuales fueron seleccionadas de la base de datos de una investigación previa con mujeres hirsutas en edad reproductiva entre 18 y 40 años de las cuales se conocía el índice de masa corporal (IMC). Se emplearon los criterios diagnósticos recomendados por la Androgen Excess Society (AES):4 presencia de hiperandrogenismo (HA) clínico o bioquímico, o ambos, como criterio obligatorio, disfunción ovulatoria o morfología de poliquistosis ovárica, o ambas, previa exclusión de otras causas de HA.Para la determinación de la glucemia se empleó el método de glucosa-oxidasa y para la insulinemia se empleó método de RIA de uso habitual en el Instituto Nacional Endocrinología (INEN). Se consideró hiperinsulinismo (HI) cuando al menos 2 de las 3 mediciones basales de insulina era > 26 mU/mL) y la IR si el índice HOMA-IR (homeostasis model assessment) era ³ 3,22. Además se calcularon los índices conocidos por su siglas: I0/G0, FIRI (fasting insulin sensitivity index), ISI (insulin sensitivity index), Belfiore, BENNET y QUICKI (quantitative insulin sensitivity check index).5-10 Con los valores obtenidos durante la prueba de estimulación con dextrosa, se calcularon mediante integración trapezoidal áreas e índices.
Para el análisis de los datos se utilizaron frecuencias, proporciones (%), rangos, medias, desviaciones estándar, medianas y rango intercuartil. Se realizaron análisis bivariados mediante la prueba t de Student, prueba U de Mann y Withney, y prueba exacta de Fisher. El análisis se efectuó con el paquete estadístico SPSS y en todos los casos se consideró un nivel de significación de a= 0,05.
RESULTADOS
La muestra estuvo constituida por 23 mujeres, de las cuales 15 eran insulinorresistentes y 8 no tenían alteraciones en la sensibilidad a la insulina según el índice HOMA-IR, lo que representó 65 y 35 %, respectivamente; 60,8 % de las mujeres era de normopeso y solo 17,3 % era de obesas; 69,6 % tenía HA bioquímico y 14 pacientes presentaban hiperinsulinismo.
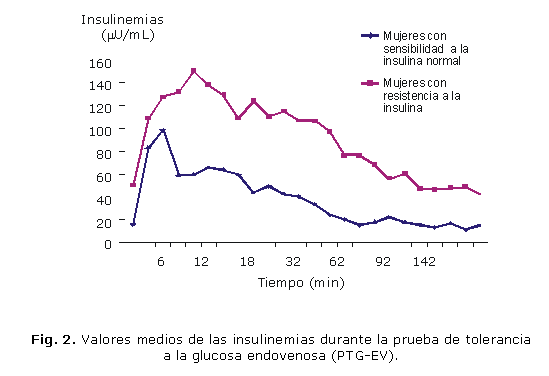
En las figuras 1 y 2 se representan las variaciones de los niveles de glucemia e insulinemia durante la PTG-EV. Todas las pacientes mostraron glucemias basales normales, aunque las insulinorresistentes tuvieron concentraciones mayores tanto al inicio como durante casi toda la prueba; pero solo tuvieron valores significativamente más elevados a los 4 y 42 mins con respecto al resto de las pacientes (p= 0,041 y 0,045, respectivamente) (Fig. 1). Las mujeres con IR mostraron insulinemias mayores en estado basal y posestimulación, a partir del cuarto minuto esta diferencia se hizo significativamente mayor y perduró durante el resto de la prueba, aun en momentos en los que la glucemia había retornado a valores próximos a los basales. En ambos grupos al final de la prueba se observan concentraciones similares a las iniciales (Fig. 2).
El cálculo de las áreas integradas, así como de los índices que estiman la sensibilidad a la insulina durante la PTG-EV pueden observarse en la tabla 1. No hubo diferencias significativas en el área total de la glucemia (ATG), así como tampoco entre las áreas totales del incremento de la glucemia de ambos grupos (ATG INC, ATI INC); sin embargo, el área glucémica e insulinémica 0-10 (A0-10 INS y A0-10 G) y la total (ATI) fueron significativamente mayores en las mujeres con IR. Los índices insulinogénicos inicial y del incremento (III, III INC) fueron similares en ambos grupos, a diferencia del índice ínsulinogénico total (II TOT) que se mostró superior en las pacientes insulinorresistentes (p= 0,006).Los resultados del cálculo de algunos de los índices que evalúan la sensibilidad a la insulina en ayunas se muestra en la tabla 2. Las medias de todos los índices que estiman resistencia a la insulina (HOMA-IR, I0/G0 y FIRI) fueron superiores a los valores de corte preestablecidos, tanto en el grupo de mujeres con IR como en las medias totales y la diferencia entre ambos grupos fue significativa (p< 0,01). El valor medio para el índice I0/G0 estuvo elevado en los 2 grupos, pero fue más significativo en el de las mujeres que tenían IR (p= 0,01).
Con respecto a los índices que miden sensibilidad a la insulina (ISI, Belfiore, BENNET y QUICKI) se observó congruencia con los resultados anteriores. Se encontraron valores medios significativamente menores a los puntos de corte considerados como normales en todos ellos con excepción del BENNET, tanto en el grupo insulinorresistente como en el total de la muestra, y la diferencia de medias entre los grupos mostró significación estadística a un nivel de á= 0,0001. En el caso del BENNET, a pesar de que el promedio en todos los grupos fue normal, estuvo muy cercano al valor de referencia para las insulinorresistentes y fue significativamente menor en estas con respecto a las que tenían sensibilidad a la insulina normal (p< 0,01).
Cuando se clasificaron las mujeres de acuerdo con el valor de cada índice calculado, fuera normal o patológico, se observó que la distribución de frecuencias era muy similar en ambos grupos para todos ellos, con excepción del índice I0/G0. Las proporciones en cada categoría fueron idénticas para HOMA-IR, FIRI, ISI, Belfiore y QUICKI; según el BENNET la proporción de insulinorresistentes es ligeramente menor (según los anteriores, 1 mujer menos) y según el índice I0/G0 la cantidad de mujeres en este grupo resultó mayor (91,30 % vs. 65,22 %) (tabla 3).
DISCUSIÓN
Entre los aspectos que más se enfoca la atención en mujeres con SOP es precisamente en la presencia de alteraciones de la sensibilidad a la insulina y sus potenciales consecuencias o asociaciones, o ambas. Se han realizado múltiples estudios para demostrarlo y la frecuencia del trastorno en estas mujeres se señala entre 40 y 70 %,1,2,6,8 lo que depende de las características étnicas de la población estudiada, estilos de vida, así como del método empleado para su diagnóstico.
La estimación de la IR para segregar la muestra se realizó con el índice HOMA-IR, el más ampliamente usado para evaluar la presencia del trastorno en todos los grupos con riesgo de padecerlo.11,12 Múltiples estudios reportan un aumento de este índice en mujeres con SOP, a pesar de que los valores de corte empleados han sido diferentes en unos y otros.2,6,8,13-15 ]]>
Cuando se analizó la utilidad de la PTG-EV, se observó que los valores basales de insulinemia estuvieron elevados solo en las insulinorresistentes, las cuales también tuvieron una curva de insulinemia significativamente mayor durante casi toda la prueba; sin embargo, al final de esta ambos grupos regresaron a sus concentraciones iniciales y las glucemias resultaron normales para los 2 grupos preestimulación y posestimulación. Lo anterior hace pensar en primer lugar que existe concordancia entre los 2 métodos de detección de IR empleados y, en segundo lugar, que en presencia de IR y cuando aún no existe un fallo de la célula beta, la homeostasis de la glucosa se mantiene a expensas de una mayor secreción de insulina. Por otra parte, al observar las características de las curvas de secreción de insulina durante la PTG-EV en uno y otro grupo, se puede plantear que es posible predecir el resultado posestimulación utilizando las estimaciones basales. No se tuvo acceso a estudios que describieran los resultados de la PTG-EV de esta forma en mujeres con SOP y permitiera comparar.El cálculo de las áreas bajo la curva para la insulina y la glucemia durante la PTG-EV confirma lo señalado anteriormente: las insulinorresistentes tuvieron requerimientos de insulina más elevados para poder mantener la homeostasis de la glucemia, que se expresaron en las áreas insulinémica (0-10) y en la total (ATI), así como en el índice insulinogénico total (II TOT), significativamente mayores a las que tenían sensibilidad a la insulina normal según HOMA-IR.
Los índices matemáticos que evalúan la sensibilidad a la insulina e IR en estado de ayuno se han convertido en una alternativa simple y accesible en la práctica clínica.5-7,12 Se han empleado en múltiples estudios en mujeres con SOP de resultados controvertidos.6,8,13-16 En el presente estudio, el índice I0/G0 resultó el único con un mayor número de mujeres con IR, mientras que con el resto de los índices los resultados fueron casi idénticos; esto hace pensar que tal vez el valor de corte empleado sea más bajo con respecto al resto o que este sobreestime la verdadera frecuencia del trastorno, pero no es posible asegurarlo categóricamente porque ninguno de ellos puede considerarse como estándar de oro.
Diamanti y Ciampelli consideran que los índices QUICKI y HOMA-IR son poco sensibles en pacientes con SOP;6,16 mientras que Katz señala lo contrario.7 En el presente trabajo todos los índices calculados tuvieron una buena correlación, no obstante, la presencia de esta no necesariamente significa que los índices de IR tengan una óptima predicción, porque son poco sensibles en presencia de valores limítrofes.
En conclusión, las mujeres con SOP estudiadas tuvieron una frecuencia elevada de IR e HI. Necesitaron requerimientos de insulina más elevados para poder mantener la homeostasis de la glucemia durante la PTG-EV, además, los índices calculados que miden sensibilidad a la insulina en ayunas (HOMA-IR, FIRI, ISI, Belfiore, QUICKI y BENNET) brindan resultados muy similares, por lo que pudieran utilizarse indistintamente y predecir la respuesta durante la estimulación endovenosa con glucosa.
REFERENCIAS BIBLIOGRÁFICAS
]]>
1. Barber TM, Wass J, McCarthy M, Frank S. Metabolic characteristics of women with polycystics ovaries and oligo-amenorrhoea but normal androgen levels: implications for the management of polycystic ovary syndrome. Clin Endocrinol. 2006;66:513-7.
2. Lo JC, Feigenbaum SL, Yang J, Pressman A, Selby J, Go AS. Epidemology and adverse cardiovascular risk profile of diagnosis polycystic ovary syndrome. J Clin Endocrinol Metab. 2006;91:1357-63.
3. Thomas M, Barber T, Golding SJ, Alvey CH, Wass JA, Karpe F, Franks S, McCarthy MI. Global Adiposity Rather Than Abnormal Regional Fat Distribution Characterizes Women with Polycystic Ovary Syndrome. J Clin Endocrinol Metab. 2008;93(3):999-1004.
4. Azziz R, Carmina E, Dewailly D, Diamanti-Kandarakis E, Escobar-Morreale HF, Futterweit W, et al. Criteria for definig polycystic ovary syndrome as a predominantly hyperandrogenic syndrome: an Androgen Excess Society guideline. J Clin Endocrinol Metab. 2006;91:4237-45.
5. Trout KK, Homko C, Tkacs NC. Methods of measuring insulin sensitivity. Biol Res Nurs. 2007;8:305-18.
6. Diamanti-Kandarakis E, Kouli CH, Alexandraki K, Spina G. Failure of mathematical indices to accurately assess insulin resistance in lean, overweight, or obese women with polycystic ovary syndrome. J Clin Endocrinol Metab. 2004;89:1273-6.
7. Katz A, Nambi SS, Mather K, Baron AD, Follmann DA, Sullivan G, et al. Quantitative insulin sensitivity check index: a simple, accurate method for assessing insulin sensitivity in humans. J Clin Endocrinol Metab. 2000;85:2402-10.
8. Legro RS, Castracane VD, Kauffman RP. Detecting insulin resistance in polycystic ovary syndrome: purposes and pitfalls. Obstet Gynecol Surv. 2004;59:141-54.
9. Matthews DR, Hosker JP, Rudenski AS, Naylor BA, Treacher DF, Turner RC. Homeostasis model assessment: insulin resistance and ß-cell function from fasting plasma glucose and insulin concentrations in man. Diabetologia. 1985;28:412-9.
10. Belfiore F, Iannello S, Volpicelli G Insulin sensitivity indices calculated from basal and OGTT-induced insulin, glucose, and FFA levels. Mol Genet Metab. 1998;63:134-41.
11. Muniyappa R, Lee S, Chen H, Quon MJ. Current approaches for assessing insulin sensitivity and resistance in vivo: advantages, limitations, and appropriate usage. Am J Physiol Endocrinol Metab. 2008;294:15-26.
12. Boyko EJ, Chen CH. Do we know what homeostasis model assessment measures? If not, does it matter? Diabetes Care. 2007;30:2725-8.
13. Aprindonidze T, Essah PA, Loumo MJ, Nestler JE. Prevalence and characteristics of the metabolic syndrome in women with polycystic ovary syndrome. J Clin Endocrinol Metab. 2005;90:1929-35.
14. Azziz R. How prevalent is metabolic síndrome in women with polycystic ovary síndrome. Nat Clin Endocrinol Metab. 2006;2:133-3.
15. Roa M, Arata-Bellabarba G, Valeri L, Velázquez-Maldonado E. Relación entre el cociente triglicéridos/cHDL, índices de resistencia a la insulina y factores de riesgo cardiometabólico en mujeres con síndrome del ovario poliquístico. Endocrinol Nutr. 2009;56:59-65.
16. Ciampelli M, Leoni F, Cucinelli F, Mancuso S, Panunzi S, De Gaetano A. Assessment of insulin sensitivity from measurements in the fasting state and during an oral glucose tolerance tests in polycystic ovary syndrome and menopausal patients. J Clin Endocrinol Metab. 2005;90:1398-406.
]]>
Recibido: 29 de septiembre de 2009.
Dra. Yudit Garcia Garcia. Instituto Nacional Endocrinología. Zapata y C. Vedado. Ciudad de La Habana, Cuba. Teléf.: 649 0359. Correo electrónico: yudithgarcia.mtz@infomed.sld.cu ]]>