Manejo quirúrgico de la hemorragia intraparenquimatosa primaria supratentorial
Surgical management of primary supratentorial intraparenchymal hemorrhage
]]>
Frank Reinaldo Pérez Nogueira 1, Medardo Rodríguez López 2, Juan Carlos Bermejo Sánchez3, Odalys Hernández León 4, Nilo Álvarez Toledo 5
1 Especialista de Primer Grado Neurocirugía. Asistente. Hospital General Docente "Abel Santamaría Cuadrado". Pinar del Río.
2 Licenciado en Enfermería. Doctor en Ciencias de la Educación. Máster en Salud Pública. Profesor Auxiliar. Hospital General Docente "Abel Santamaría Cuadrado". Pinar del Río.
3 Especialista de Primer Grado Neurocirugía. Hospital General Docente "Abel Santamaría Cuadrado". Pinar del Río.
4 Especialista de Segundo Grado en Neurocirugía. Hospital General Docente "Abel Santamaría Cuadrado". Pinar del Río.
5 Especialista de Primer Grado en Medicina general Integral. Residente de 4to año de Neurocirugía. Hospital General Docente "Abel Santamaría Cuadrado". Pinar del Río.
]]>
Recibido: 18 de abril de 2016.
Aprobado: 30 de abril de 2016.
RESUMEN
Introducción: La enfermedad cerebrovascular supone una de las primeras causas de mortalidad y discapacidad en el mundo. El objetivo a perseguir en el tratamiento quirúrgico es la máxima evacuación del hematoma minimizando el daño del tejido sano. En la actualidad no existe un criterio unánime para el manejo quirúrgico de la hemorragia intraparenquimatosa primaria lo que nos motivó a la realización de este trabajo con el
Objetivo: De realizar una revisión bibliográfica actualizada en el tema, que logre exponer los diferentes criterios para el manejo quirúrgico y describir los mejores resultados.
Desarrollo: Las indicaciones actuales para la evacuación quirúrgica incluyen: deterioro neurológico progresivo, expansión importante del hematoma, presión intracraneal incontrolable o datos de herniación cerebral. Para realizar un adecuado tratamiento quirúrgico es imprescindible conocer su fisiopatología para poder lograr los objetivos quirúrgicos y mejorar la morbimortalidad. Aunque actualmente se mantiene en controversia el tiempo ideal para realizar la evacuación de la hemorragia cerebral estudios aleatorizados han determinado un rango de tiempo entre 4 a 96 horas desde el comienzo de los síntomas con buenos resultados. Estudios actuales han demostrado buenos resultados en el manejo en etapas tempranas y bajo apoyo endoscópico. ]]>
DecS: Hemorragia intracerebral/ complicaciones; diagnostico; traumatismos cerebrovasculares
ABSTRACT
Introduction: Cerebrovascular disease is one of the leading causes of death and disability worldwide. The goal to be pursued in surgical treatment is the maximum removal of the hematoma minimizing the damage to healthy tissue. Currently there are no unanimous criteria for the surgical management of primary supratentorial intraparenchymal hemorrhage.
Objective: To conduct an update literature review on the topic, aimed at exposing the different criteria for the surgical management and to describe the best results.
Development: Current indications for the surgical removal: progressive neurological deterioration, significant expansion of the hematoma, uncontrollable intracranial pressure or data of cerebral herniation. To perform an accurate surgical treatment it is essential to know its pathophysiology in order to achieve the surgical goals along with the improvement of morbidity and mortality. Currently the ideal time for the evacuation of cerebral hemorrhage appears still controversial, randomized studies have shown good results evacuating it between 4-96 hours from the onset of symptoms. In current studies good results are observed in early stages of its onset and under endoscopic support.
Conclusions: Surgical management of primary intraparenchymal hemorrhage appears still controversial. The scale of intraparenchymal hemorrhage is reliable to determine the prognosis of patients. New randomized studies should be developed to determine which will be the ideal therapy to improve the quality of life once the bleeding is presented.
DeCS: Cerebral hemorrhage/ complication; diagnostic; cerebrovascular trauma
]]>
INTRODUCCIÓN
La enfermedad cerebrovascular supone una de las primeras causas de mortalidad y discapacidad en el mundo y la hemorragia intracerebral es el subtipo con mayor morbimortalidad.
La hemorragia intracerebral primaria (HICP) se define como la salida de sangre dentro del parénquima cerebral en la ausencia de causas traumáticas o enfermedades estructurales secundarias como: tumores o malformaciones vasculares.
La primera evidencia de Hemorragia intracerebral y Hemorragia subaracnoidea data desde los tiempos de Hippocrates (400ac) y lo denominaban "apaplegía sanguínea". Clarke, Fazioy colaboradores notaron que Hoffman (1660-1742) fue el primero en introducir el concepto de Hemorragia intracerebral (HIC) además determinaron que Morgagni (1682-1771) describió las diferencias entre apoplejía asociadas con hemorragia intraparenquimatosa y hemorragia en el sistema ventricular en el Sedibus.
En 1888, MacEwens, describe la primera operación exitosa para la hemorragia intracrebral espontanea (HICE). En 1903, Cushing reportó la primera evacuación quirúrgica de un hematoma cerebral al cual se le atribuía el aumento de la presión intracraneal con efecto de masa. Durante las tres próximas décadas, el tratamiento quirúrgico fue ocasionalmente reportado. Bagley fue el primero en indicar el tratamiento quirúrgico basado en la localización del hematoma. Él sugirió que el tratamiento era inefectivo para los hematomas de los ganglios de la base y se dejaba para los subcorticales asociados con aumento de la presión intracraneal.
Planteó además, la hipótesis que los hematomas producidos por ruptura aneurismática o por ruptura de un vaso ateroesclerótico o con debilidad congénita de la pared sin aneurisma producían HICE. En 1932, Robison sugirió la posibilidad de la recuperación espontanea de la HIC pequeña.1-4
En una revisión de nueve casos por Craig y Adson sugirieron la posibilidad de que la causa de la HICE fuera por microaneurismas de Charcot-Bouchard. Penfild sugiere que la HIC debe ser evacuada quirúrgicamente por una craneotomía con incisión transcortical más que por aspiración por una agujero de trepano.
]]> Los avances en la angiografía cerebral en1929 produjeron muchos cambios en el tratamiento que se tradujeron en múltiples publicaciones en la literatura francesa de los años 40 a los 50. En 1959,Lazorthes reportó una serie de 52 casos donde resurge el interés en el manejo quirúrgico de las Hemorragia intracerebral (HIC).McKissock et al en 1962 reportaron en una revisión de 180 casos que no existían diferencias significativas entre el pronóstico de los pacientes operados y los que recibieron tratamiento médico conservador. Los avances en la tomografía en el año 1973 y la resonancia en el 1982 han permitido mayor reconocimiento y comprensión en cuanto a la localización y evolución de la HIC. 1,5,9-15
Según su localización se pueden clasificar en hemorragias profundas o lobares, las profundas representan dos tercio de las hemorragias espontaneas y están localizadas en: ganglios de la base y capsula interna (35%-70%), tallo cerebral (5%-10%) y cerebelar(5%-10%). En contraste las hemorragias lobares representan un tercio de las hemorragias espontaneas tienen una distribución cortico subcortical siguiendo el patrón lobar sobre un lóbulo o multilobar.
La incidencia mundial es de 10 a 15 casos / 100.000 habitantes/año, es más común en hombres que en mujeres particularmente en mayores de 55 años. La mayor incidencia está en Japón con 60 casos / 100.000 habitantes/año seguido de la población afroamericana con 55 casos / 100.000 habitantes/año y en nuestro país la mortalidades es de 24 casos / 100.000 habitantes/año y en la provincia la mortalidad de la enfermedad cerebrovascular del año 2014 fue de 78 casos/ 100000 habitantes. 1,5,7,9-15
La hemorragia intracerebral espontanea (HICE) es dos veces más común que la hemorragia subaracnoidea. Los factores mayores de riesgo son: la edad, el sexo, la HTA y el alcohol, mientras que la diabetes y el tabaco resultan ser factores de riesgo menor. La HTA es el factor de riesgo más claramente implicado en la HIC (55-81%), sobre todo en pacientes que incumplen el tratamiento, mayores de 55 años y jóvenes fumadores.
La HTA se encuentra en el 91% de los pacientes en el momento de la hemorragia y en el 72% de los casos los pacientes son hipertensos conocidos. El consumo de alcohol de más de 50-100 g/día aumenta el riesgo de hemorragia en relación con dos mecanismos: su efecto hipertensivo, que altera la integridad vascular, y las alteraciones de la coagulación derivadas de la hepatopatía subyacente 1,9-15. Otros factores de riesgo de HIC son genéticos, como la mutación del gen que codifica la subunidad ? del factor XIII de la coagulación (responsable de la formación de fibrina) y la angiopatía amiloidea, más frecuente en ancianos. 1-20
Tras el diagnóstico de la HICE y el tratamiento urgente de resucitación y estabilización del paciente, el manejo médico se basa en tres pilares fundamentales: el manejo de la Presión Intracraneal (PIC), el control de la presión arterial (PA) y la reversión de la coagulopatía. Estas medidas tienen como finalidad la reducción del daño cerebral secundario, intentando minimizar la expansión del hematoma.A pesar de los esfuerzos en el manejo médico de los pacientes con ICH, algunos pacientes con hematomas grandes son candidatos a la evacuación quirúrgica.
Las indicaciones actuales para la evacuación de ICH espontáneo incluyen deterioro neurológico, expansión importante del hematoma, PIC (presión intracraneal) incontrolable o datos de herniación cerebral. No obstante, esto está sujeto a las condiciones clínicas previas del paciente así como la localización del hematoma: mientras que un paciente con un hematoma lobar, superficial es más susceptible de tratamiento quirúrgico si se dan los factores descritos, cuando existe un hematoma profundo, de ganglios de la base o talámico, la actitud tiende a ser conservadora ya que, la bibliografía clásica indica que la intervención quirúrgica en este tipo de hematomas tiene efecto sobre la mortalidad pero no así sobre el pronóstico funcional de los pacientes.
El objetivo a perseguir en el tratamiento quirúrgico de las ICH es la máxima evacuación del hematoma minimizando el daño del tejido sano y por lo tanto reducir el efecto de masa local, el efecto tóxico de la sangre en el área circundante y la PIC. 8-30
En la actualidad no existe un criterio unánime para el manejo quirúrgico de la hemorragia intraparenquimatosa primaria lo que nos motivó a la realización de este trabajo con el objetivo de realizar una revisión bibliográfica actualizada en el tema que logre exponer los diferentes criterios para el manejo quirúrgico de la HICP y describir los mejores resultados.
]]>
DESARROLLO
A pesar de los esfuerzos del tratamiento médico conservador, algunos pacientes con hematomas grandes son candidatos a la evacuación quirúrgica. Las indicaciones actuales para la evacuación de ICH espontáneo incluyen deterioro neurológico progresivo, expansión importante del hematoma, PIC incontrolable o datos de herniación cerebral. No obstante, esto está sujeto a las condiciones clínicas previas del paciente así como la localización del hematoma: mientras que un paciente con un hematoma lobar, superficial es más susceptible de tratamiento quirúrgico si se dan los factores descritos, cuando existe un hematoma profundo, de ganglios de la base o talámico, la actitud tiende a ser conservadora ya que, la bibliografía clásica indica que la intervención quirúrgica en este tipo de hematomas tiene efecto sobre la mortalidad pero no así sobre el pronóstico funcional de los pacientes. 5-25
Para realizar un adecuado tratamiento quirúrgico de la HICP es imprescindible conocer su fisiopatología para poder lograr los objetivos quirúrgicos y mejorar la morbimortalidad.
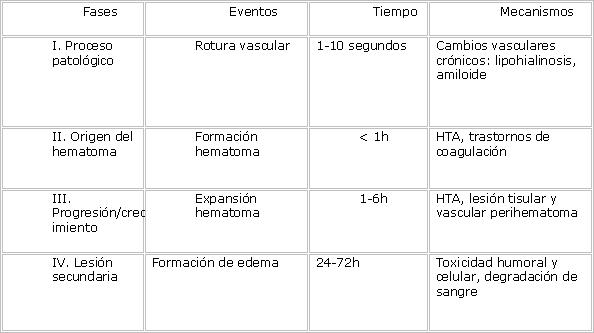
La formación del hematoma intraparenquimatosa consta de cuatro fases (ver anexo 1).
Proceso patológico: en esta etapa ocurre la ruptura vascular, tiene una duración de 1 a 10 segundos y se debe a los cambios vasculares ya presentes por la lipohialinosisamiloidosis o vasculitis.Inicialmente en el parénquima cerebral se produce la rotura de pequeños vasos lesionados crónicamente, dando lugar a la formación del hematoma. La extensión al sistema ventricular ocurre sobre todo en hematomas grandes y profundos. 1,12,20,22,28
Origen del hematoma: en esta fase es donde se forma el hematoma, con una duración menor de una hora y la hipertensión arterial el tratamiento con anticoagulante favorece al desarrollo de esta fase.El sangramiento aparece por rotura en puntos de la pared de pequeñas arterias dilatadas, generados por el efecto mantenido de la HTA. En general, son arterias perforantes, ramas de la arteria cerebral media o arterias cortico subcorticales que tienen mayor daño de la pared vascular por los depósitos de ? amiloide. Existe degeneración de la capa media y muscular, con hialinización de la capa íntima, microhemorragias y trombos intramurales, así como degeneración de la túnica media. El sangrado tiene lugar con mayor frecuencia cerca de la bifurcación de arterias donde la degeneración de la capa media y muscular es más prominente. 1,12,20,22,28
Progresión/crecimiento: en esta fase existe expansión del hematoma, con una duración de 1 a 6 horas , la lesión tisular el daño perivascular y la HTA favorecen al crecimiento del hematoma.Inicialmente la HIC se consideró un evento monofásico donde el vaso responsable del sangrado se taponaba por el coágulo formado y dejaba rápidamente de sangrar. Mediante tomografía computarizada (TC) se demostró que los hematomas son dinámicos en el tiempo Brott8 demostró mediante TC que las hemorragias crecen, y lo hacen sobre todo en las primeras horas (26% en la primera hora y un 38% en las primeras 20 horas). La HTA aguda y el déficit de coagulación local pueden estar asociados con la expansión del hematoma. 12,20,22,28
Lesión secundaria: en esta fase por la licuefacción de la sangre con todos sus elementos tóxicos así como al daño vascular favorecen a la hipoperfusión cerebral y a la formación del edema cerebral que daña más el tejido parenquimal sano alrededor del hematoma aumentado el daño funcional de los pacientes e incrementando la mortalidad. La hiperglucemia puede desempeñar un papel importante en la fisiopatología del edema cerebral precoz, como fuerza osmótica, que conduce el agua hacia el espacio extracelular. Este parámetro ha sido considerado como un marcador pronóstico de mortalidad a los 30 días en pacientes con hemorragia intracerebral. El edema se inicia a las 24-48 horas de la hemorragia y se mantiene más allá de los 5 días. 1,12,20,22,28
]]> Claude Hemphill y col en el año 2001 publicaron en la revista Stroke un estudio que se llevó a cabo en 2 hospitales de San Francisco entre 1997 y 1998 (Hemphill 2001). Sólo incluyeron fichas de pacientes que consultaron al comienzo del cuadro, excluyendo del estudio a pacientes derivados desde otros centros asistenciales. Se hizo una revisión retrospectiva de registros clínicos de pacientes con HIC no traumática, buscando en las bases de datos de ambos hospitales. De los 161 pacientes encontrados, sólo se consideraron los registros completos, que llegaron a 152.En el estudio evaluaron diferentes parámetros que intervinieron el pronóstico de los pacientes: edad del paciente, volumen del hematoma, localización infra o supratentorial, escala de Glasgow y si estaba asociado con sangre interventricular o no. A cada uno de estos parámetros se le asignó una puntuación (ver anexo 3 y 4).Esta escala divide la HIP en diferentes grados desde el grado 0 al grado 6 y de este último no se han registrado casos.En el estudio realizado ese año Hemphill demostró que los pacientes con un grado 0 la mortalidad era de 0% los que tenían un grado 1 la mortalidad era de 13%,los grados 2 la mortalidad fue de 26 %,grado 3 la mortalidad fue de 72%,grado 4 tuvo 97% de mortalidad y el grado 5 presentó 100% de mortalidad. Años después realizó otro estudio con la finalidad de determinar si la escala era confiable al discriminar pacientes con hemorragia intracerebral aguda en relación a su pronóstico funcional según la escala modificada de Rankin (mRS).
Se hizo un estudio observacional longitudinal prospectivo entre 2001 y 2004 en los mismos hospitales donde fue desarrollada la escala original, incluyendo todos los pacientes con hemorragia intracerebral no traumática aguda que consultaron en el servicio de urgencia. Se excluyeron los pacientes derivados desde otros hospitales para contar con registros clínicos completos.
El tratamiento realizado se dejó en manos de los médicos tratantes, siguiendo las recomendaciones de la American HeartAssociation respecto del manejo de pacientes con hemorragia intracraneana espontánea del año 1999, sin que se les entregara información obtenida durante la investigación. El seguimiento se realizó por 12 meses, registrándose su estado clínico según mRS al alta hospitalaria, a los 30 días y a los 3, 6 y 12 meses. La escala presentada mostró exactitud en la predicción del pronóstico de los pacientes. 19,25,33
El signo conocido como spot-sing que representa la extravasación de contra en el hematoma visualizado en la angio TAC con contraste para identificar la causa se ha mostrado ser un predictor independiente del riesgo de expansión del hematoma y de la mortalidad de los casos. Ha propiciado una estrategia potencial para identificar pacientes se beneficiaran con el tratamiento quirúrgico antes de la expansión del hematoma. El "spot sign" fue identificado en 19% de 367 angio TAC en un estudio.
El porciento de expansión del hematoma fue de 69%. Las quías del manejo para la HICP propone el uso de la angio TAC para predecir la expansión del hematoma como recomendación Clase b II. El valor predictivo del spot sing es más fidedigno cuando el hematoma tiene más de 30 ml de volumen. 8,26,30-33
La hemicraniectomía descompresiva (HCD) es un proceder quirúrgico utilizado para tratar la presión intracraneal maligna. Consiste en remover parte de la bóveda craneal donde se incluye la región frontotemporoparietal para ofrecer espacio al edema cerebral en desarrollo evitando así los diferentes tipos de herniaciones cerebrales que puedan comprometer la vida del paciente.
El procedimiento tiene buenos efectos en la reducción de la presión intracraneal y contribuye a mejorar la compleance cerebral así como la perfusión cerebral. El uso de la HCD en pacientes con hemorragias hemisféricas es cada vez menos frecuente pero estudias han probado que puede ser muy útil para hemorragias hemifericas extensas.10En una sistemática revisión de estudios la HCD con evacuación del hematomas es considerada un proceder seguro y puede mejorar los resultados. 11,26,33
La evacuación temprana del HICP en sus primeras fases favorece al resangramiento por lo que es recomendable realizar la intervención después de las primeras 6 horas y dentro de las 96 horas pero ya pasada las 24 horas el daño secundario es inminente y el hematoma debe crecer según su fisiopatología lo que favorecería al daño cerebral que implicaría mayo índice de secuela. 26-33 Los estudios de TAC ( Tomografía axial computarizada ) revelan que aproximadamente el 40% de los hematomas crecen en las primeras horas. En estos pacientes donde se detecta expansión del hematoma el crecimiento de la hemorragia ocurre en las primeras 6 horas en el 75% de los casos y el resto dentro de las 24 horas. 8,26,30-33
Mendelow y cols, en el año 2005 concluyeron uno de los estudios más completos en esa época en cuanto al manejo de la hemorragia intracerebral espontanea conocido como STICH I por sus siglas en inglés (SurgicalTrail in IntracereblaHemorrhage) que incluía 1033 pacientes de 27 países.
]]> El objetivo del estudio STICH fue comparar la cirugía precoz y el tratamiento conservador inicial en las HIC supratentoriales, en lo que a mortalidad y pronóstico funcional se refiere. En sus resultados, no encontró diferencia significativa en cuanto a buena evolución entre el grupo de tratamiento quirúrgico precoz y tratamiento conservador inicial.El estudio además explica que existen buenas razones clínicas para asumir que la craneotomía (comparada con técnicas mínimamente invasivas) puede provocar un daño mayor al evacuar lesiones profundas. Pero la falta de significación estadística se puede deber a ciertas características del estudio lo que motivó a estudios posteriores para homogenizar la muestra y evitar errores fue entonces que se creó un meta-análisis donde se analizaron 3366 pacientes de 78 centros diferentes y 27 países conocido como el estudio STICH II por Prasad K y Mendelow. 1,20-35
El estudio STICH II dirigió parte de sus objetivos en determinar si existían beneficios en realizar cirugía temprana en pacientes con hemorragias lobares con volumen entre 10 a 100 ml a 1cm de la superficie cortical y sin hemorragia ventricular que fueran ingresados en las primeras 48 horas. De ellos 41% de los pacientes con cirugía temprana presentaron pronóstico favorable comparado con 38% en los pacientes que recibieron tratamiento conservador lo cual no mostró diferencia significativa. 33
En la actualidad el estudio más actualizado corresponde al metanalisis realizado por la American Heart Association/American Stroke Association en 2015 dirigido por JC Hemfill, donde se analizaron 2186 pacientes de 8 estudios aleatorizados en diferentes instituciones quedó demostrado que la cirugía entre las primeras 8 horas mejoraban los resultados pero q la cirugía ultrarrápida antes de las 4 horas favorecía al resangramiento.
Aunque actualmente se mantiene en controversia el tiempo ideal para realizar la evacuación de la hemorragia cerebral estudios aleatorizados han determinado un rango de tiempo entre 4 a 96 horas desde el comienzo de los síntomas con buenos resultados. Un subgrupo del estudio STICH II demostró buenos resultados en pacientes operados antes de las 21 horas del comienzo de los síntomas. 26,33,40,41
Simon G.Heuts, et al en la Universidad de Columbia en Nueva York en el año 2013 realizaron un estudio sobre la HCD con o sin evacuación del hematoma en hemisferio dominante la mortalidad de los pacientes operados con evacuación del coagulo fue de 47%, y 24% de los pacientes fueron funcionales y la mortalidad de los pacientes a los cuales no se les evacuó el coagulo y solo se les realizó HCD la mortalidad fue de un 60% y el 20 % fueron funcionales con independencia estos grupos tenía una edad promedio de 47 años la media del volumen del hematoma era de 48 ml y tenían un Glasgow de 5 a 9 puntos. 11
Las técnicas quirúrgicas para la evacuación de la HICP han evolucionado en el tiempo desde la craniectomía convencional hasta la evacuación con aspiración esterotaxiaca. Se trata de técnicas de cateterización guiadas por TAC para aspiración del hematoma, sin o con introducción de agentes trombolíticos. El estudio MISTIE (Cirugía Mínimamente Invasivas con rtPA para Evacuación de Hemorragia Intracerebral) trata de comparar el tratamiento médico con la aspiración estereotáxica con posterior introducción de rtPAtranscateter durante 72 horas. Este ensayo clínico se encuentra en fase II. Los resultados preliminares informan de un beneficio del tratamiento estereotáxico en cuanto a tasa de evacuación del hematoma, con efectos adversos dentro de los límites de seguridad. 2,5,33,40
Varios estudios aleatorizados recientes han comparado las craneotomías estándar con abordajes mínimamente invasivos con aspiración del hematoma donde obtuvieron mejores resultados en los abordajes de mínima invasión. Un metanálisis de 12 estudios clínicos aleatorizados demostraron superioridad en los resultados en los abordajes de mínimo acceso comparado con la craneotomía convencional. 2-5,33
En un estudio aleatorizado de 465 pacientes con hematomas localizados en los ganglios de la base con un volumen aproximado de 25 a 40 ml comparo los resultados de los abordajes de mínimo acceso con el tratamiento conservador en los primeros 3 meses, se demostró que no existió diferencia significativa en la mortalidad pero el grupo de los pacientes operados por abordaje de mínimo acceso con aspiración del hematoma presentaron mejoría neurológica con buena recuperación funcional comparado con el grupo de tratamiento conservador. 2,5,33,40
En 1989 Auer y cols realizaron un estudio aleatorizado en 100 pacientes con hemorragias lobares, talámicas y putaminales y demostraron el beneficio de evacuación del coágulo mediante la cirugía endoscópica. Sin embargo Juvela y cols contradijeron esos resultados en otro ensayo. Otros 6 ensayos han sido llevados a cabo y también un meta-análisis de los 7 primeros, que no llegaron a ninguna conclusión. 4-6
]]> En el año 2006, Cho et al publicaron un estudio aleatorizado comparativo entre la cirugía endoscópica, craneotomía y la evacuación estereoatáxica sobre 90 pacientes no comatosos que presentaron HICE en los ganglios de la base el cual arrojó que el grupo endoscópico presentó mejor recuperación funcional con mayor independencia que el grupo operados por craneotomía. Culminado el STICH II en el 2008 se pudo demostrar que no existía diferencia significativa entre el grupo de cirugía temprana ante de las 12 horas y los pacientes que siguieron tratamiento médico. Sin embargo, el avance en técnicas quirúrgicas, neuroimagen, neuroanestesia y monitorización peroperatoria han llevado a un mejor pronóstico de los pacientes quirúrgicos. Estudios actuales han demostrado buenos resultados en el manejo temprano de la HICP en etapas tempranas y bajo apoyo endoscópico. 2,4-5,15,23,26,29En las guías del manejo quirúrgico de las hemorragias intracerebral publicadas por la American HeartAssociation/American StrokeAssociation en 2015 se publicaron las siguientesrecomendaciones: 33
- Para la mayoría de lospacientes con Hemorragia intracerebral el uso dela cirugía no está bien establecido (Clase IIb; nivel de eidencia A).
- La política de cirugía temprana con evacuación del hematoma no está claro el beneficio comparado con la evacuación cuando el paciente se está deteriorando(Clase IIb; nivel de evidencia A).
- La evacuación del hematoma supratentorial cuando el paciente se está deteriorando debe ser considerado como una medida para salvar la vida del paciente (Clase IIb; Nivel de evidencia C).
- La craniectomía descompresiva con o sin evacuación del hematoma puede reducir la mortalidad en pacientes con hematomas supratentoriales que estén en coma, tenganhemorragias de gran extensión con marcado desplazamiento de la línea media o elevación de la PIC refractaria a tratamiento (Clase IIb; Nivel de evidencia C).
- La efectividad de los abordajes de mínimo acceso con esterotaxia o evacuación endoscópica con o sin agentes trombolíticos es (Clase IIb; Nivel de evidencia B).
CONCLUSIONES
REFERENCIAS BIBLIOGRÁFICAS
1. Hamad F, Kretschmer T, Morcos JJ. Nonlesional Spontaneous Intracerebral Hemorrhage. En: Alterman Rl, Brem H, Bullocks R, Burchiel KJ, Chiocca A, Connolly ES, et al. Youmans Neurological Surgery. Part 3, Chapter 358. Philadelphia: Elsevier; 2011.p. 3706-35.
2. Kreitzer N, Adeoye O. An Update on Surgical and Medical Management Strategies for Intracerebral Hemorrhage. Semin Neurol [Internet]. 2013 [citado 12 Sep 2015]; 33(5): 462-7. Disponible en: http://europepmc.org/abstract/med/24504609
3. Mendelow AD, Gregson BA, Rowan EN, Murray GD, Gholkar A, Mitchell PM, et al. Early surgery versus initial conservative treatment in patients with spontaneous supratentorial lobar intracerebral haematomas (STICH II): a randomised trial. Lancet [Internet]. 2013 [citado 12 Sep 2016]; 382: 397-408. Disponible en: doi: 10.1016/S0140-6736(13)60986-1.
4. Auer LM , Deinsberger W, Niederkorn K, Gell G, Kleinert R, Schneider G, et al. Endoscopic surgery versus medical treatment for spontaneous intracerebral hematoma: a randomized study. J Neurosurg. 1989 Apr; 70(4): 530-5.
5. Bakshi A , Bakshi A, Banerji AK. Neuroendoscope-assisted evacuation of large intracerebral hematomas: introduction of a new, minimally invasive technique. Preliminary report. Neurosurg Focus [Internet]. 2004 Jun 15 [citado 12 Sep 2016]; 16(6): 9. Disponible en: http://thejns.org/doi/abs/10.3171/foc.2004.16.6.8
6. Manno ME. Update on Intracerebral Hemorrhage. Critical Care Neurology [Internet]. 2012 Jun [citado 12 Sep 2015]; 18(3): 598_610. Disponible en: http://journals.lww.com/continuum/Abstract/2012/06000 /Update_on_Intracerebral_Hemorrhage.11.aspx
7. Cuba, Ministerio de Salud Pública. Anuario Nacional de Estadísticas [Internet]. La Habana: Editorial; 2014 [citado 29 Nov 2015]. Disponible en: http://www.infomed.sld.cu/servicios/estadisticas/
8. Aguilar MI, Brott ThG. Update in Intracerebral Hemorrhage. Neurohospitalist [Internet]. 2011 Jul [citado 12 Ene 2015]; 1(3): 148-59. Disponible en: http://nho.sagepub.com/content/1/3/148.short
9. Awad AJ, Walcott BP, Stapleton ChJ, Yanamadala V, Nahed BV, Coumans JV . Dabigatran, intracranial hemorrhage, and the neurosurgeon. Neurosurgical Focus [Internet]. 2013 May [citado 12 Ene 2015]; 34(5): 7. Disponible en: http://thejns.org/doi/abs/10.3171/2013.2.FOCUS1323
10. Takeuchi S, Wada K, Nagatani K, Otani N, Mori K . Decompressive hemicraniectomy for spontaneous intracerebral hemorrhage. Neurosurgical Focus [Internet]. 2013 May [citado 12 Ene 2015]; 34(5): 5. Disponible en: http://thejns.org/doi/abs/10.3171/2013.2.FOCUS12424
11. Simon G, Heuts BS, Bruce SS, Brad E, Zacharia MA, HickmanZL, et al. Decompressive hemicraniectomy without clot evacuation in dominant-sided intracerebral hemorrhage with ICP crisis. Neurosurgical Focus [Internet]. 2013 May [citado 12 Ene 2015]; 34(5): 4. Disponible en: http://thejns.org/doi/abs/10.3171/2013.2.FOCUS1326
12. BelurPK, ChangJJ, HeBS Sh, Benjamin AE, MackWJ . Emerging experimental therapies for intracerebral hemorrhage: targeting mechanisms of secondary brain injury. Neurosurgical Focus [Internet]. 2013 May [citado 12 Ene 2015]; 34(5): 9. Disponible en: http://thejns.org/doi/abs/10.3171/2013.2.FOCUS1317
13. Kreitzer N, Opeolu Adeoye MS. An Update on Surgical and Medical Management Strategies for Intracerebral Hemorrhage. SeminNeurol [Internet]. 2013 [citado 12 Sep 2015]; 33(5): 462-7. Disponible en: http://europepmc.org/abstract/med/24504609
14. MISTIE Phase II results: Safety, efficacy, and surgical performance [Internet]. Google [citado 12 Sep 2015]. Disponible en: http://my.americanheart.org/professional/Sessions/Interna-tionalConference/ScienceNews/ISC-2012-Late-Breaking-Science-Oral- abstract_UCM_435384_Article.jsp
15. Dye JA, Dusick JR, Lee DJ, Gonzalez NR, Martin NA. Frontal bur hole through an eyebrow incision for image-guided endoscopic evacuation of spontaneous intracerebral hemorrhage. J Neurosurg [Internet]. 2012 [citado 12 sep 2015]; 117: 767-73.
16. Steiner T, Vincent C, Morris S, Davis S, Vallejo-Torres L, Christensen MC. Neurosurgical outcomes after intracerebral hemorrhage: results of the Factor Seven for Acute Hemorrhagic Stroke Trial (FAST). J Stroke Cerebrovasc Dis [Internet]. 2011 [citado 12 Sep 2015]; 20: 287-94. Disponible en: http://www.sciencedirect.com/science /article/pii/S1052305710000340
17. Asch CJ, Luitse MJ, Rinkel GJ, Tweel I, Algra A, Klijn CJ. Incidence, case fatality, and functional outcome of intracerebral haemorrhage over time, according to age, sex, and ethnic origin: a systematic review and meta-analysis. Lancet Neurol [Internet]. 2010 [citado 12 Sep 2015]; 9: 167-76. Disponible en: http://www.sciencedirect.com/science/article/pii /S1474442209703400
18. Kleindorfer DO, Khoury J, Moomaw CJ. Stroke incidence is decreasing in whites but not in blacks: a population-based estimate of temporal trends in stroke incidence from the Greater Cincinnati/Northern Kentucky Stroke Study. Stroke [Internet]. 2010 [citado 14 Oct 2015]; 41: 1326-31. Disponible en: http://stroke.ahajournals.org/content/41/7/1326.short
19. Hansen F, González JH. Revisión de escalas de pronósticopara el Accidente Cerebrovascular agudo hemorrágico. Review of prognostic scales for acute Intracerebral Hemorrhage. Revista Memoriza [Internet]. 2010 [citado 12 Sep 2016]; 7: 32-41. Disponible en: http://www.neurologia.com/pdf/Web/5312 /bg120705.pdf
20. Staykov D, Wagner I, Volbers B. Natural course of perihemorrhagic edema after intracerebral hemorrhage. Stroke [Internet]. 2011 [citado 14 Oct 2015]; 42: 2625-29. Disponible en: http://stroke.ahajournals.org/content/42/9 /2625.short
21. Dowlatshahi D, Smith EE, Flaherty ML. Small intracerebral haemorrhages are associated with less haematoma expansion and better outcomes. Int J Stroke [Internet]. 2011 [citado 14 Oct 2015]; 6: 201-6. Disponible en: http://onlinelibrary.wiley.com/doi/10.1111/j.1747-4949.2010.00563.x/full
22. Qureshi AI. Intracerebral hemorrhage specific intensity of care quality metrics. Neurocrit Care [Internet]. 2011 [citado 14 Oct 2015]; 14: 291-31. Disponible en: http://link.springer.com/article/10.1007/s12028-010-9453-z
23. Morgenstern LB, Hemphill JC, Anderson C. Guidelines for the management of spontaneous intracerebral hemorrhage: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke [Internet]. 2010 [citado 17 Oct 2015]; 41: 2108-29. Disponible en: http://circ.ahajournals.org/content/115/20/e478.short
24. Sheth KN, Gilson AJ, Chang Y. Packed red blood cell transfusion and decreased mortality in intracerebral hemorrhage. Neurosurgery [Internet]. 2011 [citado 16 Oct 2015]; 68: 1286-92. Disponible en: http://journals.lww.com/neurosurgery /Abstract/2011/05000/Packed_Red_Blood_Cell_Transfusion_and_Decreased.15.aspx
25. Hemphill JC, Bonovich DC, Besmertis L, Manley GT, Johnston SC. The ICH score: a simple, reliable grading scale for intracerebral hemorrhage. Stroke [Internet]. 2001 [citado 17 Oct 2015]; 32: 891-7. Disponible en: http://stroke.ahajournals.org/content/32/4/891.short
26. Mendelow AD, Gregson BA, Fernandes HM, Murray GD. Teasdale GM, Hope DT. Early surgery versus initial conservative treatment in patients with spontaneous supratentorial intracerebral haematomas in the International Surgical Trial in Intracerebral Haemorrhage (STICH): a randomised trial. Lancet [Internet]. 2005 [citado 16 Oct 2015]; 365: 387-97. Disponible en: http://www.sciencedirect.com/science/article/pii /S0140673613609861
27. Dowlatshahi D, Demchuk AM, Flaherty ML, Ali M, Lyden PL, Smith EE. Defining hematoma expansion in intracerebral hemorrhage: relationship with patient outcomes. Neurology [Internet]. 2011 [citado 15 Oct 2015]; 76(14): 1238-44. Disponible en: http://www.neurology.org/content/76/14/1238.short
28. Delcourt C, Huang Y, Arima H. Hematoma growth and outcomes in intracerebral hemorrhage: the INTERACT1 study. Neurology [Internet]. 2012 [citado 15 Oct 2015]; 79(4): 314-9. Disponible en: http://www.neurology.org/content/79/4/314.short
29. Adeoye O, Broderick JP. Advances in the management of intracerebral hemorrhage. Nature reviews Neurology [Internet]. 2010 [citado 15 Oct 2016]; 6(11): 593-601. Disponible en: http://www.nature.com/nrneurol/journal/v6/n11/abs /nrneurol.2010.146.html
30. Demchuk AM, Dowlatshahi D, Rodriguez-Luna D. Prediction of haematoma growth and outcome in patients with intracerebral haemorrhage using the CT-angiography spot sign (PREDICT): a prospective observational study. Lancet neurology [Internet]. 2012 [citado 15 Oct 2015]; 11(4): 307-14. Disponible en: https://scholar.google.com.cu/scholar?q=Prediction+of+haematoma+growth+and+outcome+in+patients+with+intracerebral+haemorrhage+using+the+CT -angiography+spot+sign+%28PREDICT%29%3A+a+prospective+observational+study&btnG=&hl=es&as_sdt=0%2C5
31. Rizos T, Dorner N, Jenetzky E. Spot signs in intracerebral hemorrhage: useful for identifying patients at risk for hematoma enlargement? Cerebrovasc Dis [Internet]. 2013 [citado 16 Oct 2015]; 35(6): 582-9. Disponible en: http://www.karger.com/Article/Abstract/348851
32. Venkata Subramanian C, Mlynash M, Finley-Caulfield A. Natural history of perihematomal edema after intracerebral hemorrhage measured by serial magnetic resonance imaging. Stroke [Internet]. 2011 [citado 15 Oct 2015]; 42(1): 73-80. Disponible en: http://www.karger.com/Article/Abstract/348851
33. Claude Hemphill J, Greenberg Steven M, Anderson Craig S, Becker K, Bernard R, Bendok Cushman M. Guidelines for the Management of Spontaneous Intracerebral Hemorrhage A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association. AHA/ASA Guideline. Stroke [Internet]. 2015 [citado 15 Oct 2016]; 46. Disponible en: http://www.karger.com/Article/Abstract/348851
34. Beynon Ch, Schiebel P, Bösel J,.Unterberg AW, Berk O. Minimally invasive endoscopic surgery for treatment of spontaneous intracerebral haematomas. Neurosurgical [Internet]. 2015 [citado 17 Oct 2015]; 38: 421-8. Disponible en: http://link.springer.com/article/10.1007/s10143-015-0606-6
35. Almenawer SA, Crevier L, Murty N, Kassam A, Reddy K. Minimal access to deep intracranial lesions using a serial dilatation technique. Neurosurgical [Internet]. 2013 [citado 15 Oct 2015]; 36: 321-30. Disponible en: http://link.springer.com/article/10.1007 /s10143-012-0442-x#page-1
36. Zhou X, Chen J, Li Q, Ren G, Yao G, Liu M, et al. Minimally invasive surgery for spontaneous supratentorial intracerebral hemorrhage: a meta-analysis of randomized controlledtrials. Stroke [Internet]. 2012; 43: 2923-30. Disponible en: http://link.springer.com/article/10.1007/s10143-012-0442-x#/page-1
37. Abdu E, Hanley DF, Newell DW. Minimally invasive treatment for intracerebral hemorrhage. Neurosurg Focus [Internet]. 2012 [citado 16 Oct 2015]; 32: 4. Disponible en: http://thejns.org/doi/abs/10.3171/2012.1.FOCUS11362
38. Seng B, Shu E, Figueiredo EG, Amorim LO, Teixeira MJ, Valbuza JS, et al. Decompressive craniectomy: a meta-analysis of influence son intracranial pressure and cerebral perfusionpressure in thetreatment of traumaticbraininjury. A review. J Neurosurg [Internet]. 2012 [citado 16 Oct 2015]; 117: 589-96. Disponible en: http://thejns.org/doi/abs/10.3171/2012.6.JNS101400
39. Fung C, Murek M, Z'Graggen WJ, Krähenbühl AK, Gautschi OP, Schucht P, et al. Decompressive hemicraniectomy in patients with supratentorial intracerebral hemorrhage. Stroke [Internet]. 2012 [citado 16 Oct 2015]; 43: 3207-11. Disponible en: http://stroke.ahajournals.org/content/43/12/3207.short
40. Gregson BA, Broderick JP, Auer LM, Batjer H, Chen XC, Juvela S, et al. Individual patient data subgroup meta-analysis of surgery for spontaneous supratentorial intracerebral hemorrhage. Stroke [Internet]. 2012 [citado 15 Oct 2015]; 43: 1496-504. Disponible en: doi: 10.1161/STROKEAHA.111.640284
41. Delgado Almandoz JE, Yoo AJ, Stone MJ. The spot sign score in primary intracerebral hemorrhageidentifiespatients at highestrisk of in-hospital mortality and a poorout comeamong survivors. Stroke [Internet]. 2010 [citado 15 Oct 2015]; 41(1): 54-60. Disponible en: http://stroke.ahajournals.org/content/43/12/3207.short
]]>
Anexo 1 : Fases de la hemorragia intracerebral primaria supratentorial

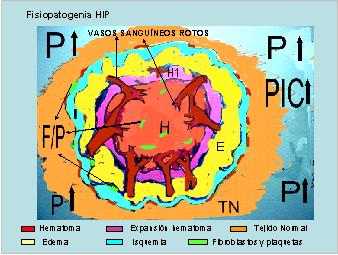
Anexo 2: Dibujo de la fases de formación de la hemorragia cerebral
Anexo 3: Escala pronostica de la HIC

Anexo 4: Escala pronostica de Hemphill según su clasificación

Anexo 5: Marco de esterotaxia

![]() ]]>
]]>
Frank Reinaldo Pérez Nogueira: Especialista de Primer Grado Neurocirugía. Asistente. Hospital General Docente "Abel Santamaría Cuadrado". Pinar del Río. Si usted desea contactar con el autor principal de la investigación hágalo aqui