Enfermedad arterial periférica asintomática en pacientes con factores de riesgo del síndrome metabólico
Asymptomatic peripheral arterial disease with risks factors of metabolic syndrome
Yudit García García1
Arquímedes Díaz Batista2
Yunier Arpajón Peña2 ]]>
Abel Estévez Perera3
Alfredo Aldama Figueroa2
Ana Ivis Conesa González1
Abdel del Busto Mesa4
1Instituto Nacional de Endocrinología (INEN). La Habana. Cuba.
2Instituto Nacional de Angiología y Cirugía Vascular (INACV). La Habana. Cuba.
3Policlínico Universitario Docente Cerro. La Habana. Cuba.
4Hospital Docente Clinicoquirúrgico "Miguel Enríquez". La Habana. Cuba.
Introducción: La enfermedad arterial periférica constituye un verdadero problema de salud, sin embargo, es subdiagnosticada y por tanto tratada tardíamente. Los principales factores de riesgo asociados a ella son la edad, el tabaquismo y la diabetes mellitus. Otros como la dislipidemia, la prediabetes, la obesidad y la hipertensión arterial, que conforman el síndrome metabólico, se relacionan también, aunque con resultados heterogéneos. La asociación de estos factores de riesgo es frecuente y podría conferir mayor riesgo de desarrollar la enfermedad.
Objetivo: Determinar la relación entre los factores de riesgo que conforman el síndrome metabólico con la enfermedad arterial periférica asintomática.
Métodos: Estudio descriptivo transversal, en pacientes de 40-70 años de edad, con al menos un factor de riesgo de los que conforman el síndrome metabólico a los cuales se les calculó el índice de presiones tobillo-brazo para identificar la enfermedad arterial periférica asintomática.
Resultados: La edad media fue de 55,9 ± 9,5 años. La mayoría de los pacientes tuvieron valores de índice de presiones tobillo-brazo normales. Se identificó nueve pacientes (4,5%) con enfermedad arterial periférica asintomática. Estos tuvieron mayor resistencia a la insulina, mayores concentraciones de glucemia, de colesterol y de triglicéridos. La hipertensión arterial, la dislipidemia, la prediabetes, la obesidad y la resistencia a la insulina se relacionaron con la aparición de índices bajos.
Conclusiones: Todos los factores de riesgo del síndrome metabólico, así como la combinación de tres o más están relacionados con la enfermedad arterial periférica asintomática.
ABSTRACT
Introduction: Peripheral arterial disease represents a real health problem; however, it is under diagnosed and therefore treated belatedly. The main risk factors associated with it are age, smoking habit and diabetes mellitus. Others such as dyslipidaemia, pre-diabetes, obesity and arterial hypertension which form the metabolic syndrome are also related, albeit with heterogeneous results. The association of these risk factors is common and may confer greater risk of developing peripheral arterial disease.
Objective: To determine the relation among the risk factors that make up the metabolic syndrome with the asymptomatic peripheral arterial disease.
Methods: Cross-sectional, descriptive study in patients from 40 to 70 years old with at least one risk factor of those that make up the metabolic syndrome. The index of ankle-arm pressures to identify the asymptomatic peripheral arterial disease was calculated to those patients. ]]>
Results: The mean age was 55,9 ± 9,5 years. Most of the patients had normal ankle-arm pressures. Nine patients (4,5%) were identified with asymptomatic peripheral arterial disease. They had greater insulin resistance, higher concentrations of glycemia, cholesterol, and triglycerides. Arterial hypertension, dyslipidemia, pre-diabetes, obesity, and insulin resistance were related to the onset of low indexes.
Conclusions: All the risk factors that make up the metabolic syndrome, as well as the combination of three or more of these factors are related to the asymptomatic peripheral arterial disease.
INTRODUCCIÓN
La enfermedad arterial periférica de miembros inferiores (EAP) es una manifestación de la aterosclerosis sistémica que puede afectar entre 4-6 % de las personas y hasta 15-20 % a partir de los 70 años, aunque la verdadera prevalencia es difícil de determinar, ya que la mayoría de los pacientes son asintomáticos y solo 25 % de los individuos con EAP son diagnosticados y tratados.1
La EAP es el principal factor de riesgo de amputación, sin embargo, en los últimos años existe interés creciente por su valor pronóstico en la predicción de enfermedad aterosclerótica en otros territorios arteriales de órganos tales como el corazón o el cerebro; así como de elevada mortalidad cardiovascular.2
La enfermedad progresa, durante años, sin que se produzcan síntomas. El diagnóstico basado exclusivamente en la presencia de signos de claudicación intermitente, detectaría solo 10-15 % de los pacientes afectados, mientras que con la exploración de los pulsos arteriales se detectaría alrededor del 50 % de los enfermos. La identificación de pacientes asintomáticos permitiría el control intensivo de los factores de riesgo y el tratamiento temprano.3,4
Es bien conocido que la presencia de los factores de riesgo aterogénicos es útil para predecir el riesgo cardiovascular en poblaciones, sin embargo, su exactitud varía considerablemente en la predicción a nivel individual. En este sentido, los principales factores de riesgo asociados con la aparición de EAP son la edad, el tabaquismo y la diabetes mellitus (DM). Otros factores de riesgo como la hipertensión arterial (HTA), las dislipidemias, la prediabetes, la obesidad y la resistencia a la insulina (RI) tienen menor potencia en la asociación.5
]]> En los estados prediabéticos está presente el daño endotelial aterogénico precoz, por lo que el inicio de los cambios en la estructura y función arterial preceden el diagnóstico clínico de la diabetes de tipo 2; en el momento de su diagnóstico, entre 10-20 % de los pacientes presentan una EAP. Se ha demostrado una asociación entre las concentraciones de hemoglobina glucosilada A1c (HbA1c) y la EAP aún en las personas sin diabetes.6 La RI también está relacionada con la EAP a lo largo del espectro de sus valores y de forma diferente al impacto de la diabetes sobre la aparición de la enfermedad. Estos hallazgos fortalecen la posible asociación entre los factores de riesgo metabólicos con la EAP.7La combinación de estos factores de riesgo que conforman el síndrome metabólico, es un fenómeno frecuente en la población. Se podría inferir que la suma de factores de riesgo podría tener mayor asociación que cada uno de los factores por separado, sin embargo, dada la ponderada correlación entre la aterosclerosis a través de diferentes lechos vasculares con la EAP, los resultados son heterogéneos. Algunos estudios han identificado al síndrome metabólico como un predictor independiente de enfermedad cardiovascular incluyendo la EAP, aunque otros solo se lo han atribuido a la presencia de la diabetes.8-10
Si se tiene en cuenta que la EAP constituye un verdadero problema de salud por su alta prevalencia y ser una entidad subdiagnosticada, los pacientes acuden a los servicios de salud en estadios avanzados de la enfermedad. Este aspecto podría tener algún grado de solución si se lograra determinar si existe relación entre loss factores de riesgo que conforman el síndrome metabólico con la EAP asintomática. Por tanto, es propósito de este trabajo, determinar la relación entre los factores de riesgo que conforman el síndrome metabólico con la enfermedad arterial periférica asintomática. a través de un método sencillo y no invasivo.
MÉTODOS
Se realizó un estudio descriptivo de corte transversal, en 198 pacientes entre 40 y 70 años con al menos un factor de riesgo que conforman el síndrome metabólico (dislipidemia, prediabetes, obesidad e hipertensión arterial) que acudieron a la consulta de endocrinología del Instituto Nacional de Angiología y Cirugía Vascular en enero de 2014.
Los criterios de inclusión fueron, presencia de al menos un factor de riesgo que conforma el síndrome metabólico y edad entre 40 y 70 años.
Se excluyeron las personas con diabetes, los pacientes con sintomatología sugestiva de EAP y aquellos con diagnóstico previo de EAP, cardiopatía isquémica o enfermedad cerebrovascular aterotrombótica.
Los pacientes se entrevistaron para llenar la planilla de recolección del dato primario, se realizó el examen físico, se indicaron los estudios bioquímicos y la prueba hemodinámica para calcular el índice de presiones tobillo-brazo (ITB). Otras variables controladas fueron: resistencia a la insulina, actividad física, hábitos enólicos y tabaquismo.
Para realizar la prueba se determinó la presión arterial en la zona de la arteria braquial en ambos brazos y en los pies a nivel de la arteria tibial posterior y de la arteria pedia dorsal. Se buscó con el transductor del doppler la zona que produce el sonido más audible y a continuación, se aumentó la presión del manguito al menos 20 mmHg por encima de la presión arterial sistólica mayor identificada en el brazo. Según los resultados del ITB se estableció que:
]]>
Para el procesamiento estadístico las variables cualitativas se resumieron como frecuencias absolutas y relativas y los análisis de asociación se realizaron mediante la prueba Ji-cuadrado. Las variables cuantitativas se expresaron en media y desviación estándar de la media. Se aplicaron pruebas no paramétricas para los análisis univariados mediante la prueba U de Mann-Whitney. Para realizar el análisis de todas las variables en interacción se realizó un análisis de regresión múltiple.
RESULTADOS
El 93,4 % de los pacientes tuvo valores del ITB normales, observándose EAP asintomática en el 4,5 % (n=9). La edad media de los pacientes fue de 55,9 ± 9,5 años. La mayoría tenían tres o más factores de riesgo, solo el 1 % tenía un factor de riesgo en estudio (tabla 1).
La mayoría de los pacientes con EAP eran abstemios o por el contrario tenían un consumo abusivo de alcohol. Predominaron los individuos inactivos, el 100 % de los pacientes con EAP e índices altos no realizaba ejercicios en el momento de la investigación. El 24,7 % de los sujetos estudiados fumaba. De los pacientes con EAP, seis de los nueve enfermos estaban expuestos al hábito tabáquico o lo habían hecho en algún momento de sus vidas.
El 67,6 % de los individuos estudiados tenía hipertensión arterial. Seis pacientes con EAP eran hipertensos, sin embargo, tuvieron medias de presión arterial sistólica y diastólica menores que los sujetos con índices normales y altos. (tabla 1).
El 84,8 % de los individuos en estudio cumplían con los criterios de obesidad. El 100 % de los pacientes con EAP eran obesos. La circunferencia abdominal y el índice de masa corporal fueron superiores en el grupo de pacientes con índices de presiones altos comparado con los de índice normal y bajo.
Los pacientes con EAP tuvieron alguna alteración lipídica; aunque no se observaron diferencias significativas entre las frecuencias de hipercolesterolemia e hipertrigliceridemia en cada grupo (tabla 1).
]]> La prediabetes estuvo presente en el 81,3 % de los sujetos estudiados. La glucemia en ayunas alterada fue la más frecuente (47,2 %), seguido por la prediabetes doble (GAA+ TGA). Ocho de los nueve pacientes con EAP eran prediabéticos. Con respecto a la resistencia a la insulina, la mayoría de los pacientes tenían índice de HOMA ≥ 2,6 (76,2 %). El 88 % de los enfermos con EAP tenían resistencia a la insulina (tabla 1).Los valores medios de glucemia en ayunas, glucemia a las dos horas, colesterol total, triglicéridos, insulinemia e índice HOMA fueron estadísticamente superiores en los pacientes con índices bajos (tabla 2).
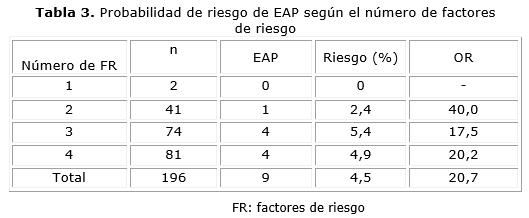
En las personas con dos, tres o cuatro de los factores estudiados, el riesgo de hallar una persona con índices bajos es de 2,4; 5,4 y 4,9 % respectivamente (tabla 3).
El análisis factorial por regresión múltiple mostró que con ocho factores se pudiera explicar el 92 % (IC95%: 85,0-98,2; p= 0,0211) de la varianza total, lo que significa que estos factores influyeron en la aparición de la EAP en la muestra estudiada. Sin embargo, el análisis solamente de la dislipidemia, la obesidad, la HTA y la prediabetes, demostró que los cuatro factores explican el 87 % de la varianza total (IC95%: 83,5-91,0; p= 0,0001), lo que se traduce en que estos podrían ser los factores más importantes en la aparición de EAP en los individuos que la padecían en el momento de la investigación (tabla 4).
DISCUSIÓN
Los pacientes estudiados se consideran con riesgo cardiovascular intermedio si se tiene en cuenta que no tenían diagnosticada una enfermedad aterosclerótica en alguno de los territorios arteriales de forma sintomática previo al estudio. Se identificó que el 4,5 % de estos pacientes con factores de riesgo que conforman el síndrome metabólico tenían EAP asintomática, lo que los reclasifica como individuos de muy alto riesgo cardiovascular.
En los pacientes con síndrome metabólico (sin diabetes) que fueron seguidos prospectivamente se identificó que 1,7 % desarrolló EAP comparado con el 0,87 % en los que no padecían el síndrome. Los investigadores concluyeron que el síndrome metabólico aumentó el riesgo de EAP.11 En un estudio realizado en pacientes con características similares, solo el 2 % de los sujetos mayores de 50 años presentaron un ITB< 0,9; lo que se justificó por tener bajo riesgo estimado por Framingham Risk Score (FRS) y el puntaje SCORE.12
]]> En la investigación PANDORA (Prevalence of peripheral arterial disease in subjects with moderate CVD risk, with no overt vascular diseases nor Diabetes Mellitus),13 un estudio observacional multicéntrico, la frecuencia de EAP fue superior (17,8 %), probablemente porque no hubo un límite superior de edad para participar; además se ha registrado que la prevalencia de EAP puede variar entre 3,7-14 % en sujetos sin enfermedad cardiovascular establecida, aunque en pacientes con expresión clínica del daño aterosclerótico puede aumentar hasta 15-40 %.1La verdadera prevalencia de EAP no está bien definida, ya que la mayoría de los enfermos son asintomáticos, sin embargo, los estudios realizados en poblaciones de adultos mayores o diabéticos de larga evolución muestran frecuencias muy superiores si tenemos en cuenta el papel acelerador de estos factores en la patogenia de la enfermedad aterosclerótica en territorio arterial periférico. En Cuba no existen reportes sobre la prevalencia de esta enfermedad en estadio asintomático.
En los pacientes con EAP, predominó el sexo masculino y aumentó su frecuencia con la edad. A pesar de ser una muestra escasa, estas características coincidieron con otras series de casos y estudios poblacionales revisados. Se ha publicado una proporción hombre-mujer de 2:1 en pacientes asintomáticos y de 3:1 en presencia de isquemia crítica de la extremidad. Schroll y otros,14 encuentran una prevalencia de 16 % y 13 % en hombres y mujeres respectivamente; Ness15 en población sin enfermedad cardiovascular diagnosticada halla resultados similares, sin embargo Garg y otros,10 no encuentran diferencias significativas entre mujeres y hombres.
La incidencia y prevalencia de la EAP aumentan con la edad. Las personas mayores de 65 años en la investigación FHS16 y las mayores de 70 en elNational Health and Nutrition Examination Survey (NHANES), 17 tuvieron mayor riesgo de desarrollar EAP. Según los resultados de Criqui y otros,18 la prevalencia en mayores de 40 años es de 4,3 % comparado con el 14,5 % en mayores de 70 años.
El consumo moderado de bebidas alcohólicas se ha relacionado con una menor prevalencia de síndrome metabólico, diabetes, enfermedad cardiovascular y EAP pero no con ictus cuando se compara con una población mediterránea no consumidora de alcohol. Sin embargo, el consumo abusivo se asocia con un incremento de todas las causas anteriores.
El tabaquismo se considera el factor de riesgo modificable más importante para el desarrollo de la EAP y tiene una relación dosis dependiente. En la mayoría de los estudios, los pacientes con claudicación han fumado en algún momento de la vida. Dejar de fumar se asocia con un rápido descenso en la aparición de claudicación, y al año luego de abandonar el hábito equivale a la de un no fumador. Tanto los fumadores como los exfumadores tienen mayor riesgo de desarrollar EAP, sin embargo, en estos últimos disminuye el riesgo y es menos probable el desarrollo de isquemia crítica.19 La investigación Edinburgh Artery Study (EAS)20 demostró que los fumadores tienen cuatro veces más riesgo de desarrollar EAP que los no fumadores. Así, en el estudio NHANES, el hábito tabáquico actual: odd ratio (OR)= 5,48 y la historia previa de hábito tabáquico (OR= 1,94); se asociaron con la presencia de EAP.21 En este trabajo, la mayoría de los pacientes con EAP fumaban o lo habían hecho en algún momento de sus vidas.
La HTA se relaciona con la enfermedad cardiovascular, incluida la EAP, y se considera un factor de riesgo independiente para su aparición, aunque el riesgo relativo (RR) es menor que con otros factores de riesgo como el tabaquismo o la diabetes.16 Entre el 50-92 % de los pacientes con EAP padecen de hipertensión arterial.
Se estima un riesgo 2,5-4 veces mayor de desarrollar claudicación intermitente.15 Así, en el estudio NHANES, la HTA tratada pero no controlada (OR= 1,95), y la HTA no tratada (OR= 1,68) se asocian con la presencia de EAP.21 Los resultados de Emdin y otros,22 demuestran que la presión arterial sistólica se comporta como un riesgo continuo relacionado con la aparición de EAP. Por cada 20 mmHg de presión sistólica mayor se asocia con 63 % de mayor riesgo de EAP, mientras que un incremento de la diastólica lo incrementa en 35 %.
Es bien conocido que la obesidad es uno de los más importantes factores de riesgo para el desarrollo de enfermedad cardiovascular, sin embargo, varios estudios han publicado un fenómeno contradictorio, conocido como paradoja de la obesidad, en la cual, el incremento del peso corporal se asocia con mejor pronóstico en pacientes luego de un evento cardiovascular como un infarto del miocardio.
Se demuestra que en pacientes con EAP, el peso corporal se comporta como un factor protector de mortalidad y supervivencia, de acuerdo con la paradoja antes descrita.23 Sin embargo, el análisis de este fenómeno en estudios prospectivos, propone que la desnutrición que suele acompañar a estos pacientes con EAP, sobre todo en aquellos con enfermedad renal crónica podría explicarlo.24
]]> Las alteraciones lipídicas asociadas con la EAP incluyen: aumento del colesterol total, de las lipoproteínas de baja densidad (LDL) y de los triglicéridos con disminución de las lipoproteínas de alta densidad (HDL).13,19 Estos trastornos juegan un rol importante en la progresión de la aterosclerosis en el territorio arterial periférico (OR= 1,68; CI95%: 1,1-2,6).17 Las alteraciones lipídicas se asociaron 2-3 veces con un incremento del riesgo de claudicación en el FHS. 16 En este trabajo la mayoría de los pacientes con EAP tuvieron alguna alteración lipídica pero no se identificó ninguna con diferencias significativas con respecto a la otra. Ello podría deberse a la limitación con respecto a los lípidos estudiados. Solo se pudo hacer colesterol y Triglicéridos y no otras fracciones lipídicas, por lo que lo declaramos como una limitación.En la investigación EAS, la frecuencia de EAP es mayor en los diabéticos o con tolerancia a la glucosa alterada (20,6 %) con respecto a los sujetos normales (12,5 %).25 En este estudio el estado prediabético más frecuente fue la GAA, seguido por la doble (GAA+ TGA). La mayoría de los casos con EAP tenían GAA+TGA. Nos llama la atención que no hubo casos con TGA la cual se asocia con enfermedad cardiovascular pero podría ser explicado por el tamaño de la muestra.
La combinación de los factores de riesgo antes expuestos y que conforman el síndrome metabólico aumenta el riesgo de enfermedad cardiovascular. Existen varios estudios que han intentado esclarecer la relación con la EAP, pero los resultados son heterogéneos debido a la variedad de criterios disponibles para el diagnóstico del síndrome metabólico.
En la investigación Women's Health Study,26 una cohorte de mujeres jóvenes sin enfermedad cardiovascular, el síndrome metabólico se asocia con mayor incidencia de EAP. En otro estudio de pacientes seguidos durante 24 años, Joosten y otros,19 demostraron que la combinación de cuatro factores de riesgo se asocia de forma independiente con la EAP confirmada clínicamente.
La investigación The Cardiovascular Health Study, realizado en una cohorte de pacientes mayores de 65 años, comprueba que el síndrome metabólico según los criterios de Adult Treatment Panel (ATP) III, se asocia con la aparición de EAP tanto clínica como detectada por índices bajos.10 Los resultados de Vasheghani-Farahani A y otros, 9 hallan el síndrome metabólico como un factor de riesgo independiente para índices bajos en personas con diabetes.
En otros estudios también se afirma esta asociación cuando la diabetes está presente entre los criterios pero desaparece cuando se ajusta para este factor.9,27 Así por ejemplo, en el estudio de Lahoz C y otos,28 la EAP representa el 7,5 % de los individuos con síndrome metabólico, frente al 2,3 % sin este síndrome y se asoció con la EAP asintomática, pero no agregó más riesgo que otros factores de riesgo clásicos en la predicción de la EAP asintomática. Los resultados de la cohorte de EAS no muestran asociación entre el síndrome metabólico y la aparición de EAP (OR=0 ,89; IC95 %: 0,57-1,38).29
En este estudio, tener tres o más factores de riesgo de los estudiados aumentó la probabilidad de tener índices bajos. A medida que se sumaron otros factores de riesgo se incrementó esta posibilidad. Por lo que sería útil realizar el índice de presiones en los individuos con la combinación de estos factores de riesgo.
Una de las limitaciones de este estudio es el tamaño de la muestra, ya que nos permitiría establecer entre las combinaciones posibles de los factores de riesgo estudiados, establecer los de mayor asociación con la enfermedad en estudio.
Se concluye que la hipertensión arterial, la obesidad, la dislipidemia y la prediabetes se relacionan con la EAP asintomática. La combinación de tres o más factores de riesgo que conforman el síndrome metabólico se relaciona con la EAP asintomática, por lo que sería recomendable la búsqueda activa de esta complicación en los pacientes con síndrome metabólico.
]]> Conflictos de intereses
Los autores declaran que no hay conflicto de intereses económicos, laborales, étnicos ni personales, relacionados con este artículo.
REFERENCIAS BIBLIOGRÁFICAS
1. Hirsch AT, Duval S. The global pandemic of peripheral artery disease. Lancet. 2013;382(9901I):1312-4.
2. Jones WS, Patel MR, Rockman CB, Guo Y, Adelman M, Riles T, et al. Association of the ankle-brachial index with history of myocardial infarction and stroke. Am Heart J. 2014;167(4I):499-505.
3. American Diabetes Association: Peripheral arterial disease in people with diabetes (Consensus Statement). Diabetes Care. 2003;26:3333-41.
]]>4. Alahdab F, Wang AT, Elraiyah TA. A systematic review for the screening for peripheral arterial disease in asymptomatic patients. J Vasc Surg. 2015;61(3)(suppl):42S-53S.
5. Korhonen PE, Kautiainen H, Kantola I. Patients with resistant hypertension has more peripheral arterial disease than other uncontrolled hypertensives. J Hum Hypertension. 2015;29:46-9.
6. Golledge J, Quigley F, Velu R, Walker PJ, Moxon JV. Association of impaired fasting glucose, diabetes and their management with the presentation and outcome of peripheral artery disease: a cohort study. Cardiovasc Diabetol. 2014;13:147-50.
7. Vonbank A, Saely CH, Rein P, Drexel H. Insulin resistance is significantly associated with the metabolic syndrome, but not with sonographically proven peripheral arterial disease. Cardiovasc Diabetol. 2013;12:106-9.
8. Wen J, Yang J, Shi Y, Liang Y, Wang F, Duan X, et al. Comparisons of different metabolic syndrome definitions and associations with coronary heart disease, stroke, and peripheral arterial disease in a rural Chinese population. PLoS one. 2015;10:e0126832.
]]>9. Vasheghani-Farahani A, Hosseini K, Ashraf H, Abolhasani M, Karbalai S, Ghajar A, et al. Correlation of ankle-brachial index and peripheral artery disease with the status of body fat deposition and metabolic syndrome in asymptomatic premenopausal women. Diabetes Metab Syndr. 2016;16:S1871.
10. Garg PK, Biggs ML, Carnethon M, Ix JH, Criqui MH, Britton KA, et al. Metabolic syndrome and risk of incident peripheral artery disease: The Cardiovascular Health Study. Hypertension. 2014;63:413-9.
11. Vidula H, Liu K , Criqui MH, Szklo M, Allison M, Sibley C, et al. Metabolic syndrome and incident peripheral artery disease - the Multi-ethnic study of atherosclerosis. Atherosclerosis. 2015;243:198-203.
12. Alonso I, Valdivielso P, Josefa Zamudio M, Sánchez Chaparro MA, Pérez F, Ramos H, et al. Rentabilidad del índice tobillo-brazo para la detección de enfermedad arterial periférica en población laboral de la Junta de Andalucía en Málaga. Med Clin (Barc). 2009;132:7-11.
13. Cimminiello C, Kownator S, Wautrecht JC, Carvounis CP, Kranendonk SE, Kindler B, et al. The PANDORA study: peripheral arterial disease in patients with non-high cardiovascular risk. Intern Emerg Med. 2011;6:509-19.
]]>14. Schroll M, Munck O. Estimation of periphera0l arteriosclerotic disease by ankle blood pressure measurements in a population of 60 year old men and women. J Chron Dis. 1981;34:261-99.
15. Ness J, Aronow WS, Ahn C. Risk factors for peripheral arterial disease in an academic hospital-based geriatrics practice. J Am Geriatr Soc. 2000;48:312-4.
16. Kannel WB, McGee DL. Update on some epidemiologic features of intermittent claudication: the Framingham Study. J Am Geriatr Soc 1985;33:13-18.
17. Selvin E, Erlinger TP. Prevalence of and risk factors for peripheral arterial disease in the United States: results from the National Health and Nutrition Examination Survey. Circulation. 2004;110:738-43.
18. Criqui MH, Fronek A, Barrett-Connor E, Klauber MR, Gabriel S, Goodman D. The prevalence of peripheral arterial disease in a defined population. Circulation. 1985;71:510-5.
]]>19. Joosten MM, Pai JK, Bertoia ML, Rimm EB, Spiegelman D, Mittleman MA, et al. Associations between conventional cardiovascular risk factors and risk of peripheral artery disease in men. JAMA. 2012;308:1660-7.
20. Fowkes FG, Housley E, Riemersma RA, Macintyre CC, Cawood EH, Prescott RJ, et al. Smoking, lipids, glucose intolerance, and blood pressure as risk factors for peripheral atherosclerosis compared with ischemic heart disease in the Edinburgh Artery Study. Am J Epidemiol. 1992;135:331-40.
21. Ostchega Y, Paulose-Ram R, Dillon CF, Gu Q, Hughes JP. Prevalence of peripheral arterial disease and risk factors in persons aged 60 and older: data from the National Health and Nutrition Examination Survey 1999-2004. J Am Geriatr Soc. 2007;55:583-9.
22. Emdin CA, Anderson SG, Callender T, Conrad N, Salimi-Khorshidi G, Mohseni H, et al. Usual blood pressure, peripheral arterial disease, and vascular risk: cohort study of 4,2 million adults. BMJ. 2015;351-4.
23. Bucholz EM, Rathore SS, Reid KJ, Jones PG, Chan PS, Rich MW, et al. Body mass index and mortality in acute myocardial infarction patients. Am J Med. 2012;125:796-803.
]]>24. Kumakura H, Kanai H, Aizaki M, Mitsui K, Araki Y, Kasama S, et al. The influence of the obesity paradox and chronic kidney disease on long-term survival in a Japanese cohort with peripheral arterial disease. J Vasc Surg. 2010;52:110-7.
25. MacGregor AS, Price JF, Hau CM, Lee AJ, Carson MN, Fowkes FG. Role of systolic blood pressure and plasma triglycerides in diabetic peripheral arterial disease: The Edinburgh Artery Study. Diabetes Care. 1999;22:453-8.
26. Conen D, Rexrode KM, Creager MA, Ridker PM, Pradhan AD. Metabolic syndrome, inflammation, and risk of symptomatic peripheral artery disease in women. A prospective study. Circulation. 2009;120:1041-7.
27. Forbang NI, McDermott MM, Liao Y, Ix JH, Allison MA, Liu K, et al. Associations of Diabetes Mellitus and other cardiovascular disease risk factors with decline in the ankle brachial index. Vasc Med. 2014;19:465-72.
28. Lahoz C, Vicente I, Laguna F, García-Iglesias MF, Tabeada M, Mostaza JM. Metabolic syndrome and asymptomatic peripheral artery disease in subjects over 60 years of age. Diabetes Care. 2006;29:148-50.
]]>29. Wild SH, Byrne CD, Tzoulaki I, Lee AJ, Rumley A, Lowe GD, et al. Metabolic syndrome, haemostatic and inflammatory markers, cerebrovascular and peripheral arterial disease: The Edinburgh Artery Study. Atherosclerosis. 2009;203:604-9.
Recibido: 21 de enero de 2018.
Aceptado: 24 de abril de 2018.
Dra. Yudit García García. Calle J número 15006 entre 7ma. y D, Altahabana, Boyeros. La Habana, Cuba.
Correo electrónico:ygarciagarcia@infomed.sld.cu