Trombolisis en tromboembolismo pulmonar postoperatorio.
Presentación de caso
Thrombolysis in post-surgery pulmonary thromboembolism.
Presentation of a case
Dr. Eloy Calcines Sánchez (1)
Dra. Dulvis Primelles Cruz (2) ]]>
Dr. Ernesto Lima Guerra (3)
Dr. Jorge Molina Pérez (2)
Dr. Aramis Machado Varea (4)
Dr. Amable Julian Rufín Arregoitia (5)
1) Especialista de II Grado en Anestesia y Reanimación, de II Grado en Anestesia y Reanimación, y de II Grado en Medicina Intensiva y Emergencia. Máster en Urgencias Médicas. Hospital Provincial Docente Clínico Quirúrgico José Ramón López Tabrane. Matanzas.
2) Especialistas de I Grado en Medicina Interna y de II Grado en Medicina Intensiva y Emergencia. Másteres en Urgencias Médicas. Hospital Provincial Docente Clínico Quirúrgico José Ramón López Tabrane. Matanzas.
3) Especialista de I Grado en Medicina General Integral y de II grado en Medicina Intensiva y Emergencia. Máster en Urgencias Médicas. Hospital Provincial Docente Clínico Quirúrgico José Ramón López Tabrane. Matanzas.
4) Especialista de I Grado en Medicina Interna. Máster en Urgencias Médica. Hospital Provincial Docente Clínico Quirúrgico José Ramón López Tabrane. Matanzas.
5) Especialista de I Grado en Medicina General Integral y de I Grado en Medicina Intensiva y Emergencia. Máster en Urgencias Médicas. Hospital Provincial Docente Clínico Quirúrgico José Ramón López Tabrane. Matanzas.
]]>
RESUMENEl presente caso plantea la utilidad de la estreptoquinasa en el manejo del tromboembolismo pulmonar, con gran repercusión hemodinámica. De mayor relevancia el hecho de tratarse de un paciente postoperatorio, período en el cual el riesgo de tromboembolismo pulmonar es más alto, y el temor de sangrado motiva al cirujano a ser reacio a la anticoagulación. Se presentó una revisión actualizada del tema y la experiencia de un paciente con tromboembolismo pulmonar tratado con estreptoquinasa en el Hospital Provincial Docente Clínico Quirúrgico José Ramón López Tabrane, de Matanzas, monitorizado con catéter de arteria pulmonar, lo cual evidenció una disociación entre la presión distólica pulmonar y la presión en cuña. Se le aplicó estreptoquinasa por infusión continua, con respuesta clínica y hemodinámica satisfactoria.
DeCS
DOLOR ABDOMINAL/diagnóstico
DOLOR ABDOMINAL/cirugía
PANCREATITIS/diagnóstico
EMBOLIA PULMONAR/epidemiología
EMBOLIA PULMONAR/diagnóstico
EMBOLIA PULMONAR/quimioterapia ]]>
TERAPIA TROMBOLÍTICA/métodos
ESTREPTOQUINASA/uso terapéutico
INFORMES DE CASOS
HUMANOS
MASCULINO
MEDIANA EDAD
INTRODUCCIÓN
El tromboembolismo pulmonar (TEP) es un tema conocido y debatido por todos los médicos, y con gran significación, dado que su diagnóstico sigue siendo un problema, ya que requiere un alto nivel de sospecha, fundamentalmente ante situaciones de riesgo, unido a síntomas muchas veces inespecíficos o anodinos, y la falta de certeza de los métodos diagnósticos.
El embolismo pulmonar varía desde un embolismo clínicamente insignificante hasta un embolismo masivo con muerte súbita, dependiendo del tamaño del émbolo y de la reserva cardiorrespiratoria del paciente. La circulación pulmonar tiene gran capacidad para reclutar vasos que se hallan poco perfundidos en respuesta a estímulos como el ejercicio. Este reclutamiento vascular pulmonar permite a la mayoría de los pacientes con TEP permanecer estables hemodinámicamente (1-3). ]]>
Sin embargo, cuando tiene lugar un embolismo masivo, este reclutamiento no puede compensar por mucho tiempo la gran pérdida de vascularización pulmonar. Se produce, por tanto, un aumento repentino de las resistencias vasculares pulmonares que puede producir hipertensión pulmonar (HP), disfunción del ventrículo derecho y disminución del gasto cardiaco (GC). Cuando esto sucede, se producen hipotensión, taquipnea, taquicardia y aumento de la presión venosa yugular. En pacientes con enfermedad pulmonar de base, incluso pequeños émbolos pueden producir HP grave e insuficiencia aguda del ventrículo derecho (VD), debido a la existencia de una limitada capacidad de reclutamiento vascular pulmonar. En los pulmones, las consecuencias del TEP incluyen un aumento del espacio muerto alveolar, broncoconstricción, hiperventilación, atelectasias, infarto pulmonar e hipoxia (4-6).
La enfermedad tromboembólica presenta una alta incidencia, no sólo en la población general, sino especialmente en el medio hospitalario, donde se incrementan los factores de riesgo. Se cree que son muy frecuentes los trombos en el sistema venoso profundo, pero sólo se consideran auténticamente peligrosos los que afectan el territorio proximal de las extremidades inferiores, que en un número variable de enfermos se complican con TEP. En esta región los plexos venosos favorecen la trombosis secundaria al estasis venoso en pacientes inmovilizados. Los factores predisponentes para la enfermedad tromboembólica son el estasis venoso de cualquier causa, cualquier traumatismo incluida la cirugía, las quemaduras, el embarazo, el puerperio y la edad avanzada (7,8).
La epidemiología clínica brinda hoy datos objetivos probablemente suficientes para clasificar las diversas situaciones clínicas según su riesgo de TEP. En estas situaciones clínicas de riesgo la profilaxis sistemática no sólo es eficaz y segura, sino también coste/efectiva. Por otro lado, existe un número elevado de casos que no se diagnostican. Aparte de los casos asintomáticos, este proceso puede presentarse con unos síntomas muy inespecíficos, que enmascaran y dificultan su sospecha y diagnóstico (9,10). Sin embargo, la mortalidad disminuye de manera considerable en los casos diagnosticados y tratados correctamente. Por tanto, la sospecha clínica fundada y el diagnóstico precoz y correcto son imprescindibles para mejorar el pronóstico, y así evitar la morbilidad (9).
Descrito hace más de 130 años, el tromboembolismo pulmonar se encuentra en más del 50 % de autopsias de pacientes hospitalizados. La morbimortalidad continúa siendo alta, en especial en el postoperatorio (2,10). La incidencia de TEP en pacientes de unidades de cuidados intensivos (UCI) varía entre <10 % y casi el 80 %, lo que refleja la amplia variedad de los pacientes en estado crítico. Los pacientes más graves tienen múltiples factores de riesgo, tales como cirugía reciente, traumatismo, sepsis, neoplasia maligna, inmovilización, ictus, edad avanzada, insuficiencia cardiaca o respiratoria. Otros factores se adquieren durante la estancia en la UCI, como por ejemplo, inmovilización, sedación farmacológica, empleo de vías venosas centrales, ventilación mecánica, uso de vasopresores o insuficiencia renal. Todo ello hace que la prevención de TEP debe ser una prioridad en los pacientes en estado crítico; es esencial una estrategia normalizada de tromboprofilaxis, comenzando con la evaluación del riesgo de TEP en todos los pacientes que ingresan en la UCI, teniendo en cuenta que como casi todos tienen un riesgo moderado o alto, la tromboprofilaxis está justificada en la mayoría de los casos (10-2).
El tromboembolismo pulmonar constituye un problema clínico frecuente. Sus síntomas y signos son inespecíficos, y los exámenes habitualmente utilizados para su diagnóstico son a menudo poco sensibles y específicos. Un estudio reciente demostró que la combinación de un gradiente alvéolo-arterial 20 mmHg, una PaO2 80 mmHg y una PaCO2 35 mmHg puede estar presente en 7 % de los pacientes con embolia pulmonar, por lo que la normalidad de los gases arteriales no puede ser empleada como criterio para descartar una embolia. Sin embargo, anormalidades de los gases arteriales, particularmente en ausencia de alteraciones radiográficas constituyen todavía elementos válidos para la sospecha diagnóstica. La presencia de hipoxemia es, además, útil para valorar la gravedad del proceso, debiendo tenerse presente que cuando esta es inferior a 60 mmHg, en ausencia de enfermedad pulmonar previa, sugiere una embolia masiva (13).
El electrocardiograma es frecuentemente normal. En ocasiones puede mostrar signos de sobrecarga ventricular derecha o de isquemia miocárdica, especialmente en pacientes con antecedentes de enfermedad coronaria. Muchas veces su utilidad radica, exclusivamente, en descartar la presencia de infarto del miocardio o pericarditis. La presencia de signos de sobrecarga ventricular derecha debe hacer sospechar un evento embólico masivo (14).
Las técnicas de imagen, tanto las no invasivas como las invasivas, han constituido y siguen constituyendo la herramienta fundamental en el diagnóstico de TEP. Dentro de las no invasivas se incluyen la angiografía pulmonar, que es el Gold Standard, no obstante, es de escasa disponibilidad en nuestro medio, de alto costo, constituye un método invasivo no exento de complicaciones y de difícil interpretación en algunas oportunidades. La tomografía helicoidal de tórax es una técnica nueva, de mayor accesibilidad, cuyo desarrollo tecnológico ha permitido lograr mejorías en su sensibilidad y especificidad diagnósticas y, consecuentemente, un cambio en nuestras decisiones terapéuticas, además la angiorresonancia magnética pulmonares y la ecocardiografía transtorácica, que, si bien aporta signos indirectos, puede ser útil en ciertas circunstancias. Dado que en el 90 % de los casos el origen de la TEP es una trombosis venosa profunda (TVP) de los miembros inferiores, en la eco-Doppler de extremidades inferiores, el método no invasivo más utilizado para la detección de la TVP , suele incluirse en el algoritmo diagnóstico de la TEP (17-9). La angiografía pulmonar convencional, y actualmente la obtenida por sustracción digital, más conocida por su acrónimo en lengua inglesa, DIVAS, y la flebografía intravenosa de las extremidades inferiores se consideran las pruebas de referencia para diagnosticar la enfermedad (20-2). La ecocardiografía transtorácica no forma parte del algoritmo diagnóstico de la TEP. Su sensibilidad y especificidad no son elevadas, pero, en ausencia de otos medios o ante la sospecha de una TEP masiva, aporta signos casi siempre indirectos de esta, por lo que permite iniciar el tratamiento adecuado de forma rápida. En la actualidad forma parte del algoritmo ante la posibilidad de una TEP masiva (23,24).
Es posible que nuevos métodos de imagen con sensibilidad y especificidad similares a las de la angio-TAC, como la tomografía por emisión de fotones usando antidímero D, de la que ya existen algunos resultados, o la angioscopia pulmonar virtual, o bien la ecografía intravascular pulmonar, puedan tener algún papel dentro de unos años, pero, además de ser técnicas invasivas, la experiencia al respecto todavía es escasa (25,26).
Una vez diagnosticado el TEP, si no presentan compromiso ventricular derecho, se debe considerar sólo tratamiento anticoagulante oral; si se evidencia sobrecarga ventricular derecha (alto riesgo), la rápida restauración del flujo pulmonar es esencial para prevenir la mortalidad, ocasionando al mismo tiempo una importante mejoría hemodinámica del paciente. Entonces, la recomendación es usar terapias percutáneas intervencionales que permitan revertir rápidamente la falla ventricular derecha, y así cambiar el curso natural de esta patología, ya que el TEP, así como el infarto miocárdico y el trauma, también tiene su hora dorada (27,28).
En el compromiso hemodinámico, el objetivo fundamental es revertir la obstrucción de las arterias pulmonares. Bojan demostró en un estudio prospectivo, una significativa y rápida disminución de la resistencia y presión de arteria pulmonar, así como importante mejoría en el gasto cardíaco y en la presión sistólica sistémica, inmediatamente después del uso de terapia trombolítica, hecho que también ocurrió en el paciente presentado en esta revisión, donde la presión arterial pulmonar se obtuvo directamente con el catéter localizado en la arteria pulmonar principal. Un hecho interesante, demostrado por estos autores, es que a diferencia de la presión de arteria pulmonar, la presión venosa central no presentó variaciones con el tratamiento trombolítico, por lo que este parámetro puede no ser útil en la evaluación de estos pacientes (27,28). Diversos autores han comprobado que el uso de trombolíticos en el tratamiento de la embolia pulmonar inestable puede producir un rápido beneficio. Existe controversia sobre si los fibrinolíticos se deben utilizar por vía sistémica o localmente (29,30). Verstraete et al., en 1988, compararon el uso de la infusión sistémica de rtPA con la infusión intrarterial pulmonar, concluyendo que no había diferencias significativas entre ambas vías de administración (31). ]]>
La anticoagulación y la terapia trombolítica no siempre constituyen una opción terapéutica, dado que puede estar contraindicada por riesgo de sangrado, por presentar complicaciones hemorrágicas o fracasar en prevenir la progresión de la enfermedad tromboembólica o la embolia pulmonar. En las situaciones descritas, el procedimiento de elección es el implante de un filtro en la vena cava inferior, con el fin de impedir el paso de émbolos desde las extremidades inferiores hacia la circulación pulmonar (31-3).
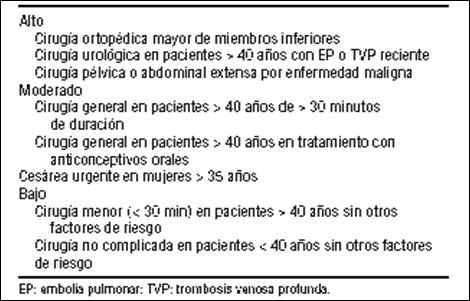
Tabla No. 1. Riesgo de tromboembolismo posquirúrgico

Los pacientes que fallecen debido a TEP, lo hacen en las primeras horas, por tanto, ninguna medida terapéutica puede tener un impacto comparable a la profilaxis (34,35). Es fundamental que todos los pacientes sean evaluados y estratificados de acuerdo con el riesgo de EP y que se instaure el régimen profiláctico adecuado. Considerando que la embolia es una complicación de la flebotrombosis, es obvio que el mejor tratamiento es la prevención de esta última, a través de medidas profilácticas. Si la embolia ya se ha producido, el tratamiento se dirige a evitar su recurrencia mediante la anticoagulación. La elección de la profilaxis en estos pacientes implica siempre la evaluación d e posible riesgo hemorrágico, ya que cuando este es alto, se debe iniciar profilaxis mecánica. Las modalidades de que disponemos son las siguientes: la primera medida a tener en cuenta es la movilización precoz del paciente encamado; compresión mecánica mediante dispositivos neumáticos o medias de compresión gradual; filtro de vena cava inferior; y profilaxis farmacológica (7,8,33,35).
Caso clínico
Paciente masculino de 50 años, que comienza con dolor abdominal intenso en epigastrio de inicio súbito, con irradiación a regiones laterales del abdomen, acompañado de náuseas, por lo cual es ingresado en sala de cirugía. La ecografía abdominal mostró una vesícula biliar sin cálculos, páncreas, bazo sin alteraciones e hígado con signos de infiltración grasa. No tuvo control tomográfico. Durante la hospitalización, el dolor se incrementó, así como manifestó distención abdominal y signos de reacción peritoneal. Es intervenido quirúrgicamente: epiplón encartonado con líquido serohemático, páncreas con áreas de necrosis y hemorragias. Se admite en cuidados intensivos por pancreatitis aguda hemorrágica, con una evolución clínica favorable. Se realizó tomografía axial computarizada (TAC) de control con aumento de volumen y distensión de las estructuras y de la grasa peripancreática a nivel de todo su cuerpo y cola (Balthazar B). Al 6to. día es trasladado a cuidados intermedios, donde se mantiene con buen estado clínico; pero al 10mo. comienza con discretas molestias abdominales. Se le realiza una tomografía abdominal, que informa gran aumento de volumen de la glándula pancreática, engrosamiento marcado del páncreas y pérdida de la ecogenicidad de cuerpo y cola, con imagen hipodensa con colección tabicada en región de cola que sugiere absceso pancreático. A los 20 días de evolución, comienza con dolor en epigastrio intenso con irradiación a región lumbar izquierda, con signos de reacción peritoneal e inestabilidad hemodinámica (schock hipovolémico) con necesidad de apoyo e intervención quirúrgica de urgencia, encontrando pseudoquiste pancreático con hematoma del páncreas y líquido hemorrágico libre. Se realiza marzupialización e ingresa en cuidados intensivos con apoyo hemodinámico y respiratorio, monitorización estricta de funciones vitales, bioquímica sanguínea e imágenes. Hay mejoría de la hemodinamia. Al 3er. día de ingreso en UCI comienza con polipnea súbita, taquicardia, sudoración e hipoxemia refractaria. Gases arteriales: Durante el episodio y después de comenzar la infusión 1.- PH: 7,12 PCO2: 44 PO2: 60 HCO3: 13,9 BE: -9,8 SatO2: 82.6.
Se realizan estrategias ventilatorias y se mantiene la insuficiencia respiratoria clínica y gasométricamente. 2.- PH: 7,27 PCO2: 37 PO2: 57 HCO3: 17 BE: -8,6 SatO2: 86,9.6. Se observan signos de inestabilidad hemodinámica, por lo cual se decide colocar catéter de Swang Ganz con cálculo de variables hemodinámicas: Pap 45/24 Pw 20, y se plantea el diagnóstico de tromboembolismo pulmonar con repercusión hemodinámica, con discusión en colectivo del uso de trombolítico. Se llega al consenso de comenzar infusión de estreptoquinasa a razón de 75 000 Uds. durante 24 horas. Estreptokinasa: bolo inicial de 250 000 UI administrado en 1 hora, seguido de una infusión de 100 000 UI/hora por 24 horas, con mejoría clínica ostensible tanto clínica, gasométrico y radiológico. La presión media de arteria pulmonar, medida en forma directa, bajó de 45 a 20 mmHg posterior a la trombólisis.
]]>
Exámenes auxiliares al ingresoHemograma: Leucocitos: 10 800 (basófilos = 1 %, eosinófilos = 1 %, egmentados = 76 %; linfocitos = 20 %, monocitos = 2 %).
Hematocrito: 40 %; Triglicéridos: 67 mg/dL; Colesterol: 113 mg/dL; HDL: 25 mg/dL; LDL: 106 mg/dL; Amilasa: 392 (VN<100); Calcio: 10 mg/dL
3.-PH: 7,32; PCO2: 40,6; PO2: 79; HCO3: 24,2; BE:-1,5; SatO2: 88,9.6. A las 24 horas se suspende la infusión con una Pap: 30/12; Pcuña: 9
4.-PH: 7,42; PCO2: 33; PO2: 95; HCO3: 21; BE: -1,4; SatO2: 95 %
Radiografía de tórax: muestra oligohemia en ambos lóbulos superiores. (Figura 1)
Electrocardiograma: sinusal con FC 110, T invertidas simétricas de (V1-V5). (Figura 1)
]]> DISCUSIÓN
El cuadro clínico del TEP comprende desde pacientes relativamente asintomáticos a pacientes en shock cardiogénico. De modo que la estratificación de la magnitud del TEP es clave para el adecuado manejo de esta patología. Así, aquellos pacientes con TEP de menor magnitud podrían ser tratados con anticoagulación, mientras que aquellos con compromiso hemodinámico requieren de tratamientos más invasivos que reviertan la obstrucción rápidamente (27,32).
Se necesita un alto grado de sospecha para hacer un diagnóstico precoz y tomar las medidas terapéuticas necesarias lo más pronto posible, ya que dos tercios de las muertes ocurren durante las primeras horas de evolución del evento agudo. Desafortunadamente, el diagnóstico no siempre es precoz, por lo que el hallazgo de TEP masivo continúa siendo un hecho frecuente e inesperado en las necropsias de pacientes que fallecen sin una clara causa identificada (11,12).
A pesar de los avances en los métodos diagnósticos y terapéuticos del TEP, en los pacientes con TEP masivo, que produce compromiso hemodinámico, la mortalidad persiste, siendo alta (25 % a 65 %). La obstrucción al flujo pulmonar produce elevación de la presión pulmonar, dilatación del ventrículo derecho, que se vuelve hipoquinético y finalmente claudica, y además, existe una disminución del gasto cardíaco, que lleva finalmente a la muerte. El compromiso pulmonar depende del volumen de los émbolos y de la función pulmonar de base, así, a mayor cantidad de émbolos, mayor es el compromiso hemodinámico, y si existe daño cardíaco o pulmonar previo, menor cantidad de émbolos producirán compromiso hemodinámico (12,27).
En ocasiones, el TEP se presenta como una condición amenazante de la vida, que requiere intervención inmediata, siendo la trombolisis el tratamiento adecuado cuando se acompaña de inestabilidad hemodinámica, aun existiendo contraindicaciones para su realización como en nuestro caso. Los tratamientos descritos en TEP con compromiso hemodinámico son la trombólisis farmacológica sistémica o intratrombo, la fragmentación mecánica, la trombectomía mecánica percutánea y la embolectomía quirúrgica. Algunos estudios publicados han demostrado que al menos el 50 % de los pacientes con TEP presentan contraindicaciones para el uso de drogas trombolíticas, de modo que las restantes técnicas son las opciones terapéuticas en estos pacientes (27,33,34). Este paciente ilustra la eficacia del tratamiento del TEP masivo en shock, con trombólisis farmacológica, recuperación rápida y completa. Es fundamental realizar el procedimiento de la manera más diligente posible, para evitar la claudicación VD. La respuesta terapéutica de la presión de arteria pulmonar en este paciente, que descendió de 50 mmHg a 20mmHg, está dentro de los rangos descritos en la literatura. También se describe inmediata mejoría en el intercambio gaseoso, ya durante la realización del procedimiento, como ocurrió en este caso.
El tratamiento trombolítico está indicado en pacientes con TEP de alto riesgo que presentan descompensación hemodinámica (shock cardiogénico o hipotensión arterial persistente), disfunción ventricular derecha en el ecocardiograma o elevación de marcadores serológicos de daño miocárdico (troponinas T o I, péptido natriurético); sin contraindicaciones absolutas.
No está indicado el uso rutinario de trombolíticos en el TEP de riesgo intermedio o bajo. Sólo se podría considerar en algunos pacientes con TEP de riesgo intermedio, pero evaluando el riesgo de hemorragias (27,33,34).
Diversos estudios demuestran el beneficio del uso de trombolíticos en el TEP, observándose mejoría en el índice cardíaco y en la reducción de la presión arterial pulmonar. La máxima mejoría se observa si se inicia la trombolisis en las primeras 48 horas de iniciados los síntomas, aunque podría utilizarse con una ventana terapéutica de 6 a 14 días. Una semana después del tratamiento, los cambios en la gravedad de la obstrucción vascular y la reversión de la disfunción ventricular derecha ya no son diferentes entre los pacientes tratados con trombolisis y los pacientes tratados con heparina. Si bien se han observado mejorías en los parámetros clínicos de los pacientes trombolizados, a las 2472 horas no se observan mejoras en la morbimortalidad en el TEP con respecto a los pacientes tratados sólo con heparina.
La complicación por el uso de estos agentes fibrinolíticos está dado por la probabilidad de sangrado (27,33-5).
REFERENCIAS BIBLIOGRÁFICAS
]]>1. Kucher N, Rossi E. Massive pulmonary embolism. Circulation. 2006;(113):577-82.
2. Goldhaber SZ. Pulmonary Embolism. Lancet. 2004;363:1295-305.
3. Fava M, Loyola S. Massive Pulmonary Embolism. JVIR. 2000;(11):1159-64.
4. Goldhaber SZ. Pulmonary Embolism. N Engl J Med. 1998;339:93-104.
5. Singhal S, Henderson R, Horsfield K, Harding K, Cumming G. Morphometry of the human pulmonary arterial tree. Circ Res. 1973;33:190-7.
6. PIOPED. Value of the ventilation/perfusion scan in acute pulmonary embolism: results of the Prospective Investigation of Pulmonary Embolism Diagnosis (PIOPED). JAMA. 1990;263:2753-9.
7. Geerts WH, Pineo GF, Heitz JA. Prevention of venous thromboembolism. Chest. 2004;338S-400S.
8. Baglin T, Luddington R, Brown K, Baglin C. Incidence of recurrent venous thromboembolism in relation to clinical and thrombophilic risk factors: prospective cohort study. Lancet. 2003;362:523-6.
9. Hansson PO, Sörbo J, Eriksson H. Recurrent venous thromboembolism after deep vein thrombosis: incidence and risk factors. Arch Intern Med. 2000;160:769-74.
10. Tooher R, Middleton P, Pham C. A systematic review of strategies to improve prophylaxis for venous thromboembolism in hospitals. Ann Surg. 2005;241:397-415.
11. Eng J, Krishnan JA, Segal JB, Bolger DT, Tamariz. Diagnosis of Pulmonary Embolism: A Systematic Literature Review. Am Roentgenol. 2004;183:1819-27.
12. Sáenz de la CC. Guía de Práctica Clínica en Tromboembolismo e Hipertensión Pulmonar. Rev Esp Cardiol. 2001;54:194-210.
13. Stein PD, Terrin ML, Hales CA, Palevsky HI, Saltzman HA, Thompson BT, et al. Clinical, laboratory, roentgenographic and electrocardiographic findings in patients with acute pulmonary embolism and no pre-existing cardiac or pulmonary disease. Chest. 1991;100:598-603.
14. Fajo López F. La variabilidad morfológica electrocardiográfica en el tromboembolismo pulmonar. Rev Cubana Invest Biomed. 1982;(1):267-76.
15. Freiman F. Observations on the radiologic changes in pulmonary embolism. In: Sasahara A, Stein M, eds. Pulmonary Disease. New York: Grune and Stratton; 1965. p. 81-5.
16. Krivec B, Voga G, Zuran I, Skale R, Pareznik R, Podbregar M, Noc M. Diagnosis and Treatment of Shock Due to Massive Pulmonary Embolism. Approach with Transesophageal Echocardiography and intrapulmonary trombolisis. Chest. 1997;112:1310-6.
17. Revel MP, Petrover D, Hemigou A, Lefort C, Meyer G, Frija G. Diagnosing Pulmonary Embolism with Four-Detector Row Helical CT: Prospective Evaluation of 216 Outpatients and Inpatients. Radiology. 2005;234:265-73.
18. Revel MP, Petrover D, Hemigou A, Lefort C, Meyer G, Frija G. Diagnosing Pulmonary Embolism with Four-Detector Row Helical CT: Prospective Evaluation of 216 Outpatients and Inpatients. Radiology. 2005;234:265-73.
19. Moores LK, Jackson WL. Defining the role of computed tomographic pulmonary angiography in suspected pulmonary embolism. Ann Intern Med. 2005;142:802.
20. Stein P. Multidetector Computed Tomography for Acute Pulmonary Embolism. N Engl J Med. 2006;354:2317-27.
21. Jiménez D, Gómez M, Herrero R. Aparición de episodios tromboembólicos en pacientes con angiotomografía axial computarizada simple negativa. Estudio retrospectivo de 165 pacientes. Arch Bronconeumol. 2006;343-7.
22. Moores JK, Jackson WL, Shorr AF. Meta-analysis: outcome in patients with suspected pulmonary embolism managed with tomographic pulmonary angiography. Ann Intern Med. 2004;141:866-74.
23. Perrier A, Roy PM, Sánchez O. Multidetector-row computed tomography in suspected pulmonary embolism. N Engl J Med. 2005;352:1760-8.
24. Quiroz R, Schoepf UJ. CT pulmonary angiography for acute pulmonary embolism: cost-effect. Analysis and review of the literature. Semin Roentgenol. 2005;40:20-4.
25. Van Strijen MJ, Bloem JL, De Monye W. Helical computed tomography and alternative diagnosis in patients with excluded pulmonary embolism. J Thromb Haemost. 2005;11:2449-56.
26. Malagari K, Economopoulos N, Stoupis CH. High resolution CT findings in mild pulmonary fat embolism. Chest. 2003;123:1196-201.
27. Wood KE. Major pulmonary embolism: Review of a pathophysiologic approach to the golden hour on hemodynamically significant pulmonary embolism. Chest. 2002;121:877-905.
28. Uresandi F, Blanquer J, Conget F, De Gregorio MA, Lobo JL, Otero R, et al. Guía para el diagnóstico, tratamiento y seguimiento de la tromboembolia pulmonar. Arch Bronconeumol. 2004;40:580-94.
29. Kucher N, Goldhaber S. Risk Stratification of Acute Pulmonary Embolism. Semin Thromb Hemost. 2006;32:838-47.
30. Capstick T, Henry M. Efficacy of thrombolytic agents in the treatment of pulmonary embolism. Eur Respir J. 2005;26:864-74.
31. Verstraete M, Miller GAH, Bounameaux H, Charbonnier B, Colle JP, Lecorf G, et al. Intravenous and intrapulmonary recombinant tissue type plasminogen activator in the treatment of acute massive pulmonary embolism. Circulation. 1988;77:353-60.
32. Middlemt S, Skoularigis J, Sareli P. Essop MR Simultaneous mechanical clot fragmentation and pharmacologic thrombolisis in acute massive pulmonary embolism. Am J Cardiol. 2002;69:427-30.
33. Crake T Brady AJB, Oakley CM. Percutaneous fragmentation and dispersion versus pulmonary embolectomy by catheter device in massive pulmonary embolism. Chest. 2004;102:1305-6.
34.Brady AJB, Crake T, Oakley CM. Simultaneous mechanical clot fragmentation and pharmacologic thrombolysis in acute massive pulmonary embolism. Am J Cardiol. 1992;70:836.
35. Goldhaber SZ, Rosa VL de. International cooperative pulmonary embolism registry detects high mortality rate. Circulation. 1997;96(suppl):1591.
SUMMARY
The current case states the utility of the streptokinase in the pulmonary thromboembolism, with a great hemodynamic repercussion. Of greatest relevance is the fact of being a post-surgery patient, period in which post-surgery pulmonary thromboembolism risk is higher, and fearing bleeding motivates surgeon to refuse anticoagulation. We presented an updated review of the theme and the experience of a patient with post-surgery pulmonary thromboembolism treated with streptokinase in the Clinical Teaching Provincial Hospital José Ramón Lopez Tabrane, of Matanzas , monitored with a catheter of pulmonary artery, evidencing a dissociation between pulmonary diastolic pressure and wedge pressure. He received streptokinase via continuous infusion, with a satisfactory clinical and hemodynamic answer.
MeSH
]]> ABDOMINAL PAIN/diagnosisCÓMO CITAR ESTE ARTÍCULO
Calcines Sánchez E, Primelles Cruz D, Lima Guerra E, Molina Perez J, Machado Varea A, Rufín Arregoitia AJ. Trombolisis en tromboembolismo pulmonar postoperatorio. Presentación de caso. Rev Méd Electrón. [Seriada en línea] 2010;32(5). Disponible en URL:http://www.revmatanzas.sld.cu/revista%20medica/ano%202010/vol5%202010/tema12.htm. [consulta: fecha de acceso]
]]>