Primer reporte de necrólisis epidérmica tóxica por antibiótico oral en Gambia
First report of toxic epidermal necrolysis due to oral antibiotic in Gambia
Dr. Alfredo Ediel Misiara Álvarez, Dr. Ihosvany Ruiz Hernández, Dra. Aida García Güell, Dr. Yosvany Jiménez Ventosa, Dra. Martha Beatriz Torres Morales
Hospital Provincial Clínico Quirúrgico Docente José Ramón López Tabrane. Matanzas, Cuba.
]]>
RESUMEN
Las reacciones adversas medicamentosas más frecuentes son las cutáneas, ocurriendo en un 2% de los tratamientos. La mayoría de las veces se alcanza el diagnóstico por exclusión. La más temida es la necrólisis epidérmica tóxica, de la que se presentan anualmente hasta 4 casos por millón de habitantes, con una mortalidad que alcanza en ocasiones hasta el 70 %. El objetivo fue presentar un paciente con necrólisis epidérmica tóxica por lo infrecuente de esta enfermedad, su alta mortalidad y su evolución clínica característica. Paciente gambiano, de 29 años de edad, con antecedentes de salud, que después de comenzar tratamiento ambulatorio con antibiótico oral para una piodermitis facial, presentó lesiones ampollares que se extendieron por todo el cuerpo. El paciente llevó tratamiento de sostén, esteroideo oral, antibiótico de amplio espectro oral, parenteral y tópico; después de una evolución desfavorable de 30 días, fallece. Resultó llamativa la ausencia de lesiones mucosas a pesar de la extensión total de las lesiones cutáneas. Fue difícil el manejo de este paciente en un hospital de periferia sin el arsenal terapéutico adecuado, ni la unidad idónea para su cuidado.
Palabras clave: necrólisis epidérmica tóxica, reacciones tóxicas medicamentosas.
ABSTRACT
The most frequent drug adverse reactions are the skin ones, occurring in 2 % of the treatments; most of the times the diagnosis is reached by exclusion. The most feared one is the toxic epidermal necrolysis, presenting yearly up to 4 cases per million of inhabitants with a mortality occasionally reaching 70 %. The objective was presenting the case of a patient with toxic epidermal necrolysis because of the rarity of this disease, its high mortality and characteristic clinical evolution. The patient was a Gambian aged 29 years, with health antecedents, who after beginning an outpatient treatment with oral antibiotic for a facial pyodermitis, presented bullous lesions extended throughout all the body. The patient received support treatment, oral steroidal treatment and oral, parenteral and topic treatment with a wide spectrum antibiotic; after a 30-days unfavorable evolution, he died. It was thought-provoking the absence of mucous lesions in spite of the total extension of the skin lesions. It was difficult the management of this patient in a peripheral hospital without the adequate therapeutic arsenal nor the suitable unit for his care.
Key words: toxic epidermal necrolysis, drug toxic reactions.
]]>
INTRODUCCIÓN
Las manifestaciones dermatológicas constituyen las reacciones adversas medicamentosas más frecuentes, ocurriendo en el 2% de los tratamientos. Dentro de los síndromes mucocutáneos graves se encuentra la necrólisis tóxica epidérmica (NET), con una mortalidad entre el 25 y el 70%, dejando secuelas serias en los sobrevivientes y con una incidencia de 1-4 casos por millón de habitantes, aumentando esta con la edad.(1,2)
Se trata de una dermatitis exfoliativa aguda, caracterizada por el despegamiento masivo de la epidermis, simulando al inicio una infección respiratoria alta, con intenso eritema, acompañado de pápulas o placas que luego se ampollan y se esfacelan fácilmente, (signo de Nikolsky), progresando de forma rápida hasta comprometer grandes áreas de la superficie corporal. Las lesiones están distribuidas simétricamente, iniciándose en la cara o en la parte alta del tronco, pudiéndose perder las uñas, pestañas, las mucosas oral, nasal, genital y anal, están comprometidas en un gran porcentaje de pacientes y en algunos se ha descrito afectación respiratoria y gastrointestinal, causando tos disnea, neumonía, edema pulmonar, hipoxemia, hepatitis y glomerurulonefritis con trastornos generales muy graves, porque se compromete no solo la piel, las mucosas sino también los epitelios respiratorios y digestivos, comportándose como un gran quemado pero más grave, constituyendo una urgencia dermatológica, que afecta a individuos de cualquier raza y edad siendo más leve en la niñez y con menor mortalidad.(2,3)
Los fármacos ocupan el 80% de su etiología estando invocados con mayor frecuencia las sulfonamidas, las penicilinas, anticonvulsivantes y antiflamatorios no esteroideos, por lo que en individuos vulnerables o predispuestos genéticamente tres semanas aproximadamente después de la exposición al fármaco se produce una expansión clonal de los linfocitos T CD8 con iniciación de los mecanismos preapoptóticos, aumento del las citoquinas proinflamatorias, desarrollándose una apoptosis masiva de las células de la epidermis, producida por las caspadas que son una familia de proteasas activadas por la unión de ligandos a receptores de muerte, o por daño mitocondrial resultante de la perturbación del balance entre proteínas proapoptóticas y antiapoptóticas, y por las granzimas, que son serinproteasas presentes en los gránulos de los linfocitos T citotóxicos y asesinos naturales (natural killer), que pueden inducir apoptosis después de la unión de las perforinas, ya sea por vía de las caspasas o de manera independiente.(2,4-7)
El granulisin secretorio, una proteína catiónica producida por los linfocitos T y las células natural killer ha sido identificado recientemente como la mayor molécula citolítica responsable de la necrosis y amplio desprendimiento de los keratinocitos.(4)
Clínicamente es indistinguible del Síndrome de Steven Johnson (SSJ), ambos constituyen un espectro de la misma enfermedad, solo diferenciable por la extensión de las lesiones, hasta un 10% el anteriormente citado, más del 30% NTE, y entre 10% y el 30% un síndrome de superposición de ambas entidades.(4,5,8)
La atención de estos casos se realiza en unidades de atención al grave o unidades de quemados con una atención multidisciplinaria, que va desde el adecuado y estrecho balance hidroelectrolítico, albúmina parenteral para reponer las pérdidas, balance nutricional positivo para combatir el estado hipercatabólico, cura de las lesiones como los quemaduras de grado II de intensidad, antibióticos de amplio espectrum para combatir la endoinfección desde el tracto digestivo, respiratorio así como la autoinfección de la piel por el rascado y contigüidad de las lesiones y la administración de medicamentos específicos como inmunosupresores (ciclosporina), agentes antiapoptóticos (inmunoglobulina humana administrada de forma endovenosa), y los anti-TNF (medicamentos biológicos), sin que haya unificación de criterios sobre el tratamiento.(2,9,10)
Se ha usado para combatir el mecanismo autoinmune invocado y frenar la progresión de la enfermedad el tratamiento esteroideo, con gammaglobulinas intravenosa y la plasmaféresis. Por un lado los esteroides se han asociado con aumento de las complicaciones y su uso es controversial; también el tratamiento con gammaglobulinas est&aa(11)cute; en discusión. La suspensión del agente desencadenante constituye la primera medida aunque no existe prueba alguna que permita determinar esto.(11)
Existe un solo caso reportado en Gambia, publicado en Cuba, como resultado de una mordedura de serpiente en un niño de 10 años, el cual la extensión de las lesiones fue menor y tuvo una evolución favorable.(12)
]]> Debido a lo infrecuente de la enfermedad, su presentación clínica, la gravedad de las lesiones, y la evolución desfavorable del paciente, decidimos presentar este caso, así como hacer una revisión del tema. Para ello se contó con el consentimiento informado del paciente.
PRESENTACIÓN DEL CASO
Anamnesis
Paciente negro, masculino, de 29 años de edad, gambiano, de la tribu mandinga, iletrado, que es remitido de la Unidad de Salud de Base, e ingresado en el Servicio de Cirugía del hospital regional de Banzang con diagnóstico presuntivo de quemaduras de segundo grado, que hace aproximadamente una semana comienza con lesiones en la cara, las cuales se interpretaron como una piodermitis y se le puso tratamiento antibiótico oral, después de lo cual las lesiones empeoraron y se extendieron al resto del cuerpo.
Examen físico
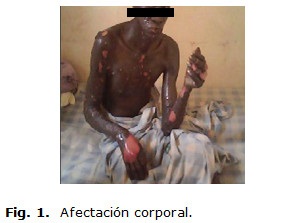
Piel: lesiones ampollares grandes y medianas, que se debriban espontáneamente con facilidad, dejando una superficie cruenta extensa, dolorosas, diseminadas por el tronco y las extremidades, que se desprendían en colgajos, lesiones de la cabeza costrosas en estadio resolutivo, en el cuello algunas lesiones activas, con amplias zonas desbridadas de la región posterior del tronco y partes acras con el 73% de superficie corporal afectada. ]]>
Estudios complementarios
Hb 11 g/L, leucograma 8x10. glicemia 4 mmol/L. serología VIH negativa
Diagnóstico
Por los antecedentes de exposición al fármaco, las lesiones típicas de desprendimiento en colgajo, con extensión desde la cara tronco y las extremidades, con afectación total de la piel, signo de Nikolsky presente.
Tratamiento
Atención integral por Medicina Interna y Cirugía.
Aislamiento en cuarto séptico, cura local diaria de las lesiones
Sulfaprin oral, 480 mg cada 12 horas, 18 días. ]]>
ciprofloxacina 500 mg cada 12 horas por 14 días, fluconazol oral, 150 mg cada 12 horas; gentamicina parenteral 80 mg Intramuscular cada 8 horas, 6 días; Neomicina crema.
Prednisolona 60 mg / por 6 días.
Paracetamol 500 mg cada 8 horas, Clorfeniramina 25 mg cada 8 horas.
Aporte de fluidos endovenosos, Solución salina 0.9%.
Clara de huevo fresco diaria.
Evolución
Las lesiones continuaron siendo dolorosas con tendencia a la formación de costras, pruriginosas, las ampollas estuvieron saliendo por espacio de 14 días de estadía hospitalaria después de lo cual toda la piel del paciente quedó dañada. El signo de Nikolsky, en la palma de la mano del paciente se puede apreciar en una de las fotos, a los 11 días de estadía hospitalaria. Algunas lesiones cicatrizaron con tejido fibroso retráctil sobre todo en las palmas de las manos que no permitía al paciente abrirlas, y alternando con lesiones costrosas y exudativas, exudado serofibrinoso, pus, malolientes, la superficie del tórax fue la última en tomarse completamente, durante toda la evolución el paciente se mantuvo con fiebre, los mismos desaparecieron 2 días antes de fallecer el paciente. El paciente no perdió el apetito, ni tuvo dificultades para tragar. Tampoco mostró evidencias de toma ocular, pero si afectación de la mucosa de los genitales externos sin dificultades para la micción. Tuvo una pérdida de peso ostensible hasta llegar a la caquexia con pómulos hundidos, ojos salientes, propio de los últimos días del paciente. Los dos últimos días apenas ingirió alimentos y estaba somnoliento, taquicárdico, hipotenso, polipneico, con dificultad respiratoria, falleciendo al cabo de un mes después de su admisión. (Fig. 1,2,3)
]]>
DISCUSIÓN
Se describe una evolución típica por la aparición de las lesiones, como la debridación en colgajo de la palma de la mano que a los 17 días como se recoge en la literatura, signo de Nikosky positivo, un factor precipitante definido como lo fue el antecedente previo de estar tomando un antibiótico por vía oral, así como un sepsis local de la cara como factor predisponente, contrasta la total afectación de la piel con la ausencia de evidencia de afectación de los epitelios respiratorios y digestivos. Como evidencia de afectación mucosa se constató la afectación de la mucosa genital externa.(2,3)
No se constató disfagia, disuria, ni signos de insuficiencia respiratoria, el paciente se mantuvo con alimentación por vía oral, un estado general conservado hasta los últimos días que aparecieron signos de sepsis generalizada. Siendo la sepsis la principal causa de muerte en estos pacientes por staphylococcus aureus o pseudomonas.(9)
Con respecto a la progresión de las lesiones, que se recoge en la literatura, no hay un tiempo establecido, citándose un estudio (13) donde se encontró una media de 5.8 días, el paciente en el momento de su valoración inicial con 6 días, ya toda la piel estaba prácticamente afectada, pero continuaron apareciendo ampollas hasta por espacio de 21 días.
El manejo fue complejo por tratarse de un hospital regional, a 6 horas de viaje del hospital nacional, en un país pobre con poca disponibilidad de antibióticos, como antiestafilocóccicos parenterales, ausencia de inmunomoduladores, no posibilidad de realizar plasmaféresis. No obstante en el estudio EuroScar, un estudio retrospectivo que involucró 289 pacientes para evaluar los beneficios del uso de corticosteroides comparado con la inmunoglobulina intravenosa e incluso la combinación de ambos no encontró diferencia significativa en la mortalidad contra el tratamiento de soporte convencional.(7)
El diagnóstico fue clínico, no pudiéndose realizar biopsia de piel, aunque la misma esta indicada cuando existe duda en el diagnóstico. Unido a esto el bajo nivel cultural del paciente que no permitió nunca determinar el nombre del antibiótico. La escala de SCORTEN (cuadro), como indicador pronóstico del riesgo a morir no se pudo aplicar por no poder monitorizarse la glicemia, bicarbonato ni urea sérica por carecer de reactivos en el hospital. Como único parámetro desfavorable tenía la extensión de las lesiones.
| Parámetros SCORTEN | ]]> Puntuación individual | Sumatoria | Predicción de mortalidad (%) |
| Edad˃40 años | Si꞊ 1 No꞊ 0 | 0 | 3,2 |
| Presencia cancer | Si꞊ 1 No꞊ 0 | 2 | ]]> 12,3 |
| FC˃120x min | Si꞊ 1 No꞊ 0 | 3 | 35,8 |
| % Extensión lesiones | Si꞊ 1 No꞊ 0 | 4 | 58,3 |
| Urea sérica˃ 10 mmol/L | ]]> Si꞊ 1 No꞊ 0 | 5 | 90 |
| Glicemia˃ 14 mmol/L | Si꞊ 1 No꞊ 0 | - | - |
| Bicarbonato sódico sérico˂20 mmol/L | Si꞊ 1 No꞊ 0 | - | ]]> - |
En el estudio realizado en el hospital de Colombia, de los casos durante 9 años, con una mortalidad de un 3.4%, se encontró una mediana de 27 años para la aparición de estas entidades, encontrándose el antecedente de exposición a un fármaco en el 55% de los pacientes estudiados, y no se realizó la puntuación de SCORTEN para evaluar los pacientes porque ningún paciente tenía registrada todas las variables clínicas y de laboratorio necesarias para tal fin, el tratamiento esteroideo se realizó 27.5% y no se asoció con mortalidad.(2)
El diagnóstico diferencial debe establecerse con otras enfermedades que producen descamación extensa, ampollas o pústulas confluentes, como el síndrome de la piel escaldada estafilocócica, la psoriasis pustulosa, la pustulosis aguda exantemática, la erupción fija medicamentosa generalizada, las toxicodermias maculopapulosas, las quemaduras de segundo grado y las lesiones ampollosas del coma.(12,13)
REFERENCIAS BIBLIOGRÁFICAS
1- Nicoletti P, Bansal M, Lefebvre C. ABC transporters and the proteasome complex are implicated insusceptibility to Stevens-Johnson syndrome and toxic epidermal necrolysis across multiple drugs. PLoS One. 2015 Jun 25;10(6). Citado en: PubMed Central; PMCID: 4482486.
2- Arias DA, Londoño PA, López JG. Síndrome de Stevens- Johnson y necrólisis epidérmica tóxica en el Hospital Universitario del Valle “Evaristo García“ durante un período de 9 años. Rev Asoc Colomb Dermatol [Internet]. 2013 [citado 20 May 2016];21(3):214-19. Disponible en: http://revistasocolderma.org/files/Stevens%20Jhonson%20y%20necrolisis%20epidermica.pdf
3- Melloni Magneli L, Padrón Flores AE, Larrazabal Aguerrevere LI. Necrólisis epidérmica tóxica inducida por fármacos. Caso clínico. Hospital Infantil de Monterrey. Nueva León. México. Cir plást iberolatinoam [Internet]. 2008 [citado 20 May 2016];34(4):305-12. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0376-78922008000400008
4- Mawson AR, Eriator I, Karre S. Stevens-Johnson syndrome and toxic epidermal necrolysis (SJS/TEN): could retinoids play a causative role? Med Sci Monit. 2015;12(21):133-43. Citado en: PubMed; PMC:4301467.
5- Valdez Mesa S, Planas Pavón M, Benítez Martínez I. Necrólisis tóxica epidérmica: particularidades de su atención. Rev Cub Med Mil [Internet]. 2007 [citado 20 May 2016];36(3). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-65572007000300009&lng=es
6- Vijayendra A, Modi N, Vaidya K. Phenytoin induced toxic epidermal necrolysis: A case report. Int J Med Sci Public Health [Internet]. 2013 [citado 20 May 2016];2(3):763-66. Disponible en: http://doi:10.5455/ijmsph.2013.2.483-486
7- Roujeau JC. Epidermal necrolysis (StevenseJohnson syndrome and toxic epidermal necrolysis): Historical considerations. Dermatología Sinica [Internet]. 2013 [citado 20 May 2016]:169-74. Disponible en: http://www.dermatol-sinica.com/web/data/90967c.pdf
8- Singh GK, Chatterjee M, Verma R. Cyclosporine in Stevens Johnson syndrome and toxic epidermal necrolysis and retrospective comparison with systemic corticosteroid. Indian J Dermatol Venereol Leprol.2013;79(5):686-92.Citado en: PubMed ;PMID: 23974585.
9- Andrade P, Pereira NR, Abreu C. Tiapride Associated Toxic Epidermal Necrolysis in an HIV-Infected Patient. J Clin Case Rep [Internet]. 2013 [citado 20 May 2016];3:323. Disponible en: http://www.omicsgroup.org/journals/tiapride-associated-toxic-epidermal-necrolysis-in-an-hivinfected-patient.-2165-7920.1000323.pdf.php?aid=22335
10- Barrios Poulsen VO, Nielsen J, Poulsen TD. Rapidly developing Toxic epidermal necrolysis. Emergency Med. 2013. Citado en Pub Med;PMID:24069541.
11- Widgerow AD. Toxic epidermal necrolysis management issues and treatment options. Int J Burns Trauma. 2011;1(1):42-50. Citado en: PubMed Central PMCID: 3415942.
12- García Doval I, Roujeau JC, Cruces Prado M. Necrólisis epidérmica tóxica y síndrome de Stevens-Johnson: clasificación y actualidad terapéutica. Actas Dermosifiliogr [Internet]. 2000 [citado 20 May 2016];91:541-51. Disponible en: http://sjsupport.org/pdf/SJSpanish.pdf
13- Paulino Basalto R, Fernández González A, Muria Verdecia O. Necrólisis epidérmica tóxica por mordedura de serpiente. Presentación de un caso. Gaceta Méd Espirituana [Internet]. 2009 [citado 20 May 2016];11(1). Disponible en: http://www.bvs.sld.cu/revistas/gme/pub/vol.11.%281%29_07/p7.html
Recibido: 13 de junio de 2016.
Aprobado: 4 de diciembre de 2017.
]]> Alfredo Ediel Misiara Álvarez. Hospital Provincial Clínico Quirúrgico Docente “José Ramón López Tabrane”. Matanzas. Dirección: Santa Rita entre San Isidro y Santa Cecilia.Versalles. Matanzas. Correo electrónico: alfredo.mtz@infomed.sld.cu ]]>