
Profilaxis de enfermedad tromboembólica en cirugía laparoscópica
Thromboembolic disease prophylaxis in laparoscopic surgery
Dra. Mayuri Machado Álvarez
Centro Nacional de Cirugía de Mínimo Acceso. La Habana. Cuba. ]]>
RESUMEN
Introducción: la enfermedad tromboembólica venosa perioperatoria es la que se produce en relación con una intervención quirúrgica y que se manifiesta durante el postoperatorio inmediato o tardío. Su evolución puede ser diversa, de menor a mayor gravedad. La incidencia de esta complicación en cirugía mínimamente invasiva es semejante a la cirugía convencional.
Objetivos: actualizar los estudios del tema sobre la profilaxis de la enfermedad tromboembólica en cirugía laparoscópica.
Desarrollo: las técnicas de mínimo acceso han incorporado procederes de elevada complejidad, similares a los realizados por cirugía abierta que poseen alto riesgo de enfermedad tromboembólica venosa. En la literatura se plantean diversos métodos de profilaxis. Con la evidencia existente sean elaborado recomendaciones especificas para diferentes intervenciones realizados por vía laparoscópica según la estratificación de riesgo. ]]>
Conclusiones: en pacientes con factores de riesgo o propuestos para intervenciones prolongadas de de cirugía laparoscópica se deben emplear, los métodos mecánicos y las HBPM a las dosis adecuadas al nivel de riesgo.
Palabras clave: la enfermedad tromboembólica (ETV), cirugía laparoscópica.
ABSTRACT
Introduction: the perioperative venous thromboembolic disease is the one that occurs in surgery and is observed in the immediate or late postoperative period. Its evolution can be diverse, from low to high severity. The incidence of this complication in minimally invasive surgery is similar to that of the conventional surgery.
Objectives: to update the studies of the topic about the thromboembolic disease prophylaxis in laparoscopic surgery.
Development: minimal access techniques have incorporated high complexity procedures, similar to the ones carried out by open surgery that are at high risk of venous thromboembolic disease. There are different prophylaxis methods in literature. With the present evidence, specific recommendations have been elaborated for different interventions performed laparoscopically according to the risk stratification.
Conclusions: in patients with risk factors or scheduled for long laparoscopic surgery, mechanic methods and adequate doses of LMWH according to the risk level should be used.
Keywords: thromboembolic disease (VTE), laparoscopic surgery.
]]>
INTRODUCCIÓN
La enfermedad tromboembólica (ETV) se define como un proceso grave y potencialmente mortal, caracterizado por la aparición de un trombo, constituido fundamentalmente por fibrina y hematíes, en el interior del sistema venoso, que puede progresar, fragmentarse y estar acompañado o no de reacción inflamatoria local. La ETV perioperatoria es la que se produce en relación con una intervención quirúrgica y que se manifiesta durante el postoperatorio inmediato o tardío. Se debe considerar una enfermedad crónica y sistémica y su evolución puede ser diversa, de menor a mayor gravedad, desde la lisis y recanalización del vaso, la trombosis venosa, el síndrome postrombótico, el tromboembolismo pulmonar y sus complicaciones más graves (disfunción ventricular derecha e hipertensión pulmonar crónica).
La cirugía de mínimo acceso ha incorporado en las diferentes especialidades un gran número de procedimientos que son realizados en la actualidad con seguridad y ofrecen grandes ventajas con relación a las técnicas convencionales.
Por todo lo antes expuesto, este artículo tiene como objetivo actualizar los estudios del tema sobre la profilaxis de la enfermedad tromboembólica en cirugía laparoscópica.
]]>
DESARROLLO
En el Centro Nacional de Cirugía de Mínimo Acceso de La Habana, y al tener en cuenta los beneficios de la profilaxis de la ETV, el espectro de pacientes tratados por dicha técnica en nuestro país es cada vez más amplio y la incidencia de pacientes con enfermedades asociadas, riesgo quirúrgico intermedio y alto es cada vez mayor (Tabla 1).
Las series publicadas hasta la fecha en pacientes operados por colecistectomía laparoscopica sitúan el riesgo medio de TVP en torno a 0,9 % sin profilaxis y 0,5 % con profilaxis.1
Milic et al 2, en un estudio prospectivo y aleatorizado evaluaron la incidencia de trombosis venosa profunda (TVP) postoperatoria en ausencia de profilaxis tras colecistectomía laparoscópica (58 pacientes) o por vía abierta (56 pacientes) detectada mediante eco-doppler realizado preoperatoriamente y a los 3 y 7 días del postoperatorio. Cuatro pacientes presentaron TVP (6,9 %) tras colecistectomía laparoscópica y nueve (16,07 %) tras el abordaje por laparotomía (p < 0,05) y la de TVP proximal: 1,5 y 3,7 %, respectivamente. Cheung et al 3 realizaron un estudio prospectivo en cirugía colo-rectal en el que se evaluó la incidencia de TVP postoperatoria en 50 pacientes a los que se les realizó resección de colon y recto por vía laparoscópica y que no recibieron profilaxis antitrombótica. Mediante eco-doppler realizado en la primera y tercera semana del postoperatorio se detectó TVP en 19 pacientes (38 %), localizándose todos los trombos en la pantorrilla. En nuestro país no se han publicado estadísticas de incidencia de ETV postoperatoria en cirugía mínimamente invasiva.
Riesgo quirúrgico: las técnicas quirúrgicas con invasión mínima se podrían considerar teóricamente menos trombogénicas que la cirugía mediante laparotomía, pues tienen la ventaja de causar menor daño hístico y parálisis intestinal que la cirugía abierta, lo que resulta en menor dolor en la zona de incisión y la posibilidad de deambulación precoz. 4 Sin embargo, la ocurrencia de TVP postoperatoria en cirugía laparoscópica depende de varios factores como la posición quirúrgica, el sitio de la cirugía, la magnitud y la duración de la técnica a realizar. Por otra parte, el neumoperitoneo utilizado en estos procedimientos produce elevación de la presión intraabdominal, reducción del retorno venoso y éxtasis sanguíneo en las extremidades inferiores. 5 Las intervenciones en el hemiabdomen superior como la colecistectomía laparoscópica y la reparación de la hernia de hiato se realizan con el paciente en posición de Trendelenburg invertido, con las piernas por debajo del nivel de la aurícula derecha y establecen un neumoperitoneo mediante la insuflación de CO2 a una presión de 12-15 mmHg. Ambos factores ocasionan un empeoramiento del éxtasis venoso en los miembros inferiores, factor etiopatogénico muy importante para el desarrollo de la ETV. 4,5 La hipercoagulabilidad postoperatoria, es otro gran factor de la tríada patogénica de la trombosis, también es habitual tras la cirugía laparoscópica, aunque en menor grado que en la cirugía por laparotomía. A esto habría que añadir que algunas intervenciones más complejas realizadas por vía laparoscópica, como las resecciones de tumores de colon, tienen una duración considerable, a veces de más de 6 h, y dependen de factores dinámicos como la experiencia y habilidad del cirujano actuante y el grado de complejidad quirúrgica a lo que habría que añadir la hipercoagulabilidad habitual en estos pacientes. 6 ]]>
Riesgo quirúrgico relacionado con el procedimiento quirúrgico: en general las técnicas de mínimo acceso han incorporado procederes de elevada complejidad, similares a los realizados por cirugía abierta que poseen alto riesgo de enfermedad tromboembólica venosa porque implican destrucción hística a ese nivel, transfusión de hemoderivados, posiciones forzadas mantenidas, aumento de la presión intraabdominal y también postoperatorios complicados con cierto retraso en la movilización. Se debe tener en cuenta que a pesar de ser procedimientos con mínima agresión de tejidos existe un riesgo superior cuando se está en presencia de: 7
Factores de riesgo relacionados con el paciente: se consideran la edad (mayores de 40 años), obesos con un índice de masa corporal superior a 25 %, con antecedentes de ETV, antecedentes de enfermedad cerebrovascular, presencia de venas varicosas en miembros inferiores, diagnóstico de neoplasia, sepsis, estados de hipercoagulabilidad, anomalías de los inhibidores de las proteínas implicadas en la serie de la coagulación (proteína C, proteína S o antitrombina III), alteraciones de la fibrinolisis, presencia de anticoagulante lúpico, policitemia vera, tratamiento con estrógenos.8
En el año 2007, los miembros de la Sociedad de Cirujanos Gastrointestinales Endoscópicos de Estados Unidos (SAGES) 9, revisó la evidencia existente y publicó recomendaciones para diferentes intervenciones realizados por vía laparoscópica según la estratificación de riesgo. En dichas guías se estratificó el riesgo de la siguiente forma (tabla 2). 9
Métodos de profilaxis: en la literatura se plantean diversos métodos de profilaxis, para su mejor comprensión se dividen en métodos mecánicos y farmacológicos.10
Métodos mecánicos:
Vendaje elástico compresivo de miembros inferiores: Existe una diferencia entre los dispositivos utilizados con este fin. En el Centro Nacional de Cirugía de Mínimo Acceso (CNCMA), se dispone de vendaje elástico compresivo, que en la actualidad se considera un método inferior para la prevención debido a que no es capaz de ejercer la presión necesaria para prevenir el éxtasis en las venas profundas de las extremidades inferiores, ni estimula la fibrinolisis. Además, si este vendaje desciende en la extremidad durante el proceder quirúrgico puede impedir el adecuado retorno venoso e incrementar el riesgo de trombosis. También existen las medias elásticas que ejercen una compresión decreciente, de aproximadamente 18-23 mmHg en el tobillo y 8-10 mmHg en el hueco poplíteo y reducen el riesgo relativo de aparición de TVP postoperatoria en 52 % en comparación con la no utilización de profilaxis.11
Dispositivos de compresión neumática (DCN): la compresión neumática intermitente de las extremidades inferiores hasta la rodilla o hasta el tercio superior de los muslos reduce de manera significativa la incidencia de TVP postoperatoria. 12
Filtros en vena cava inferior: La literatura describe su uso en pacientes de muy alto riesgo como es el caso de pacientes con índice de masa corporal > 59, obesidad del tronco, síndrome de hipoventilación o apnea de sueño. No tenemos experiencia con el uso de estos dispositivos.13
Métodos farmacológicos: l a heparina no fraccionada (HNF), presenta una escasa biodisponibilidad y corta vida media en el plasma cuando se inyecta por vía subcutánea y una gran variabilidad interindividual en la respuesta a una misma dosis en diferentes pacientes. Su empleo se asocia a un aumento de 60 % en la incidencia de complicaciones hemorrágicas, generalmente de escasa repercusión clínica, como la aparición de hematomas en la herida quirúrgica. Un importante meta análisis realizado a finales de los años noventa demostró que la HNF reduce la frecuencia de TVP postoperatoria, de 22 % en los pacientes sin profilaxis a 9 % en los que recibieron HNF.14 Está disponible en los quirófanos del país y se recomienda su empleo cuando no se dispone de heparinas de bajo peso molecular. Es necesario comenzar su administración entre 2 y 4 horas antes de la intervención y continuar cada 8-12 hasta la plena deambulación del paciente o el alta hospitalaria.
Heparinas de bajo peso molecular (HBPM): Las HBPM reducen en 70 % la incidencia de ETV sintomática en comparación con la HNF. Tienen una mayor eficacia que la HNF en el paciente quirúrgico, por lo que se le considera el mejor método disponible, pues hay que añadir las ventajas prácticas de dosificación, así como su menor riesgo de producir trombocitopenia inducida por heparina. En la actualidad, las principales guías de práctica clínica recomiendan el inicio preoperatorio de la profilaxis con HBPM.14, 15
En el periodo postoperatorio es muy importante la movilización y deambulación precoz, los ejercicios de las extremidades, flexión y extensión activa repetida de las articulaciones de los tobillos y de la rodilla atendiendo a que la fosa poplítea es una de las zonas de mayor formación de trombos.16 ]]>
Estrategias de trombo profilaxis: el número de estudios realizado en cirugía laparoscópica sobre trombo profilaxis es escaso todavía y los resultados son muy variables, por lo que aun existen controversias acerca de la necesidad de profilaxis antitrombótica en este tipo de intervención. Mientras que algunos investigadores no recomiendan la profilaxis sistemática en pacientes sin factores de riesgo, otros en cambio opinan que si es necesaria.17El American College of Chest Physicians (ACCP) publicó unas guías de práctica clínica basadas en la evidencia sobre terapia antitrombótica y trombolítica (9na edición) que proporcionan una revisión crítica extensa de la literatura relacionada con el tratamiento de las alteraciones tromboembólicas que permite adecuar las características del paciente en cuestión en relación a la terapia recomendada18.
En el 2000, la Sociedad de Cirugía Endoscópica de Estados Unidos recomendó que ante un paciente que es intervenido por vía laparoscópica se deba emplear la misma profilaxis que se realizaría equivalente a un paciente operado por la vía convencional. 19 Posteriormente, esta misma sociedad revisó los estudios existentes en la literatura con determinados niveles de evidencia y ha publicado una sugerencia o recomendación de la profilaxis que debe realizarse en algunos procedimientos laparoscópicos según muestra la tabla 3. 9,20 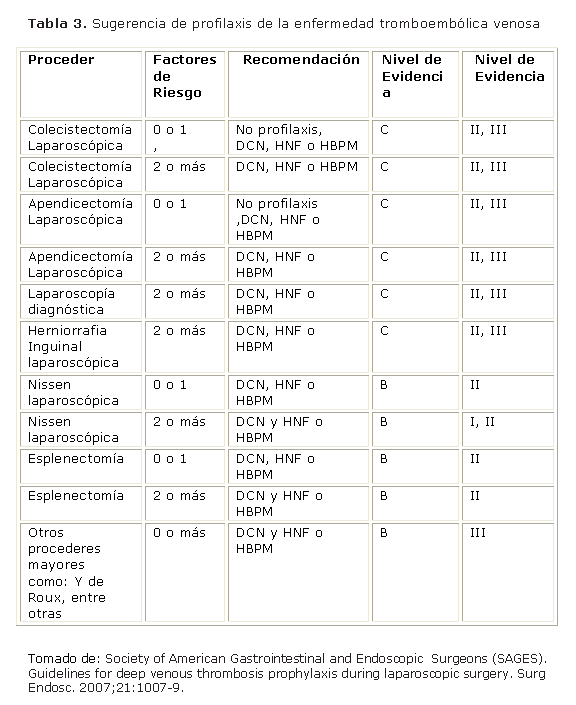
Se concluye que existe evidencia científica acerca de la importancia de la profilaxis de la enfermedad tromboembolica venosa en pacientes propuestos para cirugía laparoscópica. La estratificación de riesgo de ETV está basada en la duración y la complejidad del proceder quirúrgico propuesto y factores individuales del paciente. Mientras que algunos investigadores no recomiendan la profilaxis sistemática en pacientes sin factores de riesgo. Las guías realizadas por la Sociedad de Cirujanos Gastrointestinales Endoscópicos de Estados Unidos plantean que si es necesaria la profilaxis en este tipo de procedimientos y recomiendan, en pacientes con factores de riesgo o propuestos para intervenciones prolongadas, los métodos mecánicos y las HBPM a las dosis adecuadas al nivel de riesgo.
]]>
REFERENCIAS BIBLIOGRAFÍCAS1. Anuario estadístico de salud 2010 .Dirección nacional de registros médicos y estadísticas de salud. En línea. Consultado: Enero 25, 2013. URL disponible en: http://files.sld.cu/dne/files/2011/04/anuario-2010-e-sin-graficos1.pdf
2. Milic DJ, Pejcic VD, Zivic SS, Jovanovic SZ, Stanojkovic ZA, Jankovic RJ et al. Coagulation status and the presence of postoperative deep vein trombosis in patients undergoing laparoscopic cholecystectomy. Surg Endosc. 2007;21:1588-92.
3. Cheung HS, Chung CC, Yau KK, Siu WT, Wong SK, Chiu E, et al. Risk of deep vein thrombosis following laparoscopic rectosigmoid cancer resection in Chinese patients. Asian J Surg 2008;31:63-8.
4. Pascual, H. Anestesia en cirugía Laparoscópica En: colectivo de autores cubanos. Cirugía Endoscópica. Fundamentos y Aplicaciones.1ra ed. Ciudad de la Habana: Editorial Ciencias Medicas; 2002. pp.100-113.
5. Labrada, A. Anestesia en Cirugía de Mínimo Acceso. Editorial Ciencias Médicas. La Habana. 2010. pp.85-92.
6. Diamantis T, Tsiminikakis N, Skordylaki A, Samiotaki F, Vernadakis S, Bongiorni C, et al. Alterations of hemostasis after laparoscopic and open surgery. Hematology 2007;12:561-70. ]]>
7. Cohen AT, Agnelli G, Anderson FA, Arcelus JI, Bergqvist D, Brecht JG, et al. Venous thromboembolism, (VTE) in Europe. The number of VTE events and associated morbidity and mortality. Thromb Haemost 2007;98:756-64.
8. Hester Yui-Shan Cheung, Chi-Chiu Chung, Kevin Kwok-Kay Yau, Wing-Tai Siu, Simon Kin-Hung Wong. Risk of Deep Vein Thrombosis Following Laparoscopic Rectosigmoid Cancer Resection in Chinese Patients. Asian J Surg 2008; 31(2):638.
9. Society of American Gastrointestinal Endoscopic Surgeons. Guidelines for deep venous thrombosis prophylaxis during laparoscopic surgery. Surg Endosc (2007)21:10071009.
10. Arcelus JI, Lozano FS, Ramos JL, Alos R et al. Prevention of venous thromboembolic disease in general surgery. Cir Esp 2009;85(Supl 1):51-61. 11. Beekman R, Crowther M, Farrokhyar F, Birch DW. Practice patterns for deep vein thrombosis prophylaxis in minimal access surgery. Can J Surg 2006;49:197-202. ]]>
12. Amaragiri SV, Lees TA. Elastic compression stockings for prevention of deep vein thrombosis. Cochrane Database Systematic Review 2000; 3:CD001484.
13. Hull RD, Kakkar VV, Raskob GE. Prevention of venous thrombosis and pulmonary embolism. En: Fuster V, Verraete M, editores. Thrombosis in cardiovascular disorders. Filadelfia: Saunders Ed. 1992. pp. 451-464.
14. Haas S, Wolf H, Kakkar AK, Fareed J, Encke A. Prevention of fatal pulmonary embolism and surgical mortality in surgical patients. A randomized double-blind comparison of LMWH with unfractionated heparin. Thromb Haemost 2005;94:814-9.
15. Agnelli G, Bergqvist D, Cohen AT, Gallus AS, Gent M, PEGASUS investigators. Randomized clinical trail of postoperative fondaparinux versus perioperative dalteparin for prevention of venous thromboembolism in high-risk abdominal surgery. Br J Surg 2005;92:1212-20.
16. Geerts WH, Bergqvist D, Pineo GF, Heit JA, Samama CM,Lassen MR, et al. Prevention of venous thromboembolism:American College of Chest Physicians Evidence-Based Clinical Practice Guidelines (8th edition). Chest 2008;133:S381-453.
17. Dobesh PP, Wittkowsky AK, Stacy Z, Dager WE, Haines ST, Lopez LM et al. Key articles and guidelines for the prevention of venous thromboembolism. Pharmacotherapy 2009; 29 (4): 410-458.
18. College of Chest Physicians Antithrombotic Therapy and Prevention of Thrombosis Panel. Antithrombotic Therapy and Prevention of Thrombosis, 9th ed: American College of Chest Physicians Evidence-Based Clinical Practice Guidelines. CHEST 2012; 141(2)(Suppl):7S47S.
19. Society of American Gastrointestinal and Endoscopic Surgeons (SAGES). Global Statement on deep vein thrombosis prophylaxis during laparoscopic surgery. Surg Endosc. 1999;13:200.
20. Bergqvist D, Lowe G. Venous thromboembolism in patients undergoing laparoscopic and arthroscopic surgery and in leg casts. Arch Intern Med. 2002;162:2173-6.
21. Ljungstrom K-G. Is there a need for antithrombotic prophylaxis during laparoscopic surgery? Not always. J Thromb Haemost 2005;3:212-3.
]]>
Recibido: abril 25, 2013.
Aprobado: mayo 29, 2013
Dra. Mayuri Machado Álvarez. Centro Nacional de Cirugía de Mínimo Acceso de La Habana. E mail: mayuri@cce.sld.cu ]]>