ARTÍCULO ORIGINAL
Epilepsia en niños y adolescentes con discapacidades del desarrollo.
Epilepsy in Children and Adolescents with Developmental Disabilities.
Nicolás Garófalo GómezI , Ana Maria Gómez GarcíaII
]]> I Instituto de Neurología y Neurocirugía, La Habana, La Habana, Cuba
RESUMEN
Fundamento: los niños con discapacidades del desarrollo, comparados con la población general, tienen un riesgo incrementado de desarrollar epilepsia.
Objetivo: describir las principales características clínicas y terapéuticas de un grupo de niños y adolescentes discapacitados con epilepsia.
Métodos: estudio descriptivo que incluyó 364 niños y adolescentes con epilepsia, provenientes de un universo de personas con discapacidad del desarrollo, de 8 estados venezolanos. Se analizaron las siguientes variables: sexo, tipo de síndrome epiléptico según localización topográfica y etiopatogenia, etiología, uso de drogas antiepilépticas y control de crisis epilépticas. Se precisó el diagnóstico y el tipo de síndrome epiléptico, así como la etiología. Se evaluó y ajustó el tratamiento antiepiléptico según el síndrome epiléptico o tipo de epilepsia diagnosticada.
Resultados: prevalecieron los síndromes sintomáticos, con 312 pacientes (86 %). Las infecciones (41 casos) y las malformaciones del Sistema Nervioso Central (39 casos), así como la encefalopatía hipóxica-isquémica (16 casos) fueron las causas de epilepsia sintomática detectadas con mayor frecuencia. No estaban siendo tratados con drogas antiepilépticas 83 pacientes, para una brecha de tratamiento de 23 %.
Conclusiones: la alta frecuencia de epilepsias sintomáticas y el elevado número de pacientes sin tratamiento con drogas antiepilépticas pueden ser un reflejo de una deficiente atención médica en etapas prenatales, perinatales y posnatales.
Palabras clave: epilepsia, niño, adolescente, niños con discapacidad.
ABSTRACT
Background: Children with developmental disabilities present a higher and increased risk of developing epilepsy when compared to the general population.
Objective: To describe the main clinical and therapeutic characteristics of a group of children and adolescents with disabilities who also suffered from epilepsy.
Methods: A descriptive study including 364 children and adolescents with epilepsy, from a universe of people with developmental disabilities in 8 Venezuelan states was conducted. The following variables were analyzed: patient’s gender, type of epilepsy syndrome according to topographic location and pathogenesis, etiology, antiepileptic drug use and seizures control. The diagnosis, the type of epilepsy syndrome and the etiology were provided. Antiepileptic treatment was assessed and adjusted according to the diagnosed epilepsy type or syndrome.
Results: Symptomatic syndromes prevailed, being detected in 312 patients (86%). Infections (41 cases), central nervous system malformations (39 cases) and hypoxic-ischemic encephalopathy (16 cases) were the leading detected causes of symptomatic epilepsy. There were 83 patients that were not being treated with antiepileptic drugs, which accounts for a 23% gap.
Conclusions: The high frequency of symptomatic epilepsies and the high number of patients untreated with antiepileptic drugs may constitute an evidence of poor prenatal perinatal and postnatal health care.
Key words: epilepsy, child, adolescent, disabled children.
]]>
INTRODUCCIÓN Las discapacidades del desarrollo son un grupo diverso de limitaciones físicas, cognitivas, sicológicas, sensoriales y del habla que comienzan en cualquier momento desde el inicio del desarrollo hasta los 18 años de edad. Los niños con discapacidades del desarrollo, comparados con la población general, tienen un riesgo incrementado de desarrollar epilepsia. El retraso mental (RM), la parálisis infantil (PC), el trastorno por déficit de atención con hiperactividad (TDAH) y el autismo constituyen los trastornos del desarrollo más frecuentes en la infancia. (1) La epilepsia es uno de los trastornos neurológicos mayores más frecuente en la infancia, que afecta entre 4 y 10 niños por cada 1 000. (2-4) La prevalencia de la epilepsia en los niños con discapacidad del desarrollo es de 30 a 50 %, mucho mayor que en la población general. En la mayoría de los casos, los procesos patológicos causantes de la discapacidad del desarrollo también son responsables de la epilepsia. (1) Como regla general, la epilepsia en niños con discapacidad del desarrollo es difícil de controlar y es más probable que se haga refractaria al tratamiento; (5) también se destaca que el riesgo de estatus epilépticos es mayor. La frecuencia de las crisis se incrementa con la severidad de la discapacidad del desarrollo. Como parte del proyecto de colaboración en salud entre Cuba y Venezuela se realizó, en este último país, desde julio de 2007 hasta octubre de 2008, un estudio integral de personas con discapacidad del desarrollo. En dicho estudio participó un neurólogo, como parte del grupo de especialistas cubanos que laboraron en el mismo. Dicho especialista brindó asistencia especializada a través de una consulta de neurología infantil, lo cual permitió ofrecer una atención más integral a un número importante de niños y adolescentes venezolanos detectados durante el estudio. Teniendo en cuenta la elevada prevalencia de la epilepsia en las personas con discapacidad del desarrollo, se realizó esta investigación con el objetivo de describir las principales características clínicas y terapéuticas de un grupo de niños y adolescentes discapacitados con epilepsia. MÉTODOS
Estudio descriptivo que incluyó 364 niños y adolescentes con epilepsia, provenientes de un universo de personas con discapacidad del desarrollo, de 8 estados venezolanos en los que se llevó a cabo el "Estudio clínico-genético de personas con discapacidad", entre julio de 2007 y octubre de 2008.
De los pacientes atendidos en la consulta de Neuropediatría se seleccionaron los casos que cumplieran los siguientes criterios de inclusión: edad menor de 18 años al momento de la consulta y epilepsia confirmada (se consideró epiléptico a todo caso que hubiera presentado dos o más crisis epilépticas no provocadas). Se excluyeron a los pacientes con una sola crisis, un solo episodio de estatus epiléptico o múltiples crisis ocurridas en un período de 24 horas. También se excluyeron los casos con crisis neonatales o crisis febriles y los pacientes que solo presentaron crisis agudas sintomáticas (crisis asociadas con enfermedades sistémicas o neurológicas agudas, intoxicación, abuso o supresión de sustancias).
En el momento de la consulta de cada paciente se recopilaron los siguientes datos: sexo, características de la epilepsia (tipo de crisis epiléptica y síndrome epiléptico, etiología, tratamiento con drogas antiepilépticas y control de las crisis en los últimos 12 meses) y comorbilidad con discapacidades del desarrollo (RM, PC, TDAH y autismo).
Se tuvieron en cuenta para el diagnóstico y el tratamiento de los niños con epilepsia, las notas clínicas de los médicos venezolanos que habían asistido previamente a estos pacientes, así como los resultados de los estudios complementarios de electroencefalografía y de neuroimágenes (TAC y RMN de cráneo).
El diagnóstico del tipo de crisis y síndrome epiléptico se basó en las clasificaciones de la Liga Internacional Contra la Epilepsia (ILAE) de 1981 y 1989 respectivamente. (6,7) El tipo de síndrome epiléptico se clasificó según tres niveles, primero según localización (focal, generalizado e indeterminado); luego según la etiología (idiopático, sintomático y criptogénico) y finalmente en síndromes específicos.
Para el tratamiento se precisó si tomaban drogas antiepilépticas (DAE), ajustando la dosis o iniciando el tratamiento, en los casos necesarios, según el tipo de crisis o síndrome epiléptico. Se consideró controlado de la epilepsia a todo paciente sin crisis en los últimos 12 meses previos a la consulta, independientemente de si tomara o no DAE.
El retraso mental se diagnosticó con el apoyo de las pruebas psicométricas disponibles o por el juicio clínico del neurólogo. La presencia de parálisis cerebral fue precisada en la consulta a través del examen físico realizado a cada paciente.
Los datos fueron almacenados en base de datos tipo Excel 2003. Se utilizó estadística descriptiva para mostrar medidas de tendencia central, de dispersión y frecuencias. El análisis de los datos se llevó a cabo con el programa estadístico Statistical Package for Social Science (SPSS), versión 13.
Los resultados se presentan en tablas con números absolutos y porcentaje.
RESULTADOS
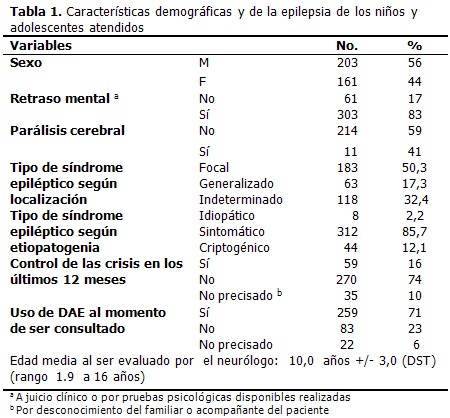
]]> De una muestra inicial de 894 pacientes menores de 18 años atendidos en la consulta de Neuropediatría, se confirmó el diagnóstico de epilepsia en 364 casos (41 %). El 56 % son masculinos; el 83 % sufre retraso mental; el tipo de síndrome epiléptico que predominó según localización fue el focal y según etiopatogenia, el
DISCUSIÓN
En la serie evaluada se detectó un alto porciento de pacientes con epilepsia (41 %), lo cual se corresponde con los estimados de prevalencia de la epilepsia en niños con discapacidad del desarrollo (entre 30 y 50 %), mucho mayor que en la población general. (1)
Varias discapacidades del desarrollo pueden coexistir en el mismo niño, lo cual incrementa el riesgo de padecer epilepsia. Este riesgo, en los niños con RM, es de 15 a 20 %, mayor en aquellos con discapacidad mental severa. La aparición de las crisis suele ocurrir en edades más tempranas en niños con RM que en aquellos que no lo tienen. La probabilidad de que un niño con PC desarrolle epilepsia es 5 veces mayor con respecto a los niños sin PC. (1,8-11)
En la serie de niños venezolanos estudiada, existió un claro predominio de las epilepsias o síndromes epilépticos sintomáticos, independientemente de su clasificación por localización, con un 86 % del total de niños y adolescentes atendidos. Los síndromes sintomáticos son aquellos en los cuales las crisis epilépticas se producen por una o más lesiones estructurales identificables del cerebro. Siguiendo las recomendaciones de la Comisión de la ILAE para estudios epidemiológicos sobre epilepsia, (12) se consideran con síndromes sintomáticos aquellos pacientes que presenten retraso mental o problemas motores, sin que necesariamente se haya identificado la causa de estos. La alta frecuencia en esta serie de los síndromes epilépticos sintomáticos está justificada por el hecho de la selección de los pacientes de un supuesto universo inicial de personas con discapacidad del desarrollo. Varios estudios han demostrado la estrecha relación que existe entre las epilepsias sintomáticas y las discapacidades del desarrollo, específicamente el RM y la PC. (13,14)
Dentro de las causas específicas de epilepsia detectadas, destacaron como las más frecuentes las infecciones del SNC, las malformaciones del SNC y la encefalopatía hipóxico-isquémica. Las malformaciones del SNC y dentro de ellas, las alteraciones del desarrollo cortical, han sido reportadas como una causa importante de epilepsia infantil, tal como se evidenció en esta serie. En niños y adolescentes, las lesiones congénitas, especialmente las malformaciones corticales, superan a las lesiones adquiridas del SNC (infecciones, traumas, hipóxico-isquémicas), como causas responsables de la epilepsia. (15-17)
Dentro de las causas específicas de epilepsia detectadas destacan las infecciones y malformaciones del SNC, a pesar de las posibilidades actuales de prevención de algunas de ellas a través de los programas de vacunación contra enfermedades infecciosas, como las meningoencefalitis bacterianas por meningococo y hemophilus influenzae, y la detección prenatal de malformaciones mayores del SNC a través de los estudios de ultrasonido prenatal y determinación de la alfa feto proteína.
Con respecto al tratamiento con DAE empleado en los pacientes al momento de la consulta, es llamativo el resultado de que el 23 % de la muestra estudiada no recibía ninguna DAE. Hay que tener en consideración que en la serie estudiada predominaron las epilepsias sintomáticas sin control de sus crisis epilépticas, grupo que debe ser tratado enérgicamente con DAE, tal como se procedió inmediatamente tras cada consulta médica realizada, según criterio del neurólogo basado en el tipo de epilepsia o síndrome epiléptico.
El alto número de pacientes detectados con epilepsia sin tratamiento con DAE, es una situación frecuente en muchos países en desarrollo. Esta condición se conoce como brecha de tratamiento, definida como el porciento de pacientes sin tratamiento con DAE de un total de pacientes. En estudios realizados en países de África y en Brasil, se han reportado cifras de brecha del tratamiento que van desde un 19 % en Brasil, hasta el 85 % en zonas de África, reflejo de un serio problema de salud. (18-21)
]]> Como conclusiones del presente trabajo hay que destacar la alta frecuencia de la epilepsia en el grupo de niños y adolescentes atendidos, con un marcado predominio de las epilepsias sintomáticas y un elevado número de pacientes sin adecuado tratamiento. Venezuela es un país en desarrollo con grandes secuelas de inequidades económicas, sociales y de acceso a los servicios de salud. Los resultados detectados en este estudio son un reflejo de las consecuencias de esas desigualdades.Los autores consideran importante desarrollar programas integrales y universales de atención a la mujer embarazada y al niño menor de 1 año, así como la implementación de un programa nacional de vacunación a toda la población infantil, todo lo cual contribuirá decisivamente a la reducción de las causas prevenibles de la epilepsia que aún persisten en sectores poblacionales venezolanos.
REFERENCIAS BIBLIOGRÁFICAS
1. Depositario-Cabacar DF, Zelleke T. Treatment of epilepsy in children with developmental disabilities. Dev Disabil Res Rev. 2010;16(3):239-47
2. Banerjee TK, Hazra A, Biswas A, Ray J, Roy T, Raut DK, et al. Neurological disorders in children and adolescents. Indian Journal of Pediatrics. 2009;76(2):139-46
3. Durá-Travé T, Yoldi-Petri ME, Gallinas-Victoriano F. A descriptive study of childhood epilepsy. Rev Neurol. 2007;44(12):720-4
4. Larsson K, Eeg-Olofsson O. A population based study of epilepsy in children from a Swedish county. Eur J Paediatr Neurol. 2006;10(3):107-13
5. Airaksinen EM, Matilainen R, Mononen T, Mustonen K, Partanen J, Jokela V, et al. A population-based study on epilepsy in mentally retarded children. Epilepsia. 2000;41(9):1214-20
6. Commission on Classification and Terminology of the International League Against Epilepsy. Proposal for revised clinical and electroencephalographic classification of epileptic seizures. Epilepsia. 1981;22(4):489-501
7. Commission on Classification and Terminology of the International League Against Epilepsy. Proposal for revised classification of epilepsies and epileptic syndromes. Epilepsia. 1989;30(4):389-99
8. Camfield C, Camfield P. Preventable and unpreventable causes of childhood-onset epilepsy plus mental retardation. Pediatrics. 2007;120(1):e52-5
9. Tuchman R, Rapin I. Epilepsy in autism. Lancet Neurol. 2002;1(6):352-8
10. Levisohn PM. The autism-epilepsy connection. Epilepsia. 2007;48 Suppl 9:33-5
11. O´Shea TM. Diagnosis, treatment, and prevention of cerebral palsy in near-term/term infants. Clin Obstet Gynecol. 2008;51(4):816-28
12. Commission on Epidemiology and Prognosis, International League Against Epilepsy. Guidelines for epidemiologic studies on epilepsy. Epilepsia. 1993;34(4):592-6
13. Berg AT, Langfitt JT, Testa FM, Levy SR, DiMario F, Westerveld M, et al. Global cognitive function in children with epilepsy: a community-based study. Epilepsia. 2008;49(4):608-14
14. Høie B, Sommerfelt K, Waaler PE, Alsaker FD, Skeidsvoll H, Mykletun A. The combined burden of cognitive, executive function, and psychosocial problems in children with epilepsy: a population-based study. Dev Med Child Neurol. 2008;50(7):530-6
15. Leventer RJ, Guerrini R, Dobyns WB. Malformations of cortical development and epilepsy. Dialogues Clin Neurosci. 2008;10(1):47-62
16. Guerrini R, Marini C. Genetic malformations of cortical development. Exp Brain Res. 2006;173(2):322-33
17. Güngör S, Yalnizo?lu D, Turanli G, Saatçi I, Erdo?an-Bakar E, Topçu M. Malformations of cortical development: clinical spectrum in a series of 101 patients and review of the literature (Part I). Turk J Pediatr. 2007;49(2):120-30
18. Mamo Y, Alemu S, Seid E, Tiley C, Prevett M. The problem of epilepsy and its care in rural Ethiopia. Ethiop Med J. 2008;46(3):267-72
19. Ogunlesi T, Ogundeyi M, Olowu A. Pattern of childhood epilepsies in Sagumu, Nigeria. Indian J Pediatr. 2009;76(4):385-9
20. Prischich F, De Rinaldis M, Bruno F, Egeo G, Santori C, Zappaterreno A, et al. High prevalence of epilepsy in a village in the Littoral Province of Cameroon. Epilepsy Research. 2008;82(2-3):200-10
21. Sampaio LP, Caboclo LO, Kuramoto K, Reche A, Yacubian EMT, Manreza ML. Prevalence of epilepsy in children from a Brazilian area of high deprivation. Pediatric Neurology. 2010;42(2):111-7
Recibido: 22 de marzo de 2010.
Aprobado: 04 de octubre de 2011.
]]>
Nicolás Garófalo Gómez. Especialista de II Grado en Neurología. MSc. en Atención Integral al Niño. Investigador Agregado. Profesor Auxiliar. Instituto de Neurología y Neurocirugía. La Habana. Correo electrónico: nicogaro@infomed.sld.cu
]]>