INTRODUCCIÓN
El adecuado manejo anestésico de la paciente obstétrica que presenta una cardiopatía, ya sea congénita o adquirida, plantea un problema complejo al anestesiólogo, reta sus conocimientos científicos y su experiencia clínica en toda profundidad. La asociación de estas dos entidades produce una serie de cambios en la fisiología materna, ya de por sí alterada en gran medida por la gestación, de tal manera que el tratamiento exitoso de estas pacientes implica un profundo conocimiento de las ciencias básicas: anatomía, fisiología, farmacología, así como de la manera en que el embarazo modifica la enfermedad preexistente, o cómo la enfermedad complica el embarazo.
El objetivo específico del anestesiólogo es el de prevenir el mayor deterioro de la funcionalidad cardíaca durante el período periparto en un corazón que ha estado sometido a una gran carga por los cambios fisiológicos que el embarazo impone. De manera general, esto puede lograrse mediante ansiolisis, analgesia y anestesia, proporcionados y bajo vigilancia estrecha. No se puede olvidar que la primordial labor es asegurar el bienestar del binomio, madre – feto.
De modo que buscar alternativas que contribuyan a perfeccionar el modo de actuación del especialista en anestesiología y reanimación en este sentido, contribuirá a minimizar la morbi-mortalidad de estas pacientes.
El objetivo de esa investigación es: diseñar una guía de práctica clínica para la asistencia a la paciente obstétrica con cardiopatía, como alternativa que contribuya a aunar criterios y perfeccionar el modo de actuación del anestesiólogo ante estas pacientes.
MÉTODOS
Estudio con enfoque cualitativo y alcance descriptivo en el que se identificó el modo de actuación de los especialistas de anestesiología y reanimación, en relación con el manejo anestésico de la paciente obstétrica con cardiopatía, que culminó con la confección de una guía de práctica clínica para la asistencia a la paciente obstétrica con cardiopatía.
El escenario de esta investigación lo constituyó la unidad quirúrgica obstétrica del Hospital General Universitario "Dr. Gustavo Aldereguía Lima" de Cienfuegos en el período comprendido entre el 1ro de junio del 2010 hasta el 31 de agosto del mismo año.
Se realizó una encuesta a la totalidad de los anestesiólogos que se encontraban laborando en el servicio (20), constituyó esta la muestra, de un total de 25 especialistas que integran el Servicio de Anestesiología de este centro asistencial. Fueron excluidos 5 especialistas por no estar laborando durante la realización del estudio ya que se encontraban cumpliendo misión internacionalista.
Se determinaron las acciones médicas que conformaron la guía y se sometió a la valoración de expertos en el tema. En este sentido, se utilizó el criterio de grupos nominales a partir de considerar aquellas personas que cumplieran los siguientes requisitos:
- Ostentar el grado de Doctor en Ciencias, Máster o Especialistas de II Grado en Anestesiología y Reanimación, con categoría docente de asistente, auxiliar, consultante o titular. ]]> Ser especialistas de II Grado en Anestesiología y Reanimación con más de 10 años de experiencia en la especialidad.
Para ello se seleccionaron 10 expertos, de estos 1 es Doctor en Ciencias y profesor Titular, 2 Máster y profesores auxiliares y el resto, Especialistas de II Grado en Anestesiología y Reanimación con más de 10 años de experiencia y con categoría docente de asistente.
Una vez seleccionados los expertos se les envió la propuesta del protocolo para obtener sus recomendaciones y sugerencias las cuales fueron trianguladas metodológicamente.
Se asumieron modelos de investigación cuantitativos y cualitativos como parte de la triangulación metodológica, a la luz del método materialista-dialéctico y se utilizó un sistema de métodos integrados por métodos teóricos, empíricos y procedimientos estadísticos.
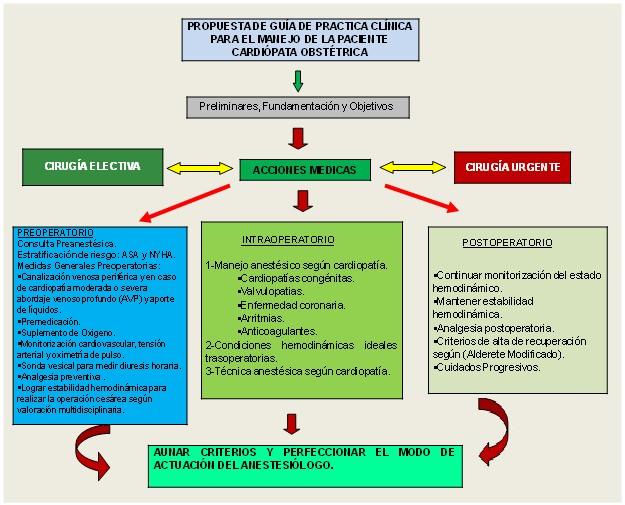
Propuesta de Guía de Práctica Clínica para la asistencia a la paciente obstétrica con cardiopatía. Alternativa en el modo de actuación del anestesiólogo
Si se tiene en cuenta que en el medio se cuenta con protocolos o guías para el manejo anestésico de la paciente obstétrica con cardiopatía, la atención de estas pacientes con un rango máximo de seguridad constituye un reto para el anestesiólogo. Se hace necesario que el anestesiólogo cuente con un instrumento que le permita guiar las acciones médicas a desarrollar en estas pacientes, por lo que se consideró oportuno diseñar una "Guía de Práctica Clínica" en la que se presentan las alternativas médicas a seguir, ante la paciente obstétrica con cardiopatía durante el peri-operatorio. La guía que se propone permitirá unificar criterios en el modo de actuación de los profesionales y además será un instrumento de apoyo a la docencia de los residentes en formación.
A continuación se presenta la estructura de la guía de práctica clínica, la que parte de considerar las acciones médicas a desarrollar en la asistencia a la paciente obstétrica con cardiopatía durante el perioperatorio, todo esto desde la concepción de una atención integral.
Estructura de la Guía de Práctica Clínica
Nombre de la guía: Guía de Practica Clínica (GPC) para la asistencia a la paciente obstétrica con cardiopatía. Alternativa en el modo de actuación del anestesiólogo.
Nivel de aplicación: escenarios quirúrgicos de la paciente obstétrica.
Puesto en marcha por: especialistas y residentes en formación en Anestesiología y Reanimación.
Preliminares de la guía: se parte de concebir protocolo o guía al conjunto de acciones médicas que permiten llevar una situación de salud de un estado actual a un estado deseado, lo que requiere de la integración de recursos humanos, materiales y físicos necesarios para su ejecución en la práctica.
La definición mas utilizada y aceptada de GPC es la propuesta por el Committee to Advise the Public Health Service on Practice Guidelines del Institute of Medicine del gobierno de Estados Unidos: "directrices elaboradas sistemáticamente para asistir a los clínicos y a los pacientes en la toma de decisiones sobre la atención sanitaria adecuada para problemas clínicos específicos".
Las guías de prácticas clínicas, constituyen instrumentos que tienen como función más evidente e incuestionable, facilitar que los médicos apliquen tratamientos homogéneos a pacientes que poseen en común un determinado problema de salud o enfermedad. Como la actuación del médico va dirigida a la solución del problema de un individuo enfermo (actuación que en términos pedagógicos se concreta en la habilidad – tratar -), implica la selección de diferentes opciones terapéuticas entre varias disponibles. Las GPC, son de tipo más normativo, pueden surgir de un consenso formal o informal de elaboración y generalmente, se basan en los conocimientos científicos existentes, al tener en cuenta los recursos del centro en el que se han de aplicar. En este caso dar solución a la asistencia a la paciente obstétrica con cardiopatía, que será sometida a proceder quirúrgico – anestésico, con lo cual es posible reducir la morbimortalidad de estas pacientes.
Fundamentación de la Guía de Práctica Clínica
En la práctica de la anestesiología las pacientes obstétricas cardiópatas, requieren de una evaluación exhaustiva. Además de revisar la historia clínica y todos los estudios relacionados con su cardiopatía y la evaluación general que normalmente realiza el anestesiólogo en una paciente embarazada, en estas pacientes se debe evaluar el ritmo y frecuencia cardíacas, el estado de la pre y poscarga y la contractilidad miocárdica, todos estos parámetros sobre los que se influenciará seguramente con las técnicas de analgesia/anestesia, lo cual requiere de un abordaje multidisciplinario que tenga en cuenta la severidad de la cardiopatía.
La incidencia de cardiopatía y embarazo varía, según diferentes autores, entre 1 y 4 % en población de gestantes. Las lesiones mitrales representan el 90 % de las observaciones con predominio de la estenosis y de la etiología reumática, las afecciones congénitas se reportan en el 6 %, las demás afecciones cardíacas llegan hasta el 4 %. No obstante, contar con una Guía de Practica Clínica para el asistencia a la paciente obstétrica con cardiopatía en la que se pauten las acciones médicas a desarrollar en el medio, constituye una alternativa de valor.
Objetivos de la Guía de Práctica Clínica
Objetivo general:
Diseñar las acciones médicas para la asistencia a la paciente obstétrica con cardiopatía en el sentido de aunar criterios en el modo de actuación del anestesiólogo.
Objetivos específicos:
- Pautar la evaluación de la paciente obstétrica con cardiopatía desde el preoperatorio tanto para la cirugía electiva como de urgencia. ]]> Predecir en la valoración pre-operatoria la severidad según cardiopatía y en este sentido, conformar la estrategia a seguir.
- Mejorar la calidad asistencial de la paciente obstétrica con cardiopatía, así como minimizar la morbimortalidad por complicaciones relacionadas con la cardiopatía y el embarazo.
Evidencia y recomendaciones
La presentación de la evidencia y recomendaciones de la guía corresponde a la información obtenida de la bibliografía y GPC internacionales, las cuales fueron usadas como punto de referencia para la confección de la guía, la evidencia y las recomendaciones expresadas en la bibliografía de las guías seleccionadas, corresponde a la información disponible organizada según criterios relacionados con las características cuantitativas, cualitativas, de diseño y tipo de resultados de los estudios que originaron.
RESULTADOS
GUÍA DE PRACTICA CLÍNICA PARA EL ASISTENCIA A LA PACIENTE OBSTÉTRICA CON CARDIOPATÍA. ALTERNATIVA EN EL MODO DE ACTUACIÓN DEL ANESTESIÓLOGO
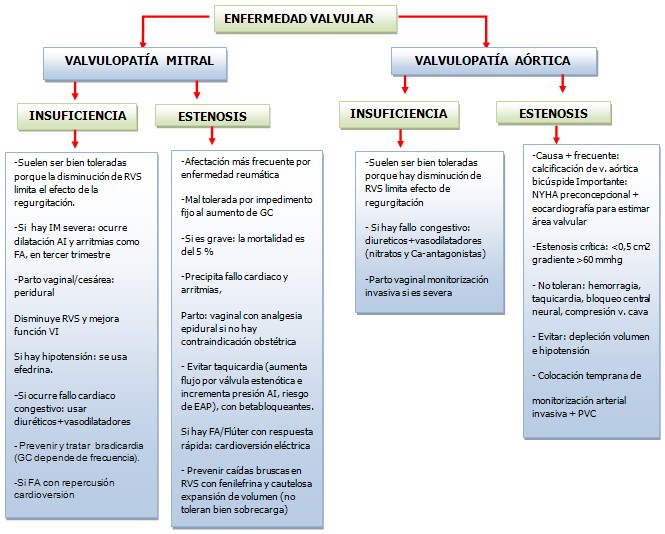
Consulta pre-anestésica: En la semana 32 del embarazo que ha sido seguido por obstetras, cardiólogos y después de haberse decidido ingreso de la paciente de acuerdo al grado de compensación de la cardiopatía.
- Precisar tipo de cardiopatía en la evaluación multidisciplinaria.
- Determinar repercusión funcional (NYHA).
- Revisar tratamiento médico/quirúrgico.
- Consensuar tipo de analgésico/anestesia. ]]> Informar riesgos inherentes.
- Ecocardiograma si no tiene control previo.
- Signos de insuficiencia cardiaca, valorar con cardiología.
Estratificación de riesgo:
La estratificación de riesgo permite precisar el nivel de riesgo según tipo de cardiopatía y relacionarlo con la mortalidad, al igual que la clasificación funcional NYHA y clasificación de la Sociedad Americana de Anestesiología (ASA por sus siglas en inglés), las cuales proponemos utilizar con estos fines en nuestro medio, con vistas a seguir una estrategia anestésica determinada para cada caso.
Cardiopatía conocida: los cambios cardiovasculares en la gestante normal son para la cardiópata un estrés hemodinámico y causa de la mayoría de las complicaciones y la descompensación cardíaca. (16)
Factores de riesgo. Complicaciones cardíacas durante el periparto:
- Antecedentes cardíacos anteriores al embarazo.
- Antecedentes de arritmias.
- Clasificación funcional NYHA > II ó cianosis.
- Obstrucción valvular o del tracto de salida del ventrículo izquierdo. ]]> Disfunción miocárdica: Fracción de eyección ventricular izquierda (FEVI) < 40 % o miocardiopatía restrictiva hipertrófica.
Estratificación de riesgo:
- Riesgo bajo: (mortalidad 0,1 – 1 %)
- Derivación de izquierda – derecha sin hipertensión pulmonar.
- Persistencia del conducto arterioso.
- Estenosis aórtica asintomática con gradiente < 50 mmHg y FE normal > 50 %.
- Insuficiencia aórtica con ventrículo izquierdo normal y NYHA I - II.
- Prolapso valvular mitral con insuficiencia mitral leve/moderada. ]]> Estenosis mitral leve- moderada.
- Estenosis pulmonar leve- moderada.
- Lesiones reparadas.
Riesgo intermedio: (mortalidad 1- 5 %)
- Derivación izquierda – derecha con hipertensión pulmonar leve.
- Coartación de aorta.
- Síndrome de Marfan con raíz normal.
- Estenosis mitral moderada - severa. ]]> Estenosis aórtica leve- moderada.
- Estenosis pulmonar severa.
- Antecedentes de miocardiopatía durante periparto sin secuelas.
Riesgo alto: (mortalidad 5 – 30 %)
- Cardiopatía asociada a hipertensión pulmonar moderada-severa.
- Síndrome de Eisenmeger.
- Cianosis compleja: Fallot, transposición de grandes vasos.
- Síndrome de Marfan con raíz aórtica o valvular patológica. ]]> Estenosis aórtica severa.
- Lesión valvular aórtica o mitral con disfunción de ventrículo izquierdo.
- Antecedentes de miocardiopatía en periparto con disfunción ventricular residual.
- Clase funcional NYHA III/IV.
Clasificación general:
Hay varias clasificaciones para obtener el riesgo cardíaco prequirúrgico. La Sociedad Americana de Anestesiólogos (ASA) tiene una clasificación según el estado físico: clase II, pacientes con cardiopatía asintomática; clase III, angina controlada efectivamente con fármacos; clase IV, pacientes con angina inestable y clase V, pacientes con infarto miocárdico y choque cardiogénico. El valor predictivo de esta clasificación es muy limitado. (18-20)

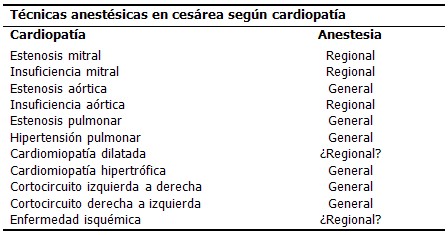
Cardiopatías mejor toleradas: