
FOLLETO
Valoración anestésica del paciente diabético
Anesthetic Assessment of the Diabetic Patient
José Julio Ojeda González , Evangelina Dávila Cabo de Villa
]]> Hospital General Universitario Dr. Gustavo Aldereguía Lima, Cienfuegos, Cienfuegos, Cuba, CP: 55100
CAPÍTULO 1.- ASPECTOS GENERALES CAPITULO 2.- VALORACIÓN CLÍNICA CAPITULO 3.- AGENTES ANESTÉSICOS Y MÉTODOS CAPÍTULO 4.- POSOPERATORIO DEL PACIENTE DIABÉTICO
Definición de diabetes mellitus
Epidemiologia
Clasificación
Fisiología de la insulina
Respuesta metabólica frente al estrés quirúrgico
Consulta preanestésica
Diabetes mellitus insulino dependiente
Diabetes mellitus no insulino dependiente
Regímenes terapéuticos disponibles
Halotano
Óxido nitroso
Barbitúricos
Etomidato
Anestésicos opiáceos
Anestesia epidural y local
Elementos básicos
Monitorización
Dieta
Insulina
Recomendaciones generales
..............................................................................................................
CAPÍTULO 1.-ASPECTOS GENERALES
Definición de diabetes mellitus
Desorden metabólico de múltiples etiologías, caracterizado por hiperglucemia crónica con disturbios en el metabolismo de carbohidratos, grasas y proteínas, que resulta de defectos en la secreción y/o en la acción de la insulina.
Epidemiologia
Existe un notable incremento del paciente diabético, las estadísticas mundiales reportan un 2,1 % de la población mundial; en Cuba, en el año 2003, la tasa de prevalencia de pacientes dispensarizados por diabetes mellitus (DM) fue de 29, 2 por 1 000 habitantes. Mientras que la incidencia entre el año 2000 y el 2004, por 100 000 personas x año, fue de 10-12 casos nuevos para la DM tipo I y de 60 a 150 para la DM tipo II. Se reportaron tasas de prevalencia de 29,2 %. La provincia de Cienfuegos reportó 20, 2 %.
Un considerable por ciento de los enfermos desconoce la enfermedad y resulta prudente chequear la hemoglobina glicosilada, HbA1c or A1C ante una cirugía de envergadura.
Por lo general estos enfermos son propensos a pasar por algún evento quirúrgico a lo largo de su enfermedad. En el hospital Dr. Gustavo Aldereguía Lima, estos representan del 17 al 20 %, de los pacientes que son intervenidos quirúrgicamente.
Algunos autores plantean que la mortalidad por causa coronaria de los pacientes con DM tipo I es entre 3 y 10 veces superior a la de la población normal y entre 2 y 4 veces en aquellos con DM tipo II, en los pacientes que han sido intervenidos quirúrgicamente. Los pacientes diabéticos son considerados como un grupo de alto riesgo en relación con eventos quirúrgicos. La frecuencia de mortalidad en el diabético sometido a cirugía mayor, según estudios realizados, oscila entre 4,0 y 20,3 %.
Clasificación
Actualmente existen dos clasificaciones principales. La primera, correspondiente a la OMS, sólo reconoce tres tipos de diabetes (tipo I, tipo II y gestacional) y la segunda, propuesta por la Asociación Americana de Diabetes (ADA) en 1997, en la que según su comité de expertos, los diferentes tipos de DM se clasifican en 4 grupos.

La fórmula para la conversión de glucosa en la sangre de mmol/L a mg/dL:
Fisiología de la insulina
Se reitera que la insulina estimula la utilización de glucosa, aumenta la captación de aminoácidos por los tejidos y la síntesis proteínica y disminuye la oxidación de aminoácidos y proteólisis.
Los adultos normales secretan un estimado de 50 U de insulina por día de las células β de los islotes de Lagerhans en el páncreas. El índice de secreción de insulina depende de la concentración plasmática de glucosa.
La insulina tiene múltiples efectos metabólicos que incluyen: aumento de la penetración de glucosa y potasio a las células adiposas y musculares, aumento de la síntesis de glucógeno, proteínas y ácidos grasos, disminución de glucogenólisis, gluconeogénesis, citogénesis y catabolismo proteínico. En general la insulina es un hormona anabólica de gran importancia, mientras que su carencia se relaciona con catabolismo y un equilibrio negativo de nitrógeno.

El incremento en los niveles de glucosa sanguínea es directamente proporcional al trauma quirúrgico e inversamente proporcional a la capacidad funcional de la célula beta. La supresión de la secreción de insulina es una respuesta temprana al estímulo quirúrgico. La utilización de la glucosa está disminuida en el transoperatorio y en el posoperatorio, aún cuando los niveles de insulina han regresado a lo normal, lo que sugiere la presencia de resistencia a la insulina. En conclusión, la hiperglucemia de la cirugía es el resultado de un aumento en la producción de glucosa en relación con su tasa de utilización.
Metabolismo de las grasas
La lipolisis aumenta por estímulos beta adrenérgicos a la lipogénesis por insulina. Algunos estudios han mostrado que la analgesia epidural en cirugía pélvica se asocia con una disminución en las concentraciones de ácidos grasos libres y glicerol debido al bloqueo simpático eferente. La administración de heparina durante la cirugía causa aumento inmediato y de gran magnitud en la concentración de ácidos grasos libres en el plasma, ello ocurre por estimulación de lipasa lipoproteínica. Estas alteraciones metabólicas causadas por un exceso de hormonas contrarreguladoras generalmente no son nocivas en el sujeto no diabético, pero pueden originar en el diabético, cambios metabólicos importantes.
El diagnóstico se basa en glucosa plasmática en ayunas (> 140 mg/dL) o glucosa sanguínea (< 126 mg/dL) elevadas.
La cetoacidosis diabética se relaciona con la diabetes mellitus tipo I, pero hay pacientes que se presentan con cetoacidocisis diabética aunque su fenotipo corresponda al tipo II, pueden volverse tipo I.
Las complicaciones de la diabetes mellitus a largo plazo incluyen: hipertensión, coronariopatía, infarto del miocardico, insuficiencia cardiaca congestiva, disfunción diastólica, enfermedad vascular periférica y cerebral, neuropatía periférica y autónoma e insuficiencia renal. Hay tres complicaciones agudas que ponen en peligro la vida: cetoacidocis diabética, coma hiperosmolar no cetócico e hipoglucemia.
La disminución de la actividad de la insulina permite el catabolismo de los ácidos grasos libres a cuerpos cetónicos (acetoacetato y β hidroxibutirato), algunos de los cuales son ácidos débiles. La acumulación de estos ácidos orgánicos produce una acidosis metabólica por diferencia de aniones (cetoacidosis diabética), la cual se distingue con facilidad de la acidosis láctica, que se caracteriza por la presencia de concentraciones elevadas de lactato en el plasma (> 6 mmol/L) y la ausencia de cetona en orina y plasma. La cetoacidocis alcohólica puede diferenciarse por el antecedente de consumo intenso y reciente de alcohol.
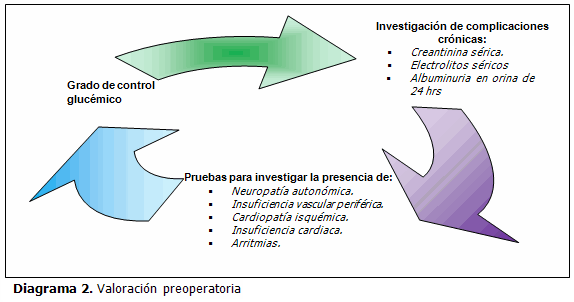
Los diabéticos con neuropatía autonómica tienen "labilidad" cardiovascular durante un evento anestésico, por lo que es necesario investigar la presencia de neuropatía autonómica en el diabético que va a ser sometido a un evento quirúrgico. Una historia de hipotensión ortostática o impotencia puede alterarse en este aspecto. Algunos datos que pueden apoyar la presencia de neuropatía autonómica cardiaca son la pérdida de la variación de la frecuencia cardiaca durante la respiración profunda y el alargamiento del intervalo QT. La edad y el tiempo de evolución de la diabetes correlacionan de manera directa con la presencia de complicaciones crónicas micro y macrovasculares. En el diagrama 1 se presentan los signos clínicos de neuropatía autonómica diabética.

CAPÍTULO 2.- VALORACIÓN CLÍNICA
Consulta preanestésica
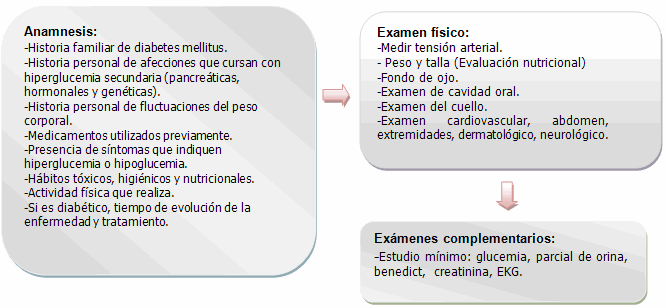
Para una correcta evaluación preanestésica de los pacientes diabéticos se deben seguir las siguientes instrucciones, empleando el método clínico:

Tener presente:

En el diabético no insulino dependiente que no utilice hipoglucemiantes orales de efecto prolongado (como la cloropropamida), la droga debe suspenderse 2 o 3 días antes de la cirugía para evitar el riesgo de higoglucemia. Si el enfermo utiliza insulina ultralenta se debe cambiar a una insulina de acción intermedia tres días antes de la cirugía para minimizar la posibilidad de hipoglucemia. Cuando el sujeto diabético se encuentra en un régimen de dosis múltiples de insulina rápida con una dosis de insulina intermedia, esta forma de tratamiento puede continuarse sin omitir la dosis nocturna de insulina intermedia, para evitar hiperglucemia en el transcurso de la noche.
Siempre que sea posible, la cirugía debe llevarse a cabo por las mañanas. No es deseable un periodo de ayuno prolongado, que se sumaría al estado de estrés inducido por el evento quirúrgico.
La meta en el control glucémico debe ser el obtener niveles lo más cercanos posible a la glucemia. Los efectos adversos de la hiperglucemia incluyen alteración en la cicatrización de la herida y en la función fagocitaria. Deben evitarse la diuresis osmótica, depleción intravascular, alteraciones electrolíticas y acidosis. Los niveles de glucosa plasmática aceptables oscilan entre 140 y 180 mg/dL.
Diabetes mellitus insulino dependiente
No hay método absoluto que en forma exacta indique la dosis de insulina que un enfermo diabético requiere durante un evento quirúrgico. Es importante el juicio clínico para realizar los ajustes que requiere cada protocolo. La meta debe ser minimizar los riesgos de morbilidad y mortalidad en el enfermo diabético. Se debe evitar hipo e hiperglucemia, lipolisis, cetogénesis, catabolismo proteínico, y alteraciones hidroelectrolíticas y se trata de conseguir mediante el aporte adecuado de insulina, líquidos, electrolitos y glucosa. La administración de glucosa debe proporcionar una cantidad suficiente de calorías para prevenir cetosis y ahorrar proteínas durante el perioperatorio.
Todos los pacientes con diabetes mellitus tipo I y muchos con diabetes mellitus tipo II requieren de insulina en el intraoperatorio para mantener su control glucémico. Los pacientes con diabetes mellitus tipo II que sólo se controlan con la dieta o pequeñas cantidades de agentes orales y que tienen buen control (niveles de glucemia en sangre en ayunas de 140 mg/d (7,78 mmol/L) antes de la operación no necesitan insulina si la operación es corta. En varias situaciones, incluyendo el pobre control metabólico "crónico" o procedimientos quirúrgicos complicados, los pacientes con diabates mellitus tipo II se benefician con la utilización de insulina para mantener el control glucémico.
]]> El mejor método de suministrar insulina durante la operación es debatible, algunos datos demuestran la superioridad de un método sobre otro. Cualquier método a utilizar debe:1. Mantener un buen control para evitar hiperglucemia e hipoglucemia.
2. Prevenir otros disturbios metabólicos.
3. Aplicable a una variedad de situaciones como sala de operaciones, de recuperación, salas abiertas, entre otras.
La monitorización es fundamental para detectar cualquier alteración en el control metabólico y corregirlo antes que se vuelva severa.
El uso de la insulina subcutánea ha sido por mucho tiempo un método ampliamente utilizado en pacientes hospitalizados. Varias autoridades han promovido el uso de la infusión de insulina endovenosa como más efectivo en el manejo del pre-operatorio del diabético. El éxito de la infusión de insulina radica en su simplicidad y la mayor absorción comparada con la inyección subcutánea. El objetivo de esta infusión es mantener los niveles de glucemia dentro de un rango (120 a 180 mg/dl) durante el periodo preoperatorio. En un paciente con diabetes mellitus tipo I, la infusión de insulina se inicia en un porcentaje de 0,5-1 unidades/kg/hora. En un paciente con pobre control o en uno con diabtes mellitus tipo 2, la dosis de comienzo es usualmente alta, sobre 2-3 unidades/kg/hora o más. El porcentaje de la infusión es ajustado de acuerdo a un algoritmo en relación con los resultados del monitoreo de la glucemia.
1. Mezcla de 100 unidades de insulina de acción rápida en 100 ml de suero salino al 0,9 % que da una proporción de 1 unidad por mililitro.
2. Comienza la infusión de insulina de 0,5-1 unidades/hora (0,5-1 ml/h); *la proporción de la infusión de glucosa debe ser incrementada si persiste tendencia a la hipoglucemia.
3. Se inicia una infusión separada de dextrosa al 5 % a un ritmo de 100-125 ml/h.
4. Monitorización horaria de la glucosa en sangre cada 2 horas; cuando esté estable se ajusta la infusión de insulina de acuerdo al algoritmo mostrado para el manejo de la hiperglucemia en pacientes quirúrgicos. (Cuadro 2).
Existen diferentes esquemas de aplicación de insulina en el perioperatorio. El método tradicional de aplicar el 50 % de la dosis de insulina lenta la mañana del día de la intervención quirúrgica y combinarlo con una infusión endovenosa de solución glucosada al 5 % a 100 mL/ hora tiene la desventaja de que la absorción de la insulina no es predecible ya que los cambios hemodinámicos durante la cirugía alteran el flujo sanguíneo cutáneo.
El régimen de insulina en infusión continua combinado con monitoreo frecuente de glucosa ha ido ganando aceptación. Los protocolos de infusión de insulina toman en cuenta que en el estado postabsortivo se producen 5 a 10 gr de glucosa por hora.
La infusión de glucosa, insulina y potasio propuesta por Alberti (Cuadro 3), tiene la desventaja de usar una concentración fija de insulina, de tal manera que cada vez que es necesario incrementar la dosis se debe cambiar todo el sistema de infusión. Este problema fue resuelto por Watts, que describió el sistema de infusión de insulina por separado (Cuadro 4), el cual requiere bomba de infusión. Se recomienda el monitoreo de glucosa durante la infusión de cada hora, incluyendo el transoperatorio. Como guía general, los enfermos que reciben infusión de insulina, con glucosa a 10 gr/hr requieren de control glucémico; puede ser fácilmente deteriorado en pacientes antes controlados que se encuentran en medio de una intervención, causado por la respuesta metabólica al estrés. La obesidad, la sepsis, la administración de esteroides, el pobre control metabólico preoperatorio y la historia reciente de cetoacidosis diabética también incrementan los requerimientos preoperatorios de insulina (Cuadro 5).


En pacientes diabéticos que requieran de restricción se sugiere que la solución de dextrosa al 5 % se sustituya con solución glucosada al 50 %, la cual se administrará por un catéter central y se mantendrá constante (2 mg/kg/min y en un sujeto de 70 kg) y la infusión de insulina se ajustará de acuerdo con la medición horaria de glucosa capilar. Es importante el juicio clínico para llevar a cabo los ajustes necesarios. El esquema de infusión de insulina por separado puede dar mayor flexibilidad al manejo.
Otro sistema de aporte de insulina es el de bolos. Existe controversia sobre el uso de bolos IV de insulina debido a que esta forma de terapia no es fisiológica, ya que la vida media biológica de la insulina es menor de 20 min. Si los bolos de insulina se administran cada hora, en los 40 min que transcurriesen antes del siguiente bolo, las concentraciones bajas de insulina permitirían lipolisis y cetogénesis durante esos lapsos; en la práctica esto no parece tener repercusión clínica.
Varios protocolos también incluyen un algoritmo para el ajuste de la infusión de glucosa. El rango de la glucemia puede ser ajustado en situaciones particulares, si es necesario. En general, los niveles de glucosa en sangre por encima de 200 mg/dl (11,1 mmol/L) o por debajo de 100 mg/dl (5,56 mmol/L) se deben evitar para disminuir los riesgos asociados con la hipoglucemia o la hiperglucemia.
Cirugía ambulatoria
En el diabético insulino dependiente que va a ser intervenido quirúrgicamente en forma ambulatoria el manejo durante la cirugía dependerá de varios factores:
Una complicación frecuente en los pacientes es la presencia de náuseas y vómito en el posoperatorio, en parte secundario a la gastroparesia. Se recomienda el uso de metoclopramida, la cual aumenta la motilidad gástrica y puede ser antiemético efectivo; otras drogas útiles incluyen butirofenonas y antihistamínicos. En general, durante la cirugía ambulatoria se recomienda el uso de insulina subcutánea en el diabético insulino dependiente.
Diabetes mellitus no insulino dependiente
Cirugía electiva
La gran mayoría de diabéticos que son intervenidos quirúrgicamente tienen diabetes mellitus no insulino dependiente (DMNID); algunos diabéticos se controlan con insulina, se recomienda el manejo perioperatorio en forma similar a lo sugerido en los DMNID. Se ha recomendado el uso de insulina en pacientes con DMNID tratados con dieta o hipoglucemiantes orales cuando la glucemia sea mayor de 180 mg/dL y se prevea que la duración de la cirugía será mayor de 2 horas.
Cirugía ambulatoria
El diabético no insulinodependiente tratado con dieta y que tiene buen control no requiere tratamiento especial antes o después de la cirugía. Si utiliza hipoglucemiantes orales y la glucemia de ayunas es menor de 140 mg/dL, el medicamento puede ser administrado por la mañana y se recomendará infundir glucosa a 10 gr/h durante el evento quirúrgico y determinar la glucemia capilar cada hora. Si el paciente diabético tiene glucemia en ayunas mayor o igual a 200 mg/dL, se recomienda utilizar insulina por las siguientes razones:
1- Una glucemia mayor de 200 mg/dL tiende a empeorar la deficiencia importante en la secreción de la insulina.
2- El umbral renal de glucosa es aproximadamente de 180 mg/dL en los individuos con función renal normal si los niveles de glucemia exceden esta cifra ocurre diuresis osmótica y pérdida de agua y electrolitos.
3- Si la glucemia es mayor de 200 mg/dL existe alteración en los procesos de cicatrización y función fagocitaria de los leucocitos.
El utilizar insulina subcutánea o infusión IV en estos pacientes parece no condicionar diferencias en relación con obtener un buen control metabólico. El uso de insulina de acción rápida (4 a 6 U por vía subcutánea cada 4 hrs), es razonable para un paciente quirúrgico que no ha sido tratado previamente con insulina.
REGÍMENES TERAPÉUTICOS
]]> Existen varios protocolos instaurados en el manejo intraoperatorio del paciente diabético de los cuales hemos abordado particularidades, aunque los siguientes son los más aceptados:
El régimen clásico consiste en lo siguiente:
El régimen estricto tipo I incluye las siguientes indicaciones:
La escala móvil implica el siguiente esquema terapéutico:
CAPITULO 3.- AGENTES ANESTÉSICOS Y MÉTODOS
]]> El agente anestésico se elige de acuerdo con el tipo de cirugía, la duración del evento anestésico y las condiciones del paciente.Halotano
El halotano se utiliza principalmente en el mantenimiento de la anestesia durante la cirugía. Tiene una tasa baja de efectos tóxicos, pero su margen de seguridad no es amplio, ya que puede producir depresión circulatoria con hipotensión profunda, que es dosis dependiente. Con el uso de halotano, la anestesia no se asocia a aumento de la actividad simpático adrenal ni de la concentración plasmática de catecolaminas. El halotano reduce el gasto cardiaco y la contractilidad miocárdica; este efecto al parecer es dependiente de la disminución de la concentración de calcio intracelular. El ritmo cardiaco se retarda y el flujo sanguíneo puede verse alterado. La respiración se vuelve superficial con un volumen minuto ¬reducido y un incremento en la PaCO2. El halotano aumenta el flujo sanguíneo cerebral y la presión del LCR, causa reducción del flujo sanguíneo renal (efecto dosis dependiente), y disminución de la tasa de filtración glomerular.
Óxido nitroso
En combinación con otras drogas se ha utilizado ampliamente en anestesia general. Cuando es administrado en combinación con halotano, la concentración de norepinefrina vascular total y el gasto cardiaco así mismo aumenta el flujo sanguíneo cerebral y disminuye el flujo esplácnico y renal. Los efectos del óxido nitroso sobre el manejo ventilatorio son en general pequeños, pero cuando se administra con otros agentes anestésicos es indudable que ocurre depresión respiratoria. El óxido nitroso no tiene mayores efectos en relajación del músculo esquelético.
En fechas recientes, nuestro grupo de investigación en el Instituto Nacional de la Nutrición, ha descrito un efecto hasta la fecha no conocido del óxido nitroso en pacientes sometidos a laparoscopia; específicamente esto se refiere al bloqueo de la elevación de vasopresina. La implicación que esto podría tener en el paciente diabético se refiere al área renal, pero investigaciones por venir determinaran el potencial efecto de este hallazgo.
Barbitúricos
Se describe al tiopental sódico que es el más utilizado. Los barbitúricos de acción ultracorta tienen un importante papel en la anestesiología. La anestesia general se inicia a menudo por una inyección de tiopental para inducir sueño antes de la administración de los agentes que son necesarios para la anestesia; el tiopental deprime reversiblemente la excitabilidad de los tejidos, en especial del SNC.
Después de la administración del tiopental la tensión arterial disminuye sólo transitoriamente, regresando posteriormente a la normalidad. El gasto cardiaco disminuye ligeramente, pero las resistencias periféricas totales no se afectan. El flujo sanguíneo a piel y cerebro disminuye pero en los órganos restantes no se altera. El tiopental causa una disminución en la presión del LCR. El sistema barorreceptor no se ve afectado, pero la actividad simpática disminuye. El tiopental causa una relajación transitoria del músculo esquelético que ocurre sólo al inicio de la anestesia.
Etomidato
]]> Es un potente hipnótico. La ventaja de utilizarlo como anestésico es proporcionar mayor estabilidad hemodinámica al utilizarse en enfermos con enfermedad vascular. Se ha demostrado en un modelo animal que el etomidato inhibe la esteroidogénesis al bloquear una enzima que rompe la cadena lateral del colesterol y la 11 betahidroxilasa (que convierte al 11 desoxicortisol en cortisol). El suprimir el cortisol parecería la meta de la anestesia "libre de estrés", pero pone en riesgo de crisis suprarrenal.Anestésicos opiáceos
Son ampliamente usados para alivio del dolor durante la anestesia general. Proveen analgesia de inicio rápido y duración apropiada. La morfina, la meperidina, el fentanyl, el sufentanil, el alfentanil y otros analgésicos son empleados frecuentemente como suplementos durante la anestesia con agentes intravenosos. La depresión respiratoria, leves incrementos de la tensión arterial, retardo leve al despertar y una importante incidencia de náuseas en el posoperatorio son comunes en el uso de este tipo de medicamentos.
El fentanyl tiene efecto parasimpaticomimético que explica la bradicardia; la depresión respiratoria es marcada y se requiere ventilación asistida o controlada cuando se usan estos medicamentos. La naloxona revierte estos efectos.
Anestesia epidural y local
La anestesia epidural no tiene efectos importantes en las hormonas contrarreguladoras y en consecuencia en la glucemia. Se puede usar este tipo de anestesia en el diabético con cierta seguridad, sin embargo, en pacientes con neuropatía autonómica puede ocasionar hipotensión severa.
La anestesia local tiene poca o ninguna repercusión sobre la glucemia. Se debe considerar el uso aislado de un anestésico tópico sin asociarlo con fármacos que eleven su duración a través de vasoconstricción local, sobre todo en diabéticos con complicaciones microvasculares.
CAPÍTULO 4.- POSOPERATORIO DEL PACIENTE DIABÉTICO
Elementos básicos
No existe una norma específica para el cuidado del paciente diabético, sin embargo, se deben considerar algunos puntos:
Es erróneo concluir que un paciente al que no se le administra glucosa no requiere insulina, ya que con su glucosa exógena y especialmente sin insulina la gluconeogénesis y la lipolisis pueden activarse, lo que causa hiperglucemia y cetosis. Deben administrarse cantidades suficientes de glucosa e insulina para mantener la normoglucemia. Se debe evitar el uso rutinario de sonda de Foley y cateterización pues ello aumenta la frecuencia de procesos infecciosos.
El uso profiláctico de heparina en el posoperatorio debe ser considerado en pacientes sometidos a cirugía mayor y que permanezcan inmovilizados por periodos prolongados.
Monitorización
En las primeras 6 8 hrs del posoperatorio se debe realizar determinación de glucemia capilar cada hora o cada 2 horas. No es útil la vigilancia con glucosurias por la frecuente presencia de nefropatía en diversos grados en el diabético de mediana o larga evolución. Debe vigilarse la presencia de cetonas en orina, especialmente en el diabético insulino dependiente, además de las cifras de electrolitos y la necesidad de aporte adecuado de potasio.
En el diabético insulinodependiente y de edad avanzada se sugiere la realización de un ECG en las primeras horas de posoperatorio por la eventual posibilidad de cardiopatía isquémica silente.
Dieta
Se deben cubrir los requerimientos mínimos calóricos en el paciente diabético a fin de disminuir lipolisis y cetosis. En cuanto sea posible se iniciará la alimentación oral y se indicará el esquema habitual de tratamiento en el paciente. El apoyo con alimentación parenteral requiere de ajuste en el tratamiento con insulina de acción intermedia y rápida, de acuerdo con el aporte calórico planeado.
Aunque el uso de alimentación parenteral implica la administración de insulina rápida intravenosa, puede hacerse necesaria la suplementación de insulina de acción intermedia, generalmente dos aplicaciones al día, o rápida por vía subcutánea.
]]> InsulinaOtro esquema que sugiere Steinke es dividir en tercios la dosis habitual de insulina intermedia y de acción rápida si se trata con un esquema combinando en el paciente insulinodependiente: un tercio en la mañana de la cirugía y otro tercio en el cuarto de recuperación en el posoperatorio. Byyny sugirió el uso de la mitad de la dosis habitual de insulina intermedia la mañana de la cirugía y la otra mitad en la sala de recuperación; el mismo autor sugiere usar el primer día de posoperatorio la mitad de la dosis habitual de insulina intermedia, a menos que hubiese hiperglucemia marcada, cetosis o hipoglucemia marcada, condiciones que harán modificar la dosis en pacientes con diabetes lábil.
Este mismo autor sugiere indicar 1/4 3/4 de la dosis de insulina regular y 75 a 100 % de la dosis de insulina intermedia, en ambos casos se agrega insulina regular cada 6 hrs, cuya dosis depende de la respuesta a la dosis inicial. En ocasiones se puede necesitar una segunda dosis de insulina intermedia 12 hrs. después de la primera aplicación.
Este autor sugiere que un aumento en los requerimientos de insulina entre el segundo y quinto días del posoperatorio sugiere buscar estados de resistencia a la insulina como infecciones; otras condiciones que aumenten los requerimientos de insulina son enfermedad hepática, obesidad, tratamiento con esteroides y cirugía cardiovascular.
Otra opción es continuar la infusión de glucosa e insulina propuesta por Alberti, hasta reiniciar la alimentación. Reynolds, sugirió la administración en el posoperatorio de 2/3 de la dosis previa de insulina de acción intermedia en la mañana agregándose insulina rápida de acuerdo con los requerimientos necesarios.
Otro autor sugirió administrar soluciones glucosadas al 5 % en solución salina al 0,45 % a una tasa de infusión de 100 mL/hr con 20 mEq como KCl/litro (lo cual equivale a 5 gr de glucosa/hora); otra solución debe contener 50 U de insulina en 500 mL de solución salina normal y se debe administrar a 1,5 U/hr. Al inicio se realizan glucemias capilares cada 2 hr. y la velocidad de administración de insulina se ajusta de acuerdo con el siguiente esquema (Cuadro 5):

CONSIDERACIONES FINALES
La diabetes mellitus afecta la mayoría de los órganos y sistemas del organismo; se encuentra entre las enfermedades crónicas más frecuentes en pacientes que por diversos motivos reciben anestesia con fines quirúrgicos o procederes diagnósticos.
La preparación de estos enfermos ante un proceder anestésico incluye: mejor control de la glucemia y del grado de afectación de esta enfermedad en diferentes órganos de la economía, el uso de los hipoglucemiantes y la monitorización del estado clínico, los cuales favorecerán los resultados.
La prevención del ayuno prolongado, la estabilidad hemodinámica, reposición hidrolectrolítica adecuada y la atención de focos sépticos mejorarán los pronósticos.
REFERENCIAS BIBLIOGRÁFICAS
1. Centers for Disease Control and Prevention. National diabetes fact sheet: general information and national estimates on diabetes in the United States, 2007. Atlanta, GA: US Department of Health and Human Services, Centers for Disease Control and Prevention; 2008
2. Alberti KG, Zimmet P, Shaw J. The metabolic syndrome-a new worldwide definition. Lancet. 2005;366(9491):1059-62
3. Axelrod DA, Upchurch GR, DeMonner S, Stanely JC, Khuri S, Daley J, et al. Perioperative cardiovascular risk stratification of patients with diabetes who undergo elective major vascular surgery. J Vasc Surg. 2002;35(5):894-901
4. Tuttnauer A, Levin PD. Diabetes mellitus and anesthesia. Anesthesiology Clin. 2006;24(3):579-97
5. Jiménez Morales EE, Sánchez García R. Diabetes mellitus y el anestesiólogo, cuidados perioperatorios. Revista de investigación Médica Sur. 2008;15(1):15-9
6. Furnary AP, Zerr KJ, Grunkemeier GL, Starr A. Continuous intravenous insulin infusion reduces the incidence of deep sternal wound infection in diabetic patients after cardiac surgical procedures. Ann Thorac Surg. 1999;67(2):360-2
7. Santos E, Gómez Peralta F, Salvador J. Diabetes y cirugía II: Principios generales de tratamiento. REV MED UNIV NAVARRA. 2002;46(1):24-37
8. Marks JB, Skyler JS. Acute complications of diabetes: diabetic ketoacidosis hyerosmolar hyperglycaemic nonketotic coma. En: Hurst JW, editores. Medicine for the practicing physician. 4th. ed. Stamford: Appleton & Lange; 2003: p. 640-5
9. Kitabchi AE, Burghen GA. Treatment of acidosis in diabetic children and adults. En: Brodoff BN, Bleicher SH, editores. Diabetes mellitus and obesity. Baltimore, MD: Williams & Wilkins; 2000: p. 245-60
10. MacKenzie CR, Charlson ME. Assesment of perioperative risk in the patient with diabetes mellitus. Surg Gynecol Obstet. 1988;167(4):293-9
11. Hrisch IB, McGill JB. Role of Insulin in Management of Surgical Patient with Diabetes Mellitus. Diabetes Care. 1990;13(9):980-91
12. Studer W, Fahrner K. Preoperative evaluation of the patient with endocrine disease. Ther Umsch. 2009;66(7):553-6
13. Treiman GS, Treiman RL, Foran RF, Cossman DV, Cohen JL, Levin PM, et al. The influence of diabetes mellitus on the risk of abdominal aortic surgery. Am Surg. 1994;60(6):436-40
14. Gavin LA. Perioperative management of the diabetic patient. Endoc Metab Clin North Am. 1992;21:457-65
15. Hirsch IB, McGill JB, Cryer PE, White PF. Perioperative management of surgical patients with diabetes mellitus. Anesthesiology. 1991;74(2):346-59
16. Alberti KG, Gill GV, Elliot MJ. Insulin delivery during surgery in the diabetic patient. Diabetes Care. 1982;5 Suppl 1:65-77
17. Pacheco CA, Raskin P. Surgery and Anesthesia. Therapy for diabetes Mellitus and related disorders. ADA. 1992;147:55
18. Dagogo S, Alberti J, Steinkes MD. Management of diabetes mellitus in surgical patients. Diabetes Spectrums. 2002;15(1):44-6
19. Watts N, Gebhart S, Clark R, Phillips L. Postoperative management of diabetes mellitus: steady-state glucose control with bedside algorithm for insulin adjustment. Diabetes Care. 1987;10(6):722-8
20. Raucoules-Aime M, Roussel LJ, Rossi D, Gastaud P, Dolisi C, Grimaud D. Effects of severity of surgery on metabolic control and insulin requirements in insulin dependent diabetic patients. Br J Anaesth. 1995;74(2):231-3
21. Kolawole BA. Perioperative management of the diabetic patient. Niger J Med. 2004;3(3):227-34
22. Brandt M, Harder K, Walluscheck KP, Fraund S, Boning A, Cremer J. Coronary artery bypass surgery in diabetic patients. J Card Surg. 2004;19(1):36-40
23. Pacheco Mejías A, García Rodríguez ME, Montenegro Pacheco A. Manejo del paciente diabético en cirugía. Arch Cir Gen Dig [revista en Internet]. 2006 [citado 12 May 2011];13:[aprox. 9p]. Disponible en: http://www.cirugest.com/revista/2006/13/2006-09-18.htm
24. Babineau TJ, Bothe A. General surgery considerations in the diabetic patients. Infect Dis Clin North Am. 1995;9(1):183-93
25. Palacios A, Martínez A, Costela JR, Carlos R. Infección postoperatoria y anestesia: análisis de diversos factores de riesgo. Rev Esp Anestesiol Reanim. 1995;42(3):87-90
26. Aucott JN, Cooper GS, Bloom AD, Aron DC. Management of gallstones in diabetic patients. Arch Intern Med. 1993;153(9):1053-8
27. Codner ED. ¿Cómo se maneja el paciente diabético quirúrgico?. Rev Chil Pediatr. 2002;73(5):504-5
Recibido: 21 de junio de 2012.
Aprobado: 21 de junio de 2012.
José Julio Ojeda González. Especialista de I Grado en Medicina General Integral. Especialsita de II Grado en Anestesiología y Reanimación. MSc. en Urgencias Médicas. MSc. en Educación. Profesor Auxiliar. Hospital General Universitario "Dr. Gustavo Aldereguía Lima". Cienfuegos. Correo electrónico: jose.ojeda@jagua.cfg.sld.cu
]]>