
ARTÍCULO ESPECIAL
Uso adecuado de las soluciones electrolíticas intravenosas en la deshidratación por diarreas en pediatría. Actualización
Appropriate Use of Intravenous Electrolyte Solutions in Cases of Dehydration Caused by Diarrhea in Pediatric Age Patients. An Update
Ariel Efrén Uriarte Méndez , Jesús Vila Díaz , Kendrie Villavicencio Cardoso , Andrés Prieto Apesteguía , Jorge Luis Capote , Dunia Chávez Amaro
]]> Hospital Pediátrico Universitario Paquito González Cueto, Cienfuegos, Cienfuegos, Cuba, CP: 55100
RESUMEN
La deshidratación por diarreas en el paciente pediátrico, es una de las primeras causas de ingreso en las unidades de cuidados intensivos. A pesar de ello, no existen textos cubanos que aborden con claridad y sentido práctico algunos pasos fundamentales del tratamiento. Se hace una revisión de todos los aspectos a tener en cuenta en el tratamiento de la deshidratación, con un enfoque sencillo, resumido, didáctico y en concordancia con los conceptos actuales. Se advierte sobre la frecuente utilización de soluciones hipotónicas en nuestro medio y del riesgo que esto implica, y en este sentido se hacen sugerencias.
Palabras clave: soluciones, nutrición parenteral, electrolitos, fluidoterapia, deshidratación, diarrea infantil.
ABSTRACT
Dehydration caused from diarrhea in pediatric patients is one of the leading causes of admission to intensive care units. Nevertheless, no Cuban bibliography addresses with clarity and practical sense some of the main steps to be followed for treatment. A review of all aspects to be considered in the treatment for dehydration, with a simple approach, summarized, didactical and consistent with current concepts is performed. We warn on the frequent use of hypotonic solutions in our settings and the risk this implies. In this sense, we make suggestions.
Key words: solutions, parenteral nutrition, electrolytes, fluid therapy, dehydratacion, diarrhea, infantile.
INTRODUCCIÓN La enfermedad diarreica aguda es un problema de salud a nivel mundial. Cada año mueren en el mundo alrededor de 5 a 10 millones de niños por esta causa, fundamentalmente por deshidratación, superando a las enfermedades respiratorias agudas. (1) En Cuba, la mortalidad por diarrea es baja, similar a la de países desarrollados, sin embargo, la deshidratación severa que la acompaña muchas veces, sigue estando entre las primeras causas de ingreso en las unidades de cuidados intensivos pediátricos. A pesar de que la deshidratación aguda por diarreas es un problema frecuente en nuestro país, no existe uniformidad en su abordaje por los diferentes profesionales. Es común observar variantes individuales en cuanto a volumen de fluidos y solución a utilizar. Tampoco existe uniformidad en varios aspectos entre las diferentes publicaciones cubanas que deben usarse como referencia. (2,3) Casi todas coinciden en tratar la enfermedad diarreica aguda de acuerdo a los denominados planes A, B y C propuestos por la organización Mundial de la Salud (OMS) y la Organización Panamericana de la Salud (OPS) (4-5) para la conducta ante el niño bien hidratado, el niño deshidratado levemente y el deshidratado gravemente, respectivamente; pero existen grandes diferencias en cuanto al manejo posterior del paciente que se ha rehidratado por vía intravenosa en las primeras horas. A veces se mencionan de forma general los pasos a seguir, pero no se ilustra de una forma práctica ni se aclara la cantidad y el tipo de solución para terminar la reposición lenta de agua y electrólitos. Muchas publicaciones hablan de pasar de una terapia intravenosa a un seguimiento oral con sales de rehidratación oral (SRO) cuando el niño esté mejor, pero no exponen las opciones para aquel que sigue grave, con deposiciones frecuentes y acidosis metabólica, y que debe permanecer en la UCI. Otras veces se propone el cálculo del déficit de sodio y potasio según fórmulas, pero es sabido que en la práctica esto es engorroso y los resultados no son exactos. Por otra parte, es clásico ver en nuestros textos y demás publicaciones nacionales e internacionales la sugerencia de usar una hidratación de mantenimiento con dextrosa al 5 %, a la que se añaden las necesidades diarias de electrólitos calculados según el peso en Kg o los metros cuadrados de superficie corporal, pero no se advierte del riesgo que ello representa para producir soluciones hipotónicas cuando el niño es mayor, o cuando se aumenta el volumen de líquido para 24 horas. Por eso, en la mayoría de los países se usan soluciones prácticas preconcebidas que coinciden con las necesidades diarias y que, por otra parte, no son tan hipotónicas. Existen, por ejemplo, la solución salina al 0,45 % y al 0,2 %, ambas con base de dextrosa al 5 % (D5 SN 0,45% y D5 SN 0,2 % respectivamente), que se usan cada una en dependencia del peso del paciente o de la situación clínica. (6) Este artículo tiene el propósito de exponer de una forma práctica y actualizada algunos aspectos del tratamiento de la deshidratación por diarreas en el niño, tanto del paciente que recién llega a la UCI, como del que necesita reposición hidroelectrolítica durante al menos 24 horas, haciendo énfasis en las soluciones a emplear y destacando el peligro de usar soluciones hipotónicas, no solo en la deshidratación sino en cualquier situación que requiera venoclísis de mantenimiento. DESARROLLO
La conducta ante un paciente con deshidratación por diarreas puede ser moderada o severa. Muchas publicaciones sugieren la opción de la vía oral usando SRO para la primera. Este esquema es difundido sobre todo para facilitar el manejo inicial en centros de atención primaria y para disminuir la mortalidad. En este trabajo nos referiremos de forma general a la terapia endovenosa usada comúnmente en las unidades de cuidados intensivos.
El manejo del niño deshidratado consta de 6 aspectos: (6) 1) Reposición rápida de la volemia si existiera shock, 2) Cálculo del déficit de agua que se ha producido y de las necesidades basales para 24 horas, 3) Cálculo del déficit de electrólitos y las necesidades basales de estos para 24 horas, 4) Selección de la solución apropiada a infundir, 5) Reposición adicional de las pérdidas que se siguen produciendo durante el tratamiento y 6) Monitorización de los signos vitales y del medio interno, para adecuar el tratamiento inicial si es necesario.
Reposición rápida de la volemia
La toma del sensorio, el pulso acelerado, los trastornos de perfusión y la hipotensión, sugieren depresión importante del volumen intravascular, por lo que es necesario administrar un expansor isotónico de inicio a razón de 20 ml/Kg de peso en un lapso de 20 a 30 minutos. Pueden requerirse varios bolos iguales hasta que los parámetros mencionados anteriormente se normalicen. Las soluciones que se deben emplear son la solución salina normal (SSN 0,9 %) o el ringer lactato. Este esquema de tratamiento puede usarse sin tener en cuenta el tipo de deshidratación (isotónica, hipotónica o hipertónica). Solamente hay que aclarar que en el caso de la deshidratación hipertónica, es preferible la SSN ya que contiene más sodio que el ringer lactato y evita un descenso brusco de la natremia, lo cual puede producir convulsiones. (6)
Cálculo del déficit de agua que se ha producido y de las necesidades basales para 24 horas
Una vez lograda la estabilización hemodinámica en caso de que hubiera sido necesaria, se debe comenzar un esquema de rehidratación calculado para 24 horas, que es el tiempo necesario requerido para normalizar las deficiencias. En el caso de la deshidratación hipertónica pueden requerirse varios días de tratamiento hasta lograr un nivel de sodio normal. La cantidad de líquido a administrar en 24 horas, se obtiene de la suma del déficit más las necesidades normales. El déficit de agua se estima en relación a la pérdida de peso (déficit de agua = % de peso perdido x 10 x Kg de peso), pero como es poco probable que se conozca el peso anterior, este parámetro se estima según la severidad de la deshidratación. (6-8) (Tabla 1). Las necesidades basales de agua se calculan según la fórmula clásica de Holliday: (9)
Para los primeros 10 Kg: 100 ml x Kg.
Para más de 10 Kg y menos de 20 Kg: 1000ml + 50ml por cada Kg por encima de 10 Kg.
Para 20 Kg y más: 1500ml + 20ml por cada Kg por encima de 20 Kg.

Ejemplo práctico: Un niño de 12 Kg con deshidratación moderada en quien se ha estimado un 8 % de pérdida de peso, se hidrata para 24 horas de la siguiente manera:
]]> Déficit estimado de agua = porciento de peso perdido (8) x 10 x Kg (12). Esto es igual a 960 ml. Ahora se le suman las necesidades basales diarias según la regla de Holliday que son 1100ml. En total son 2060ml los que deben ser administrados en 24 horas.La mitad del líquido calculado para 24 horas se administra en las primeras 8 horas para acelerar la rehidratación, y el resto en las 16 horas restantes. Esta división no se realiza en la deshidratación hipertónica, sino que el volumen calculado se administra a ritmo constante para evitar el edema cerebral. Por otra parte, si fue necesario infundir bolos de inicio para restablecer la volemia, esta cantidad debe ser restada a la hidratación de 24 horas. El tipo de solución a emplear se ve más adelante.
Este esquema de tratamiento es menos agresivo que el que se ha venido utilizando en los últimos años para la deshidratación severa, y que es aceptado por varios autores cubanos. (2,3) Dicho esquema propone una reposición de volumen a razón de 100ml/Kg de peso, que es administrada en 5- 6 horas para los niños menores de un año y en tres horas y media para el resto. El niño del ejemplo anterior, que pudiera tener tan solo 2 años recibiría en 3 horas 1200ml de volumen. No hay que olvidar que el edema pulmonar y el cerebral, pueden presentarse durante la terapia de reposición, y son complicaciones la mayoría de las veces mortales. (6)
Cálculo del déficit de electrólitos y las necesidades basales de estos para 24 horas
Para el cálculo del déficit de electrólitos, se tiene en cuenta el déficit de agua, ya que en la enfermedad diarreica aguda se pierden 80 mEq/L de sodio y 30 mEq/L de potasio. Por tanto, conociendo la pérdida de agua se puede estimar la de electrólitos. A la cantidad de electrólitos perdidos se le suman las necesidades normales diarias de estos: 2-3 mEq/Kg para el sodio y 1-2 mEq/Kg para el potasio, y así queda conformada la cantidad total a pasar durante el período de 24 horas que se va a rehidratar. No obstante, en la práctica esto puede resultar engorroso y poco exacto, por lo que es mejor utilizar soluciones preestablecidas para todos los pacientes, las cuales aportan los electrólitos según los cálculos anteriores y garantizan una tonicidad más adecuada (ver más adelante).
Selección de la solución apropiada a infundir
En pediatría se usa como solución base la dextrosa al 5 %, a la cual se le suma sodio y potasio fundamentalmente. El uso de dextrosa aporta las calorías necesarias para evitar la cetosis y la degradación de proteínas, a la vez que garantiza una osmolaridad adecuada que evita la hemólisis. Para la deshidratación por diarreas (y también para otras situaciones) se usa la solución salina al 0,45 % y al 0,2 %, ambas con base de dextrosa al 5 % (D5 SN 0,45% y D5 SN 0,2 % respectivamente). A estas soluciones se les añade KCL o gluconato de potasio a razón de 20 mEq/L. En el caso de la deshidratación isotónica, el empleo de una u otra solución depende del peso, se recomienda la D5 SN 0,2% para niños de menos de 10 Kg y la D5 SN 0,45 % para niños mayores. (6) Como en nuestro medio no están disponibles estas soluciones, pueden constituirse añadiendo NaCl hipertónico al 20 % (disponible en ampollas) a la dextrosa al 5 %. Para elaborar D5 NS 0,45 % por cada 500ml de dextrosa al 5 %, se añaden 10 ml de NaCl hipertónico, y para obtener D5 SN 0,2 % se añaden 5ml. El potasio generalmente no es necesario para corregir una deshidratación, incluso puede estar elevado si hay compromiso renal, por ello, si se va a administrar hay que comprobar su valor en sangre, o al menos que la función renal esté intacta. De forma práctica, se añade a la solución a pasar 2 ml de gluconato de potasio o 1 ml de KCl por cada 100ml de esta.
Atención específica al tipo de deshidratación
La conducta inicial de reposición de volumen con un expansor isotónico en caso necesario, no difiere para los tres tipos de deshidrataciones. Solamente cabe destacar que para la hipertónica es aconsejable el uso de ringer lactato en lugar de salina normal, debido a que esta última contiene mayor cantidad de sodio siendo más probable la aparición de edema cerebral y convulsiones.
El tratamiento de la deshidratación isotónica ha quedado expuesto en párrafos anteriores. En la deshidratación hipotónica se debe corregir la hiponatremia según la fórmula: mEq de sodio a pasar=sodio deseado – sodio inicial x 0,6 x Kg de peso, donde 0,6 representa el coeficiente de distribución del sodio en los tejidos. (6,10) Para aportar los mEq de sodio calculados, se usa una solución al 3 % que contiene 0,5 mEq de sodio por cada mililitro. De forma práctica, se puede hacer al cálculo usando 1,2 y no 0,6 para obtener la cantidad directa en mililitros de NaCl al 3 %. Este último no está disponible en nuestro medio, por lo que es necesario elaborarlo con 87 ml de dextrosa al 5 % más 13ml de NaCl hipertónico al 20 %. La cantidad calculada de NaCl al 3 % debe administrase en un lapso de 1 a 3 horas, pero si se presentan convulsiones debido a la hiponatremia, estas deben tratarse rápidamente con un bolo de esta solución a razón de 4 a 6 ml/Kg. (6-10,11) El fluido más razonable para la corrección de este tipo de deshidratación durante 24 horas, es la D5 SN 0,45 %. No se debe corregir de inicio el déficit de sodio más allá de 135 mEq/l, porque puede presentarse una mielinólisis pontina central. (6)
]]> La deshidratación hipertónica tiene algunas particularidades en su tratamiento. No siempre la hipernatremia se corrige en 24 horas; a veces es necesario un mayor lapso de tiempo, condicionado por los valores iniciales de sodio. (Tabla 2). (6) La solución a utilizar más adecuada sería D5 SN 0,2 % para cualquier peso, la que se mantendrá el tiempo necesario según lo explicado anteriormente. En ocasiones debe usarse la solución de D5 SN 0,45 % y bajarse el ritmo de infusión, lo que estará en dependencia de la rapidez con que el sodio desciende, ya que no es aconsejable una caída brusca, pues es bien conocido que las células cerebrales producen osmoles idiógenos como protección, y si se desciende rápidamente el sodio plasmático, se puede producir edema de rebote y convulsiones. Por el contrario, si durante el tratamiento el nivel de sodio baja muy lentamente, entonces se usa la solución D5 SN 0,2 % y se aumenta el ritmo de infusión. Las convulsiones, si se presentaran, deben tratarse como en la deshidratación hipotónica, con un bolo de NaCl al 3 %. (6,10)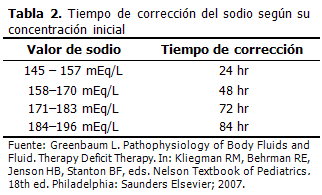
A veces se subestiman las pérdidas que se pueden ir produciendo durante el tratamiento: El niño puede seguir teniendo diarreas y vómitos abundantes, que originan depleción de agua y electrólitos adicionales, lo cual obviamente no está incluido en el cálculo inicial. La reposición de volumen se hace mililitro a mililitro cada 1-6 horas, y la de electrólitos, teniendo en cuenta la concentración de estos en la diarrea y el vómito. El tipo de solución que se sugiere puede variar según el fluido corporal que se trate. (Tabla 3). (6)

Una vez se establezcan las primeras medidas para el tratamiento de la deshidratación, es necesaria la monitorización del comportamiento del medio interno y de los parámetros vitales. Con frecuencia se presenta acidosis metabólica en los pacientes deshidratados, la cual puede conllevar a edema pulmonar y arritmias. Aunque la acidosis se corrige la mayoría de las veces con la fluidoterapia, es razonable usar bicarbonato IV cuando el PH baja por debajo de 7,20. Este se puede añadir a las soluciones iniciales descontando el sodio que aporta, o se puede usar diluido con dextrosa al 5 % al sexto molar (por cada 6ml de dextrosa 1mEq de bicarbonato de sodio). La fórmula más empleada para el cálculo de bicarbonato, es la de Astrup: mEq de bicarbonato de sodio = 0,3 x Kg x EB. Muchos autores recomiendan no usar toda la dosis calculada de inicio sino la mitad, el resto puede usarse media hora después u obviarse, en dependencia de los controles analíticos siguientes y de la evaluación clínica. (12,7)
Finalmente, es necesario destacar que una vez que un paciente se halla recuperado de una deshidratación y por determinado motivo se mantiene una venoclisis con las necesidades diarias, hay que tratar de que la solución administrada no sea muy hipotónica. Es frecuente en nuestro medio hacer el cálculo de las necesidades de agua para 24 horas y usar dextrosa al 5 %, a la que se le añaden sodio y potasio calculados según el peso en Kg o la superficie corporal. Esto puede resultar correcto para niños pequeños, pero en la medida que aumenta el peso la solución puede resultar cada vez más hipotónica (menos del 0,2 % de NaCl), y si se aumenta la carga de agua por cualquier motivo estando los electrolitos constantes, la situación es peor. Por eso, el uso de soluciones con concentraciones de sodio preestablecidas, son usadas con mayor frecuencia en el mundo. Se recomienda una solución de D5 SN 0,2 % para niños de 10 Kg o menos, y una de D5 SN 0,45 % para los niños de más de 10 Kg. (6)
El riesgo de usar soluciones hipotónicas es advertido por varios autores. (13-17) A menudo los pacientes requieren hidratación a las necesidades basales, por diferentes situaciones como enfermedades graves, vómitos, estado postoperatorio, meningitis bacteriana, etcétera, y se les indica inadecuadamente soluciones de dextrosa al 5 % con electrolitos que resultan hipotónicas. A la sobreoferta de agua libre por la administración parenteral de estos fluidos hipotónicos, se suma la secreción inadecuada de hormona antidiurética (HAD), que puede aparecer secundariamente a las situaciones mencionadas. Las consecuencias son que el descenso agudo de la natremia constituye un riesgo de repercusiones neurológicas de gravedad variable, secundarias al pasaje intracelular del agua libre debido al desequilibrio osmolar de la hiponatremia, pudiendo aparecer cuadros leves como cefaleas y náuseas, o potencialmente fatales como edema pulmonar, convulsiones, coma, daño neurológico permanente y muerte.
En conclusión, se debiera llegar a un consenso entre todos los pediatras del país, acerca del tipo de solución de mantenimiento a usar en los diferentes estados clínicos. Por otra parte, creemos que la incorporación de nuevas soluciones de NaCl con base de dextrosa al 5 % en nuestro sistema de salud, facilitaría el trabajo médico y nos sitúa en un camino más científico y menos riesgoso al tratar a los pacientes. Si esto no es posible, recomendamos entonces a nuestros colegas tener en cuenta que los niños de más de 10 Kg de peso, requieren soluciones con mayor concentración de sodio con respecto a la que les puede corresponder si se calcula este según los metros cuadrados de superficie corporal.
REFERENCIAS BIBLIOGRÁFICAS
]]> 1. Bass DM. Calciviruses, Rotaviruses and Astroviruses. En: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, editores. Nelson Textbook of Pediatrics. 18th. ed. Philadelphia: Saunders Elsevier; 20072. Mena Miranda VR. Agua corporal. Regulación del equilibrio hidroelectrolítico. En: Pediatría. Autores cubanos. La Habana: Editorial Ciencias Médicas; 2006: p. 545-57
3. Valdés Martin S, Gómez Vasallo A, Báez Martínez JM. Metabolismo del agua y los electrolítos. Desequibrio electrolítico y acido-básico. En: Temas de Pediatría. La Habana: Editorial Ciencias Médicas; 2006
4. Lineamientos para el tratamiento de la diarrea incluyendo las nuevas recomendaciones para el uso de sales de rehidratación oral (SRO) y la suplementación con zinc, para trabajadores de salud en postas médicas [Internet]. USA: USAID; 2005 [citado 4 Ago 2012]. Disponible en: http://portofolioancaj.wikispaces.com/file/view/guidelinesespanol.pdf
5. Organización Panamericana de la Salud. Tratamiento de la diarrea. Manual clínico para los servicios de salud. Washington, DC: OPS; 2008
6. Greenbaum L. Pathophysiology of Body Fluids and Fluid. Therapy Deficit Therapy. En: Kliegman RM, Behrman RE, Jenson HB, Stanton BF, editores. Nelson Textbook of Pediatrics. 19th. ed. Philadelphia: Saunders Elsevier; 2011
7. Doldan Pérez O. Hidratación parenteral en pediatría. Pediatr (Asunción) [revista en Internet]. 2009 [citado 12 Ago 2012];36(2):[aprox. 16p]. Disponible en: http://scielo.iics.una.py/pdf/ped/v36n2/v36n2a07.pdf
8. Jiménez Moya A, Martín Acera S. Cálculo en el manejo de las deshidrataciones. En: Gastroenteritis aguda en pediatría. Barcelona: Edikamed; 2005: p. 95-103
9. Holliday MA, Segar WE. The maintenance need for water in parenteral fluid therapy. Pediatrics. 1957;19(5):823-32
10. Weigle CG, Tobin JR. Enfermedades metabólicas y endocrinas que requieren cuidados intensivos pediátricos. En: Mark CR, Helfaer MA. Cuidados intensivos en pediatría. 2da. ed. Mexico, D.F: Mc Graw-Hill Interamericana; 1997
]]> 11. Menéndez Cuervo S, Galán Rey C. Trastornos electrolíticos. Bol pediatr. 2006;46 Suppl 1:76-8312. Palmer BF. Approach to fluid and electrolyte disorders and acid-base problems. Prim Care. 2008;35(2):195-213
13. KA, Verge CF, Rosenberg AR, et al. Isotonic is better than hypotonic saline for intravenous rehydration of children with gastroenteritis: a prospective randomized study. Arch Dis Child. 2006;91(3):226-32
14. Bilkis M, Montero D, Vicente F, Cheistwer A. Hidratación endovenosa en la práctica clínica. Nuevos enfoques terapéuticos para la gastroenteritis aguda. Arch argent Pediatr [revista en Internet]. 2007 [citado 12 Ago 2012];105(5):[aprox. 16p]. Disponible en: http://www.scielo.org.ar/scielo.php?pid=s0325-00752007000500012&script=sci_arttext
15. Moritz ML, Ayus JC. Prevention of hospital acquired hyponatremia: a case for using isotonic saline. Pediatrics. 2003;111(2):227-30
16. Choong K, Kho ME, Menon K, Bohn D. Hypotonic versus isotonic saline in hospitalized children: a systematic review. Arch Dis Child. 2006;91(10):828-35
17. Hoorn EJ, Geary D, Robb M, Halperin ML, Bohn D. Acute hyponatremia related to intravenous fluid administration in hospitalized children: an observational study. Pediatrics. 2004;113(5):1279-84
Recibido: 01 de junio de 2011. ]]> Aprobado: 12 de diciembre de 2012.
Ariel Efrén Uriarte Méndez. Especialista de I Grado en Pediatría. Especialista de II Grado en Medicina Intensiva y Emergencias. Profesor Asistente Correo electrónico: arieluriarte@hosped.cfg.sld.cu
]]>