Índice de conversión en las resecciones laparoscópicas de colon y recto
Conversion index in the laparoscopic colorectal resections
Dr. C. Miguel Ángel Martínez Alfonso, Dr. C. Rafael Torres Peña, Dr. C. Javier Barreras González, Dr. Jorge Gerardo Pereira Fraga, Dra.C. Rosalba Roque González, Dra. Norkys Martínez Bourriacat
Centro Nacional de Cirugía de Mínimo Acceso. La Habana, Cuba.
]]>
RESUMEN
Introducción: al comparar la poca difusión de las resecciones de colon y recto laparoscópicas con respecto a otros procederes como las coleciscistectomías, funduplicaturas, cardiomiotomías, vemos que se debe fundamentalmente a tres inconvenientes: incremento de los costos directos, complejidad técnica y dudas en cuanto a respetarse los criterios oncológicos en el caso específico del cáncer colorectal. La complejidad técnica que entraña esta cirugía determina una larga curva de aprendizaje y un elevado índice de conversión al compararlo con otros procederes. En 1995 se comenzó a realizar en el Centro Nacional de Cirugía Endoscópica las resecciones laparoscópicas de colon y recto.
Objetivo: analizar los factores que se relacionan con el índice de conversión en las resecciones laparoscópicas de colon y recto.
Métodos: se realizó un análisis de 660 resecciones de colon y recto llevadas a cabo en el Centro Nacional de Cirugía de mínimo acceso entre los años 1996 y 2012. Se muestran las intervenciones realizadas, tiempo quirúrgico, morbilidad, índice de conversión y las causas que lo motivaron.
Resultados: el índice de conversión descendió de 16 % en las primeras 50 cirugías a 4 % en las ultimas 50. La morbilidad global resultó un 16 % y se incrementó a un 33,3 % en los casos convertidos a cirugía abierta, al igual que la mortalidad (2 % / 5,4 %).
Conclusiones: la conversión debe ser decidida tempranamente con vistas a disminuir la morbilidad. La adecuada selección de pacientes y la experiencia del equipo quirúrgico son inversamente proporcionales al índice de conversión.
Palabras clave: resecciones laparoscópicas, índice de conversión, morbilidad.
Introduction: Little diffusion of the use of laparoscoipic colon and rectal resections compared to that of other surgical procedures such as cholecystectomy, funduplicature and cardiomyotomy is basically due to three disadvantages: increase of direct costs, technical complexity, and existing doubts on the oncologic criteria to be respected for in the specific case of colorectal cancer. The technical complexity of this surgery implies much training and high conversion index when comparing it with other surgical procedures. The National Center of Endoscopic Surgery began to perform laparoscopic colon and rectal surgery in 1995.
Objective: To analyze the factors that relate with the conversion index in the laparoscopic colon and rectal resections.
Methods:Analysis of 660 colon and rectal resections performed at the National Center of Minimal Access Surgery from 1996 through 2012. Performed operations, surgical time, morbidity, conversion index and causes were all presented in this paper.
Results: The conversion index decreased from 16% in the first 50 surgeries to 4% in the last 50. Global morbidity rate was 16% but increased to 33.3% in cases converted to open surgery as it happened in mortality (2% to 5.4%).
Conclusions: The decision on conversion to open surgery must be early taken with a view to decreasing morbidity rates. Adequate selection of patients and experience of the surgical team are inversely proportionate to the conversion index.
Keywords: laparoscopic resections, conversion index, morbidity.
]]>
INTRODUCCIÓN
Al comparar la poca difusión de las resecciones de colon y recto laparoscópicas con respecto a otros procederes como las colecistectomías, funduplicaturas, cardiomiotomías, vemos que se debe fundamentalmente a tres inconvenientes: incremento de los costos directos, complejidad técnica y dudas en cuanto a respetarse los criterios oncológicos en el caso específico del cáncer colorectal. La complejidad técnica está determinada por una cirugía que se realiza en varios cuadrantes abdominales, que requiere de la disección de grandes vasos, de suturas intra o extra abdominales y de extracción de un espécimen entre otras dificultades. Esta complejidad en su realización trae como consecuencia que su curva de aprendizaje sea larga y su índice de conversión elevado.1-4
En nuestro centro, se introducen las resecciones laparoscópicas de colon y recto en 1995, tanto en afecciones benignas como en malignas, en estas últimas bajo estricto protocolo de investigación. El objetivo de este estudio es analizar los factores relacionados con el índice de conversión en las resecciones laparoscópicas de colon y recto.
El estudio realizado fue descriptivo y retrospectivo en el que se evaluaron factores transoperatorio y postperatorios a corto plazo tales como causas de la intervención, procederes realizados, índice de conversión, causas, y complicaciones entre otros.
En el Centro Nacional de Cirugía de Mínimo Acceso (CNCMA) fueron operados, desde enero de 1996 hasta diciembre de 2012, un total de 660 pacientes con diversas afecciones colorectales los que fueron abordados por vía laparoscópica. Estos procedimientos fueron realizados por el mismo equipo quirúrgico y con el consentimiento y la información necesaria de los pacientes y sus familiares. Técnicamente los procederes realizados fueron los recomendados en la Normas Nacionales de Cirugía General.
RESULTADOS
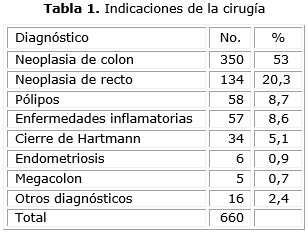
El promedio de edad de los 370 hombres (56 %) y 290 (44 %) mujeres de nuestro estudio es de 64,7 años. Las indicaciones de la intervención se muestran en la tabla 1. El cáncer colorectal fue la causa en 73,3 % y 53 % corresponden a las de colon.
]]>
Las complicaciones posoperatorias se muestran en la tabla 3. La infección de la herida quirúrgica y las fugas anastomóticas fueron las complicaciones más frecuentes representaron 4 % y 2,7 %, respectivamente. Las metástasis en los puertos de entrada se presentaron en dos casos (0,3 %). La morbilidad posoperatoria fue de 16 % y la mortalidad de 2 %.
Del total de los 660 pacientes operados se logró completar por mínimo acceso el 623 de ellos (94,3 %). Se realizó la conversión a cirugía abierta en 37 pacientes por distintas causas, lo que representó un índice de conversión de 5,6 %. Si comparamos las primeras 50 resecciones laparoscópicas con las últimas 50 observamos que se efectuaron con índices de conversión de 16 % y 4 %, respectivamente (Fig.).
]]> Las causas de conversión se muestran en la tabla 4, la infiltración de órganos vecinos representó 45,9 % de ellas, seguida por la magnitud del tumor que fue de 18,9 %. Las dudas oncológicas representaron 8,1 % de las causas de conversión y se relacionan con incapacidad por la vía laparoscópica de determinar la resecabilidad o no de la lesión tumoral. La morbilidad relacionada con el acto quirúrgico en estos pacientes que se convirtieron a cirugía convencional fue de 33,3 % y la mortalidad de 5,4 %.
DISCUSIÓN
El concepto de índice de conversión puede variar de una institución a otra, el escaso límite entre cirugía video-asistida, convencional y mano-asistida ha contribuido a esto. En 2001 se publicó un metaanálisis de conversión en cirugía laparoscópica colorectal en el que 70 % de las fuentes de información revisadas no tenían definido este concepto, de ahí que desde un 2 % hasta un 34,7 % se reporten series con un índice de conversión.5,6
La mayor parte de los autores consideran una incisión precoz o una incisión mayor de 10 cm como una conversión, pero no realizar la desvascularización, resección del intestino y anastomosis de forma extracorpórea.7
Al igual que otros autores,8,9 consideramos la conversión como un cambio en la estrategia quirúrgica; esta requiere de una evacuación del neumoperitoneo con una prolongación de la herida quirúrgica, que permita continuar la disección por medio de una visualización adecuada o dar tratamiento a una complicación presentada que así lo requiera.
El índice de conversión global de nuestra serie fue de 5,6 %. Realizamos un análisis en el tiempo conformando grupos de 50 pacientes, teniendo en cuenta que la conversión es un fuerte indicador de la curva de aprendizaje y que la misma se extiende entre las 30 y 70 operaciones.10 Observamos que en los primeros 50 pacientes de nuestra serie este índice fue de 16 %, cifra muy superior a la del resto de los grupos conformados donde se estableció una meseta independientemente de la incorporación de nuevos cirujanos a la realización de estas técnicas (tabla 4). La presentación de complicaciones mayores se comportó directamente proporcional al índice de conversión independientemente de que solo en dos pacientes de los 37 convertidos fue la presentación de una complicación la causa de la misma. Ambas complicaciones fueron sangramientos transoperatorios por lesiones vasculares.
Los factores de riesgo de conversión están bien identificados en la literatura,11-15 estos pueden depender de la experiencia y el juicio del cirujano, del paciente en cuanto a la edad, la obesidad, el riesgo quirúrgico (ASA), múltiples intervenciones anteriores y del tipo de intervención propuesta teniendo en cuenta la complejidad de algunas técnicas como son las resecciones de transverso, las colectomías totales y las resecciones bajas de recto.
Estos factores de riesgo también pueden depender de la propia enfermedad o eventos intraoperatorios, como un margen estrecho de resección oncológica, la presencia de un gran tumor, etc. Los procesos inflamatorios y muy en particular la diverticulitis son causas frecuentes de conversión.
]]> Sher y otros.11 reportan un índice de conversión en diverticulitis sigmidea de un 50 % con un 33,3 % de morbilidad. En nuestra serie de 57 resecciones por procesos inflamatorios, dos no pudieron concluirse por laparoscopia (3,5 %).A pesar de los estudios imaginológicos preoperatorios como la ecografía y la tomografía axial computarizada (TAC) 64,8 % de las causas de conversión fueron la infiltración de órganos vecinos y la magnitud del tumor. Esta última en los tumores de recto, al no ser posible acceder por debajo de ellos.
La conversión no debe ser considerada una complicación y refleja, si se realiza tempranamente, el buen juicio del cirujano. Está estrechamente ligada a un aumento de la morbimortalidad, particularmente en complicaciones relacionadas con la herida quirúrgica (infección y hernias) y las fugas anastomóticas.9 En un estudio realizado en Alemania13 que incluyó 1 658 pacientes, se observó un aumento significativo de la morbilidad (47,7 %) y de la mortalidad (3,5 %) de los casos convertidos al compararla con los realizados por laparoscopia (26 % y 1,5 %). También se hace referencia a estudios que comparan la cirugía convencional con la laparoscópica en los que los mayores índices de complicación relacionados con la herida y la anastomosis son los convertidos
En nuestro estudio la mortalidad global fue de 16,4 % y la mortalidad de 2 % incrementándose a un 33,3 % y 5,4 %, respectivamente en los casos convertidos, determinadas mayormente por las infecciones de la herida y colecciones intrabdominales. Encontramos también un mayor tiempo quirúrgico, pérdida de sangre transoperatoria y estancia hospitalaria en los pacientes en los que no se pudo realizar la cirugía video asistida.
Estudios que comparan el tiempo en que se decide la conversión reportan que las complicaciones postoperatorias disminuyen significativamente cuando la decisión es temprana (< 30 minutos),1,3 una demorada decisión tiene una repercusión negativa al producirse una mayor pérdida de sangre, un mayor estrés quirúrgico para el paciente y fatiga del equipo médico. En nuestra serie las primeras conversiones fueron precisamente las que se acompañaron de mayor morbilidad y estas se realizaron en su mayoría tardíamente debido a la inexperiencia del equipo.
Las resecciones video asistidas en las afecciones colorectales pueden realizarse con seguridad y eficacia. El confort posoperatorio, pronta recuperación y corta estadía pueden obtenerse con índices de conversión aceptables y decrecientes según avanza la curva de aprendizaje. No debe considerarse la conversión una complicación, el reto está en decidirla tempranamente de manera que no repercuta de forma significativa en la morbilidad y mortalidad.
REFERENCIAS BIBLIOGRÁFICAS
1. Kemp JA, Finlayson SRG. Nationwide trends in laparoscopic colectomy from 2000 to 2004. Surg Endos. 2008;22:1181-7.
]]>2. Ohtani H, Tamamori Y, Azuma T, Mori Y, Nishiguchi Y, Maeda K, et al. A meta-analysis of the short-and long-term results of randomized controlled trials that compared laparoscopy-assisted and conventional open surgery for rectal cancer. J Gastrointest Surg. 2011;15:1375-85.
3. Jayne DG, Thorpe HC, Copeland J, Quirke P, Brown JM, Guillou PJ. Five-year follow-up of the Medical Research Council CLASICC trial of laparoscopically assisted versus open surgery for colorectal cancer. Br J Surg. 2010;97:1638-45.
4. Ohtani H, Tamamori Y, Arimoto Y, Nishiguchi Y, Maeda K, Hirakawa K. A Meta-Analysis of the Short- And Long-Term Results of Randomized Controlled Trials That Compared Laparoscopy-Assisted and Open Colectomy for Colon Cancer. J Cancer. 2012;3:49-57.doi:10.7150/jca.3621.
5. Gervaz P, et al. Converted laparoscopic colorectal surgery. Surg Endosc. 2001;15(8):827–32.
6. Marcello PW, Fleshman JW, Milsom JW, Read TE, Arnell TD, Birnbaum EH, et al. Hand-assisted laparoscopic vs. laparoscopic colorectal surgery: a multicenter, prospective, randomized trial. Dis Colon Rectum. 2008;51(6):818–26.
]]>7. Fleshman J, Sargent DJ, Green E, Anvari M, Stryker SJ, Beart RW Jr, et al. The Clinical Outcomes of Surgical. Therapy Study Group. Laparoscopic colectomy for cancer is not inferior to open surgery based on 5-year data from the COST Study Group trial. Ann Surg. 2007;246(4):655–62.
8. Lacy AM, Delgado S, Castells A. The long-term results of the UKMRCCLASICC Trial Group. J Clin Oncol. 2007;25(21):3061–8.
9. Shawki S, Bashankaev B, Denoya P. What is the definition of ‘‘conversion’’in laparoscopic colorectal surgery?. Surg Endosc. 2009;23:2321–6.
10. Franko J, et al. Conversion of laparoscopic colon resection does not affect survival in colon cancer. Surg Endosc. 2008;22(12):2631-4.
11. Chan AC, Poon JT, Fan JK, Lo SH, Law WL. Impact of conversion on the long-term outcome in laparoscopic resection of colorectal cancer. Surg Endosc. 2008; 22(12):2625–30.
]]>12. Agha A, Fürst A, Iesalnieks I, Fichtner-Feigl S, Ghali N, Krenz D, Anthuber M, et al. Conversion rate in 300 laparoscopic rectal resections and its influence on morbidity and oncological outcome. J Colorectal Dis. 2008;23:409–17.
13. Belizon A, Sardinha CT, Sher ME. Converted laparoscopic colectomy. What are the consequences? Surg Endosc. 2006;20:947–51.
14. Nelson H, Sargent DJ, Wieland S, Fleshman J, Anvari M, Stryker SJ, et al. A comparison of laparoscopic assisted and open colectomy for colon cancer. Clinical Outcome of Surgical Therapy Study Group (COST). N Engl J Med. 2004;350:2050–9.
15. Marusch F, Gastinger I, Schneider C, Scheidbach H, Konradt J, Bruch HP, et al. Importance of conversion for results obtained with laparoscopic colorectal surgery. Dis Colon Rectum. 2001;44:207–14.
]]> Recibido: 1 de julio de 2014.
Miguel Ángel Martínez Alfonso. Centro Nacional de Cirugía de Mínimo Acceso. La Habana, Cuba.
Correo electrónico: mangel@cce.sld.cu
]]>