 ]]>
]]>
Supervivencia de los pacientes con neoplasias primarias del segmento hepatobiliopancreático
Survival of patients with primary neoplasias of the hepatobiliopancreatic segment
Dr. Walter Lizardo León Goire, Dr. Saint-Surín Kénol, Dr. Héctor Rodríguez López, Dr. Danilo Romaguera Barroso y Dr. Zenén Rodríguez Fernández
Hospital Provincial Docente Clinicoquirúrgico "Saturnino Lora Torres", Santiago de Cuba, Cuba. ]]>
RESUMEN
Se realizó un estudio descriptivo de 60 pacientes operados y egresados con diagnóstico de cáncer primario del segmento hepatobiliopancreático, atendidos en el Servicio de Cirugía General del Hospital Provincial Docente Clinicoquirúrgico "Saturnino Lora Torres" de Santiago de Cuba, en el período 2005-2011, expuestos a un esquema de seguimiento posoperatorio, con vistas a identificar los factores relacionados con la supervivencia a los 5 años. La supervivencia global fue de 17,6 %, aunque resultó mayor para las neoplasias de vesícula biliar y páncreas, asociado al diagnóstico en las etapas I y II, a la cirugía curativa y al tratamiento adyuvante con citostáticos. Se concluye que la baja supervivencia de estos pacientes está determinada por el diagnóstico tardío del proceso morboso, por lo que se impone una mejor interrelación entre los niveles primario y secundario de atención, así como establecer grupos de trabajo para el desarrollo de la cirugía del segmento hepatobiliopancreático en cada hospital, de manera que permitan la protocolización uniforme de la conducta a seguir.
Palabras clave: neoplasia de hígado, supervivencia, vías biliares, páncreas, tratamiento quirúrgico, quimioterapia, atención secundaria de salud.
ABSTRACT
A descriptive study of 60 operated and discharged patients with diagnosis of primary cancer of the hepatobiliopancreatic segment, assisted in the General Surgery Service of "Saturnino Lora Torres" Teaching Provincial Clinical Surgical Hospital in Santiago de Cuba was carried out in the period 2005-2011, exposed to an scheme of postoperative follow-up, with the objective of identifying the factors related to the survival for 5 years. The global survival was 17.6%, although it was higher for the gallbladder neoplasias and pancreas, associated with the diagnosis in the stages I and II, to the healing surgery and to the auxiliary treatment with cytostatic. It is concludes that the low survival of these patients is determined by the late diagnosis of the morbid process, so that a better interrelation is imperative between the primary and secondary levels of care, as well as to establish work groups for the development of surgery of the hepatobiliopancreatic segment in each hospital, so that they allow the uniform protocol of the behaviour to be followed.
Key words: liver neoplasia, survival, biliary ways, pancreas, surgical treatment, chemotherapy, secondary health care.
]]> INTRODUCCIÓN
La palabra supervivencia se utiliza para señalar la capacidad de sobrevivir que puede poseer cualquier ser vivo. En la mayoría de los casos se recurre a ella para hacer referencia a situaciones específicas, en las cuales la posibilidad de continuar viviendo se ve amenazada por causas externas e internas, tales como determinadas enfermedades, entre ellas el cáncer del segmento hepatobiliopancreático (HBP), que constituye un desafío para la medicina y un reto de sobrevivir para quienes lo padecen.1
Se conoce como tiempo de supervivencia, el período transcurrido desde un momento inicial como es el diagnóstico, el inicio de un tratamiento o la aleatorización en un ensayo clínico, hasta un tiempo final en el que se acaba la recolección de los datos, cuando se puede demostrar o no la aparición de un suceso.1
La tasa de supervivencia a los 5 años se refiere al porcentaje de pacientes que vive al menos 5 años después del diagnóstico de cáncer, aunque muchas personas viven mucho más y un grupo de ellas logra sanar.2
La supervivencia relativa a los 5 años asume que algunas personas morirán por otras causas y compara la supervivencia observada con la esperada para quines no tienen cáncer. Esto permite observar mejor el impacto de dicha malignidad sobre este indicador.2
Según diferentes estadísticas, las tasas de supervivencia en el cáncer HBP son variables y están influenciadas por diversos factores predictores: los relacionados con el paciente (edad, sexo, enfermedad asociada, duración de los síntomas, índice de Karnofsky); los relacionados con el tratamiento (tipo de resección, resecabilidad linfadenectomía, quimioterapia y radioterapia) y los dependientes del tumor (tipo y grado histológico, grado de diferenciación nuclear, estado ganglionar, tamaño, presencia de necrosis, invasión vascular y linfática). El estadio clínico determinado por el sistema TNM sigue siendo el factor predictor de supervivencia más importante.1-3
Para todas las etapas combinadas, la tasa de supervivencia relativa a los 5 años en los operados de cáncer de hígado es aproximadamente de 10,0 y parte de la razón de esta baja tasa consiste en que la mayoría de los pacientes con cáncer hepático también tienen otros problemas del órgano como la cirrosis, la cual suele ser fatal por sí sola.4
Los tumores de las vías biliares extrahepáticas, muestran internacionalmente diversos porcentajes estadísticos de supervivencia, según se localicen en vías biliares altas (Klatskin) o bajas (ampulares), cuando son resecables. Para los tumores resecables del confluente hepatocístico, la supervivencia a los 5 años es de 38,0 % y en los ampulares, 60,0 %; cuando son irresecables es nula.5
En la mayoría de las publicaciones nacionales y extranjeras las neoplasias malignas de este segmento se estudian en cada órgano de manera individual y no en su conjunto, como se realizó en esta investigación, lo cual da continuidad a un estudio precedente realizado en esta institución (Rodríguez H, León WL. Resultados del tratamiento quirúrgico de las neoplasias primarias hepatobilipancreáticas [trabajo para optar por el título de Especialista en Cirugía General]. 1997. Hospital Provincial Docente "Saturnino Lora Torres", Santiago de Cuba).
La situación de esta provincia en cuanto a la conducta que se sigue en pacientes con neoplasias malignas del segmento hepatobiliopancreático se puede caracterizar por la alta incidencia de hospitalización en los servicios de cirugía general, así como por la baja supervivencia a mediano plazo, aun después del tratamiento quirúrgico con intención curativa, asociado a quimioterapia adyuvante; también, por la necesidad de establecer un diagnóstico precoz con los actuales medios de diagnóstico disponibles y por la inexistencia de protocolos uniformes para la implementación del tratamiento quirúrgico y quimioterápico (adyuvante y neoadyuvante). ]]>
Las razones apuntadas justifican la realización de esta investigación con el fin de identificar los factores asociados a la supervivencia a los 5 años en pacientes con neoplasias del segmento hepatobiliopancreático.
MÉTODOS
Se realizó un estudio observacional, descriptivo y longitudinal de 60 pacientes operados con diagnóstico de cáncer primario del segmento HBP, en el servicio de Cirugía General del Hospital Provincial Docente Clinicoquirúrgico "Saturnino Lora Torres" de Santiago de Cuba, en el período 2005-2011.
Estos pacientes fueron expuestos a un esquema de seguimiento posoperatorio por consulta externa que incluyó la aplicación de quimioterapia adyuvante. Las consultas se realizaron mensualmente durante el primer año, luego del tratamiento quirúrgico, a partir del segundo trimestre y después cada 6 meses.
Los datos primarios se obtuvieron de las historias clínicas archivadas en el Departamento de Registros Médicos del centro, los cuales fueron registrados en una base de datos. El análisis de la supervivencia se efectuó según el método de Kaplan-Meier y para el procesamiento de la información se aplicó el programa estadístico SPSS, versión 11.0.
RESULTADOS
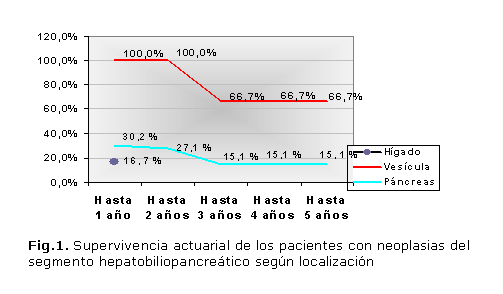
En la figura 1 se observa que los pacientes con cáncer vesicular y pancreático alcanzaron una supervivencia a los 5 años de 66,7 y 15,1 %, respectivamente; mientras que para la localización hepática fue 16,7 % al año y en el de vías biliares extrahepáticas ninguno llegó al año de sobrevida.
En la tabla 1 se muestra que los pacientes con tratamiento quirúrgico paliativo apenas alcanzaron 1 o 2 años de sobrevida y que los mejores resultados correspondieron al cáncer pancreático (5,3 %) a los 2 años; sin embargo, el tratamiento quirúrgico curativo permitió lograr una supervivencia a los 3, 4 y 5 años de 66,7 % para las neoplasias de vesícula y de 77,7 y de 55,5 %, respectivamente, para las de páncreas.En la serie (figura 2), 14 pacientes recibieron cirugía radical curativa: 2 hepatectomía (14, 0 %), 3 colecistectomía (21,0 %) y 9 pancreatectomía (65,0 %). Se aplicó quimioterapia adyuvante a 13 (93,0 %) y de ellos solo 7 recibieron 4, 5 y 6 ciclos (2 con cáncer de vesícula biliar y 5 de páncreas) los cuales alcanzaron una sobrevida de 5 años.
Entre los factores pronósticos relacionados con la supervivencia a los 5 años para el cáncer de vesícula y páncreas con significación estadística (tabla 2) figuraron el tiempo de aparición de los síntomas antes del diagnóstico menor de 3 meses, con una supervivencia a los 5 años de 41,7 %; el diagnóstico incidental de la neoplasia (58,3 %) y la resección quirúrgica radical, con 66,7 % para la colecistectomía simple y 33,3 % para la pancreaticoduodenectomía.
En esta casuística todos los pacientes con neoplasias de vesícula se ubicaron en el estadio clínico II; 2 de ellos alcanzaron los 5 años de sobrevida, para una tasa de de 66,7, con significación estadística (p< 0,05). En las neoplasias de páncreas, 9 se ubicaron en el estadio II y 6 alcanzaron una supervivencia a los 5 años para 55,5 %; resultado estadísticamente significativo (p<0,05). Ninguna de las localizaciones clasificó en el estadio I. Para la vesícula biliar todos los afectados presentaron estadio II, y para la localización en vías biliares extrahepáticas, el único paciente registrado clasificó en el IV.
DISCUSIÓN
En la bibliografía médica consultada se ha observado que la supervivencia posoperatoria en pacientes con cáncer de hígado está muy influenciada actualmente por la opción del transplante hepático, y se registran cifras muy por encima de las posibilidades.4
Robles et al,6 en su serie compararon la supervivencia posquirúrgica de los pacientes con hepatocarcinoma, mediante los métodos de trasplante hepático con el ablativo (resección hepática). Al respecto, en los del primer grupo se logró una supervivencia al año, a los 3 y a los 5 años de 95, 59 y 36 %, respectivamente, así como un período libre de enfermedad de 75, 40 y 20 %, en ese orden; en los del segundo grupo y en el mismo período, la supervivencia fue de 80, 52 y 38 %, con un intervalo libre de enfermedad de 65, 35 y 19 %, respectivamente.
Para Turrini,3 quien utilizó la cirugía radical y la quimiorradioterapia neoadyuvante (preoperatoria), la supervivencia mediana y a los 5 años de los pacientes con adenocarcinoma pancreático fue de 14 meses y 12,0 %. Por otra parte, el retraso entre el diagnóstico y la resección quirúrgica resultó ser de 5,5 meses, así como la mortalidad y la morbilidad de la pancreaticoduodenectomía de 0 y 33,0 %, respectivamente. ]]>
Hoyos y Guzmán,7 en una investigación llevada a cabo sobre duodenopancreatectomía cefálica en pacientes con neoplasias de la cabeza de páncreas, obtuvo una sobrevida al año de 68,5 % y una supervivencia actuarial entre todos de 57,8 %, con el empleo de la técnica quirúrgica estándar que incluye antrectomía, resección en bloque de la vía biliar distal junto con la vesícula, cabeza del páncreas, duodeno y la parte proximal del yeyuno en un solo espécimen quirúrgico. Nunca se hizo preservación del píloro. Por su parte, Deichler et al 8 refirieron 35,0 % de sobrevida real al cierre de su estudio de 5 años.Arroyo,9 en pacientes con cáncer de vesícula biliar, informó una sobrevida global a los 5 años de 62,0% para el grupo irradiado y 28,0 % para el seguido con observación; mientras que Ramos Gallardo,10 notificó una sobrevida actuarial al año y a los 3 años de 22,7 y 3,5 %, respectivamente.
Algunos autores consideran que el cáncer de vesícula biliar no necesita tratamiento quimioterápico específico adyuvante; para otros la adyuvancia es un pilar fundamental, pues los pacientes llegan a alcanzar una supervivencia desde 4,0 hasta 12,0 % a los 5 años, aun cuando 75,0 % de estos son diagnosticados en fase avanzada de la enfermedad.11
Sabater et al,12 en pacientes con adenocarcinoma de páncreas resecados, obtuvieron una supervivencia a los 2 y 5 años de 42 y 9 %, respectivamente; de 71 y 53 % en los ampulomas; de 83 y 33% en los adenocarcinomas mucinosos; de 100 y 75 % en los adenocarcinomas duodenales y de 50 % en el colangiocarcinoma distal.
En cuanto al cáncer de páncreas se plantea que los pacientes sin tratamiento tienen una supervivencia promedio de 3- 6 meses y posterior a una resección exitosa, el pronóstico permanece aún bastante pobre, con una sobrevida que oscila entre 13-15 meses, reflejada en 10 % a los 5 años.13
Gotéese y Paolucci,14 en su revisión sobre cáncer de vesícula biliar, plantean que el tratamiento del carcinoma incidental adaptado a las recomendaciones de ampliación quirúrgica según la infiltración parietal de la vesícula, logra aumentar significativamente la supervivencia.
En otro estudio,15 se evaluó con carácter retrospectivo un período de 20 años y se obtuvo que de 3 012 colecistectomías efectuadas se encontraron 20 casos de cáncer de vesícula. La supervivencia a los 5 años fue de 26 y 66 % en quienes se practicó colecistectomía simple y ampliación quirúrgica, respectivamente.
Resulta oportuno destacar que en esta serie, los afectados expuestos a procedimientos curativos para el hepatocarcinoma (hepatectomías), alcanzaron una supervivencia de 50,0 % al año y a los 2 años; sin embargo, en las últimas décadas se ha observado que con esta técnica pueden lograrse bajas mortalidad y morbilidad posoperatoria (5,0 % o menos). 16
Por otra parte, en un largo estudio retrospectivo, Seo et al 17 hacen referencia a una supervivencia a los 5 años de 50,0 % para los pacientes con resección hepática. Al respecto, otros autores sugieren que en pacientes con función hepática conservada y estadios tempranos del hepatocarcinoma, esta puede ser de 70,0 %.
En la presente investigación, las únicas localizaciones que alcanzaron los 5 años de sobrevida correspondieron al cáncer de vesícula y páncreas. Entre los factores asociados que contribuyeron a ello figuraron: el tiempo de aparición de los síntomas menor de 3 meses antes de realizado el diagnóstico, el momento del diagnóstico incidental, la resección quirúrgica radical, así como también el estadio clínico II para ambas localizaciones. ]]>
Rios et al,18 en su casuística sobre pronóstico de cáncer de vesícula biliar, alcanzaron una supervivencia global a los 5 años de 17,3 %; también utilizaron un análisis univariante de 9 variables y llegaron a conclusiones semejantes a las referidas en lo concerniente a la obtención de mejores supervivencias (significación estadística con p<0,001) cuando la clínica del paciente y su diagnóstico se hizo con menos de 3 meses, cuando el momento del diagnóstico fue incidental y no intraoperatorio, así como también cuando la colecistectomía fue radical y el estadio clínico se clasificaba en etapas iniciales (0- I- II).Tal como se ha visto en esta serie, la supervivencia global de los pacientes con neoplasias primarias del segmento hepatobiliopancreático se resume de la siguiente forma: al año, 35,0 %; a los 2 años, 32,0 %; a los 3 años, 27,0 % y a los 4 y más de 5 años, 17,6 %. La media de sobrevida alcanzó 20 meses (rango de 14-26) y la mediana 8 (rango de 7-9). En el único estudio similar encontrado en la bibliografía realizado en 1997, en el mencionado centro hospitalario, la supervivencia global a los 30 meses fue de 6 %.6
A juicio de los autores, retomar prácticamente parámetros similares a los utilizados en el estudio precedente, permite afirmar que el desarrollo técnico alcanzado por el grupo que atiende a los afectados por estas neoplasias, así como una mejor selección de los pacientes que requieren tratamiento quirúrgico con intención curativa y quimioterapia adyuvante, han hecho posible mejorar el índice de supervivencia por dichas enfermedades, aunque todavía se considera bajo.
Por todo lo expuesto, se impone mejorar la interrelación entre los niveles primario y secundario de atención médica y establecer grupos de trabajo para el desarrollo de la cirugía del segmento hepatobiliopancreático en cada hospital, que permitan protocolizar la conducta a seguir con estos pacientes.
REFERENCIAS BIBLIOGRÁFICAS
1. Rebasa P. Conceptos básicos del análisis de supervivencia. Cir Esp. 2005;78:222-30.
2. Arribalzaga EB. Interpretación de las curvas de supervivencia. Rev Chilena Cir. 2007 [citado 23 Jul 2011];59(1). Disponible en: http://www.scielo.cl/scielo.php?script=sci_arttext&pid=S0718-40262007000100013
3. Turrini F, Viret F, Moureau L, Guiramand J, Moutardier B, Lelong M, et al. Neoadjuvant chemoradiation and pancreaticoduodenectomy for initially locally advanced head pancreatic adenocarcinoma. Eur J Surg Oncol. 2009;35:1306-11.
4. American Cancer Society. Cáncer de hígado [citado 7 Dic 2011]. Disponible en: http://www.cancer.org/Espanol/cancer/Cancerdehigado/Guiadetallada/cancer-de-higado-what -is-what-is-liver-cancer
5. Morris-Stiff G, Alabraba E, Tan YM, Shapey I, Bhati C, Tanniere P, et al. Assessment of survival advantage in ampullary carcinoma in relation to tumour biology and morphology. Eur J Surg Oncol. 2009;35:746-50.
6. Robles R, Parrilla P, Ramírez P, Sánchez-Bueno F, Marín C, Pastor P, et al. El trasplante hepático aumenta la resecabilidad R0 y la supervivencia de los pacientes con tumor de Klatskin irresecable no diseminado. Cir Esp. 2010; 87(2):82-8.
7. Hoyos S, Guzmán C. Resultados de la duodenopancreatectomia cefálica en el Hospital Pablo Tobón Uribe de Medellín en un período de tres años. Rev Colombiana Cir. 2008;23(1):12-5.
8. Deichler F, Fuentes M, Cárcamo C, Mariangel P. Tumores periampulares. Hallazgos y resultados en 21 casos consecutivos resecados. Cuad Cir (Valdivia). 2006; 20(1): 21-7. ]]>
9. Arroyo GF. Cáncer de vesícula biliar. Oncol Clin. 2003;8(1): 831-7.
10. Ramos Gallardo G. Factores pronósticos en cáncer de vesícula. Rev Invest Clin. 2005; 57(5):662-5.
11. Castillo García JJ, Ruiz Lizárraga J, Escrivá Machado JF, Córdova Pluma VH. Cáncer de vesícula biliar como hallazgo histopatológico posterior a la colecistectomía. Prevalencia e incidencia en el Hospital "Ángeles Pedregal". Acta Méd Grupo Ángeles. 2010 [citado 7 Dic 2011]; 8(3). Disponible en: http://www.medigraphic.com/pdfs/actmed/am-2010/am103c.pdf
12.Sabater L, Calvete J. Neoplasias de páncreas y periampulares: morbimortalidad, resultados funcionales y supervivencia a largo plazo. Cir Esp. 2009;86(3):159-66.
13. Argüello Arias PT. Expression of pancreatic cancer in the National Cancer Institute. Report of an institutional experience. Rev Col Gastroenterol. 2006; 21(3). Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0120 -99572006000300005
14. Goetze TO, Paolucci V. Bene?ts of reoperation of T2 and more advanced incidental gallbladder carcinoma: Analysis of the German registry. Ann Surg. 2008; 247:104-8. ]]>
15. Frena A, Marinillo P, La Guardia G, Martin F. Incidental gallbladder carcinoma. Chir Ital. 2007; 59:185-90.
16. Pawlik TM, Poon RT, Abdalla EK, Zorzi D, Ikai I, Curley SA, et al. Critical appraisal of the clinical and pathologic predictors of survival after resection of large hepatocelular carcinoma. Arch Surg. 2005 [citado 23 Jul 2011];140(5). Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/15897440
17. Seo DD, Lee HC, Jang MK, Min HJ, Kim KM, Lim YS, et al. Preoperative portal vein embolization and surgical resection in patients with hepatocelular carcinoma and small future liver remnant volume: comparison with transarterial chemoembolization. Ann Surg Oncol. 2007 [citado 23 Jul 2011];14(12). Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/17899289
18. Ríos Zambudio A, Sánchez Bueno F, García Marcilla JA, Robles Campos R, Tamayo Rodríguez ME, Balsalobre Salmerón MD, et al. Factores pronósticos del cáncer de vesícula biliar. Gastroenterol Hepatol. 2001; 24(6):281-6. Disponible en: http://www.elsevier.es/es-revista-gastroenterologia-hepatologia-14-articulo-factores -pronosticos-del-cancer-vesicula-13016447
Recibido: 2 de octubre de 2014.
Aprobado: 22 de octubre de 2014.
]]>
Walter Lizardo León Goire. Hospital Provincial Docente Clinicoquirúrgico "Saturnino Lora Torres", avenida de los Libertadores s/n, entre calles 4ta y 6ta, reparto Sueño, Santiago de Cuba, Cuba. Correo electrónico:zenen@medired.scu.sld.cu ]]>