Lilly → tecnología de DNA recombinante.
Tratamiento intensivo
Conociendo que existe una relación entre el control glucémico subóptimo y las complicaciones vasculares, el DCCT demostró que el tratamiento intensivo minimizó las hiperglucemias, redujo el desarrollo de microalbuminuria en el 35 %, y logró una reducción en la prevalencia de la neuropatía y retinopatía, de ahí que sea recomendado para todos los pacientes. Este esquema de tratamiento implica un aumento en la frecuencia de administración (4 veces al día) de la insulina y hace posible la combinación de sus diferentes tipos:
Insulina simple + insulina de acción intermedia
Insulina Lispro + Lantus
Ello permite hacer mediciones y cambios más frecuentes en las dosis, si lo comparamos con la terapia convencional, aunque es importante tener en cuenta que los esquemas a utilizar siempre serán individualizados, dependiendo de la edad del paciente y su estilo de vida. En este tipo de esquemas se describen las hipoglucemias como factor limitante que impide el control glucémico estricto.
Necesidad de semejanza fisiológica: Es necesario mejorar la absorción de la insulina o de nuevas insulinas con el objeto de simular más precisamente el perfil fisiológico de la insulina. Se ensayarán insulinas monoméricas y derivados de insulina". Recomendación del Workshop sobre tratamiento con insulina de la Reunión del JDFI de Mónaco, 1985.
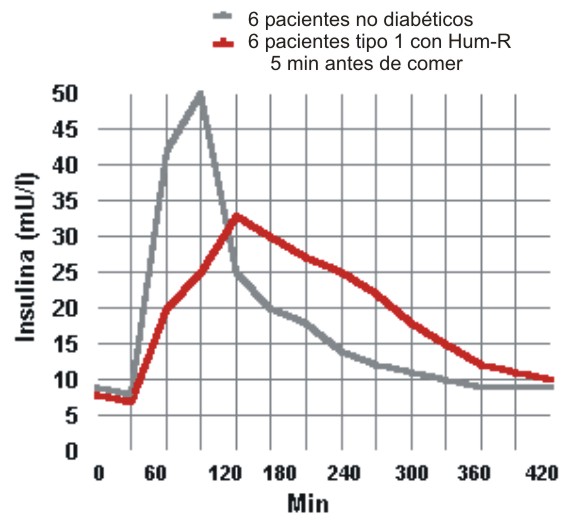
La administración de insulina regular 5 min previos a los alimentos, resulta en un retraso en el inicio y prolongación de la duración de su acción, comparada con la secreción de insulina endógena. Cuando se utiliza la insulina NPH de base sucede que (fig. 1):
- El comienzo de la actividad es lento, por lo que constituye un inconveniente para los pacientes, ya que debe administrarse entre 30 y 60 min antes de comer. ]]> La actividad es prolongada, lo que favorece la aparición de episodios de hipoglucemia posprandial tardía (4-6 h), unido a que sus efectos persisten hasta después de 12 h).
- La utilización de dosis insuficiente provoca descompensación y labilidad glucémica, mientras que la dosis excesiva favorece hipoglucemias interprandiales y nocturnas.
FIG. 1. Limitaciones de la insulina humana corriente.
Por otra parte, al utilizar insulina regular o cristalina antes de las comidas, si la dosis utilizada es insuficiente provoca picos posprandiales, mientras que si es excesiva da lugar a valles (hipoglucemias) posprandiales.
A pesar de la pureza y estabilidad de las preparaciones disponibles de insulina, es evidente que la farmacocinética que se obtiene tras la inyección subcutánea de las preparaciones de insulina estructuralmente intacta, hace difícil conseguir una situación de normoglucemia a lo largo de todo el día.2,3
Análogos de insulina de acción rápida
En el pasado, las características farmacocinéticas de los preparados de insulina eran modificadas añadiendo sustancias que retardaban su absorción (protamina y zinc) y con el uso de cristales de variadas dimensiones. En la última década, la tecnología del ácido desoxirribonucleico (ADN) recombinante ha hecho posible el desarrollo de análogos de insulina con un perfil farmacocinético diferente al de las preparaciones de insulina intacta existentes. Intercambiando el residuo lisina en la posición 28 y prolina en la posición 29 de la cadena ß, se ha obtenido el análogo de acción rápida Lispro. En el análogo de acción rápida Aspart, el residuo prolina de la posición 29 de la cadena ß se ha sustituido por ácido aspártico.
Tras la inyección subcutánea de insulina intacta las concentraciones plasmáticas de insulina alcanzan el pico entre las 2-4 h, claramente retrasado con respecto a la concentración obtenida por individuos normales con secreción endógena de insulina. Esta es la principal causa de la hiperglucemia observada tras la ingesta en las personas con diabetes. El retraso en la absorción de la insulina intacta administrada subcutáneamente se debe a que en esta preparación la insulina tiende a asociarse en clusters hexaméricos, por lo que se necesita un tiempo tras la inyección para que estos clusters se disocien y puedan pasar al torrente circulatorio. Los análogos de acción rápida tienen menor tendencia a la asociación, por lo que se absorben más rápidamente, y consiguen una concentración plasmática aproximadamente 2 veces más elevada y en la mitad de tiempo que la conseguida con la insulina intacta.4
]]> Ventajas potenciales de los análogos de acción rápida:5- En primer lugar, el inicio más rápido de acción.
- El perfil farmacocinético de los análogos permite disminuir los niveles de glucemia posprandiales, y se ha propuesto que ello puede asociarse con una disminución de riesgo de complicaciones cardiovasculares.
- La posibilidad de inyectar la insulina inmediatamente antes de la ingesta, ya que parece que esa es la práctica habitual de la mayoría de los pacientes diabéticos.
- Se han propuesto otras ventajas adicionales en relación con la calidad de vida por la mayor flexibilidad de las pautas de administración, incluida la inyección, incluso posterior a la ingesta, lo cual es extremadamente útil en los niños con patrones erráticos de alimentación.
- El uso de los 2 análogos de acción rápida disponibles en el mercado se sustenta en la mejoría del control metabólico y la reducción de los episodios hipoglucémicos en un 25 % entre los períodos de alimentación en pacientes con diabetes (tipo I, tipo II, niños y gestantes).
- Menor variabilidad de absorción en el lugar de la administración (3 %).
- Menor variabilidad entre pacientes.
- Mejor control del peso, entre otras razones, por disminuir hipoglucemias.
La homología estructural de los análogos de insulina con insulin-growth factor-1 (IGF-1) lleva implícita la preocupación respecto a la progresión de las complicaciones crónicas y el potencial mitogénico con el uso a largo plazo. Por un lado, IGF-1 puede afectar a la progresión de la retinopatía, y por otro, algunos análogos de insulina han mostrado efecto carcinógeno sobre la glándula mamaria de ratas hembras o efecto mitogénico sobre células de osteosarcoma.11
A pesar de estos posibles efectos solo hay datos muy limitados respecto a la seguridad a largo plazo de los análogos, entre otras cosas, porque los pacientes con complicaciones microvasculares relevantes han sido excluidos de la mayoría de los estudios clínicos.
Evidencia científica respecto al uso de análogos de acción rápida
A todos los elementos citados se une la publicación de los resultados del Protocol for a Cochrane Review.12 En total, intervinieron 7 933 participantes en 42 estudios controlados aleatorios. En los pacientes con diabetes tipo I, la diferencia de medias ponderada (DMP) de HbA1c se estimó en -0,1 % (IC del 95 %: -0,2 % a -0,1 %) a favor del análogo de insulina. La DMP de los episodios hipoglucémicos medios globales por paciente por mes fue de -0,2 (IC del 95 %: -1,2 a 0,9) para los análogos, en comparación con la insulina corriente en pacientes con diabetes tipo I. Para los estudios en pacientes con diabetes tipo I, la incidencia de hipoglucemia grave varió de 0 a 247,3 episodios anuales (mediana de 20,3) por cada 100 personas para los análogos de insulina. La incidencia varió de 0 a 30,3 (mediana de 0,6) episodios por 100 personas por año para los análogos de insulina, y de 0 a 50,4 (mediana de 2,8) para la insulina corriente. No se diseñó estudio alguno para investigar los posibles efectos a largo plazo (por ejemplo, mortalidad y complicaciones diabéticas) en particular, en pacientes con complicaciones relacionadas con la enfermedad.
Apidra
El pasado año siguió trayendo novedades para la terapia en DM I, así se da a conocer Apidra en el Informe Público Europeo de Evaluación (EPAR) como nuevo análogo de insulina de acción rápida, cuyo principio activo es la insulina glulisina. Se obtiene mediante tecnología recombinante, producida por una bacteria que ha recibido un gen (ADN) capaz de producir dicha insulina.13,14 Esta insulina es ligeramente diferente a la humana, lo cual hace que actúe con mayor rapidez. Su pico máximo se obtiene a la hora de administrada, pero sus efectos duran menos tiempo, alrededor de 4 h aproximadamente, cuando se compara con la insulina humana normal de acción corta.
Los estudios realizados muestran que puede ser administrada de forma segura y efectiva antes (0-15 min) de una comida, o justo después de ella, obteniéndose un mejor control glucémico posprandial que el alcanzado por la insulina humana regular, y con ello, una reducción de la hemoglobina glucosilada.15-17 Puede ser además administrada en bomba de infusión continua, no incrementa el riesgo de hipoglucemias, y se ha observado igual frecuencia de estas que al utilizar insulina Lispro.18,19 Se utiliza en combinación con insulinas de acción intermedia o prolongada, o con análogos de la insulina, y puede asociarse además a hipoglucemiantes orales. Ha sido aprobada para el tratamiento de adultos con diabetes.
Análogos de acción prolongada
Estos preparados son creados por sustitución y adición de aminoácidos (aa) a la molécula de insulina (Glargine), y por adición de una cadena de ácido graso (Detemir), lo cual favorece el enlace con la albúmina en depósitos subcutáneos (fig. 2).20 Se describió inicialmente su uso en mayores de 6 años, y parece ser más eficaz si se administra por la mañana, obteniéndose una reducción de la HbA1c (-1,2 %), si la comparamos con lo obtenido si su administración es al acostarse (-0,96 %) y al compararla con la NPH nocturna (-0,84 %). Entre sus ventajas se citan:21-25
- Es segura, sin efectos tóxicos ni producción de anticuerpos.
- Mayor absorción que las insulinas convencionales de acción prolongada. ]]> Inicio de acción más lento luego de administración subcutánea.
- Efecto más prolongado que la NPH humana: 24 h.
- Resulta en una concentración casi constante sin picos indeseados.
- Reduce el riesgo de hipoglucemia nocturna e hipoglucemia sin aviso.
- Tiene efecto escaso o nulo sobre el peso corporal, lo que parece estar relacionado con la disminución de la frecuencia de hipoglucemias, y por tanto, requerir menor ingesta para solucionarlas.
- La absorción no varía según lugares de inyección.
- Escasa variabilidad en la absorción de un día a otro, por lo que produce una menor fluctuación de glucemia basal.
- Puede administrarse en cualquier horario, pero siempre se aconseja sea a la misma hora.
- La Detemir específicamente, incrementa su duración de forma exponencial al incrementar la dosis.

FIG. 2. Análogos de acción prolongada.
Entre sus desventajas se encuentran las siguientes:26,27
- Requiere al menos 3 días para alcanzar niveles estables, por lo que no se deben cambiar las dosis diarias, sino cada 3 días.
- No está indicada en diabetes gestacional.
- Su administración puede ser únicamente subcutánea.
- No permite mezclas con otra insulina o diluyentes.
Para indicar Lantus se reduce el 20 ó 30 % de la cantidad de insulina NPH utilizada previamente; y se indica observar como precaución, la lactancia materna, la insuficiencia renal y la hepática.
Nuevos sistemas de liberación de insulina
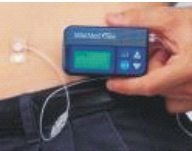
Bomba de infusión
]]> La efectividad de la infusión subcutánea continua de insulina había sido descubierta y usada primeramente en los años 70 y 80. La primera bomba en niños fue descrita en 1979 en el Yale Hospital. Ahora ha sido reintroducida con una tecnología sin dudas mejorada28,29 (fig. 3).FIG. 3. Terapia con bomba de insulina.
Los avances técnicos y la mejoría de los resultados han llevado, en los últimos años, a un mayor interés en el tratamiento mediante bombas de infusión continua de insulina en los niños y adolescentes con diabetes tipo I,30,31 tratamiento que se ha incrementado también en la edad infantil, y en algunos países como EE. UU. ha llegado a abarcar al 25 % de los niños y adolescentes con DM I. En Suecia este tipo de terapia se administra al 12-15 % de la población pediátrica con diabetes. Además de las indicaciones puramente médicas, la mejoría de la calidad de vida es también un aspecto muy importante a tener en cuenta cuando se plantee este tipo de terapia.
El éxito de la terapia con bombas va a depender de muchos factores, entre ellos, de poder contar con Unidades de Diabetes Pediátricas expertas en esta modalidad de tratamiento, disponibles las 24 h del día con programas adecuados de formación y reciclaje, así como motivación de los pacientes. En las fases iniciales es imprescindible una buena formación de los educadores en diabetes (diabetólogos pediatras, educadores en diabetes, dietistas, sicólogos y profesores) para poder educar y motivar a los pacientes.
Se utiliza un análogo de insulina de acción rápida, una infusión basal que cubre la noche y períodos prepandriales, y bolos para cubrir picos pospandriales calculados según cada comida y merienda. Usualmente se administra en glúteos o abdomen. Entre sus ventajas se destacan:32-34
- No existen limitaciones por la edad.
- La administración es fácil, con disminución del número de pinchazos e inserción no dolorosa de la cánula.
- Permite la administración de dosis muy pequeñas.
- Mejora el control metabólico disminuyendo las oscilaciones glucémicas. ]]> Reduce la frecuencia de hipoglucemias e hipoglucemias sin aviso.
- Mayor facilidad para ajustar insulina según ingesta de carbohidratos.
- Mayor flexibilidad.
Entre sus desventajas se encuentran las siguientes:35-37
- Incidencia controvertida de complicaciones agudas.
- Olvido de bolos.
- Obstrucción de la cánula por sangre o doblamientos.
- Salida de la aguja de la zona de punción.
- Relaciones sexuales. ]]> Alteraciones de la imagen corporal, sobre todo en chicas.
- Dificultades tecnológicas.
- Sistema altamente costoso.
Insulina inhalable
En la búsqueda incesante de alternativas terapéuticas en el tratamiento de la diabetes surgió la posibilidad de la vía inhalatoria para la administración de la insulina.38,39 El 26 de enero de 2006 la primera insulina inhalable de la historia conocida como Exubera fue aprobada por la Unión Europea, comprobándose su similitud en cuanto a reproducibilidad y efectividad en relación con la administración subcutánea (fig. 4).40-42
FIG. 4. Aerosoles.
Específicamente, la Agencia Europea de Medicamentos decidió incluirla como indicaciones en el tratamiento de la diabetes tipo II en adultos mayores de 18 años que no están adecuadamente controlados con insulina; y para la diabetes mellitus tipo I, pero como parte adicional a tratamientos con insulina de acción intermedia o prolongada de administración inyectable. Pfizer, el laboratorio farmacéutico que la produjo, dijo que su costo de desarrollo sobrepasó los 1 000 millones de dólares, noticia que es, sin dudas, la más importante en lo que va del año 2006.
Como ventajas se reporta:43-45
- Absorción más rápida en relación con la insulina simple de administración subcutánea. ]]> Inicio de acción similar a la Lispro subcutánea y mayor duración.
- Logra disminuir el número de pinchazos.
- Mejora la calidad de vida de los pacientes.
- Borraría los picos relacionados con la ingesta de alimentos.
- Tiene escasa variabilidad farmacocinética y farmacodinámica.
Como desventajas se citan:46,47
- Requiere asociación con una dosis de insulina subcutánea (SC) de acción prolongada.
- Para obtener iguales efectos que con la insulina SC se requieren 6 veces mayor cantidad.
- Se desconocen los efectos sobre los alvéolos pulmonares que pudiera provocar la terapia prolongada. ]]> No puede ser utilizada en pacientes con disfunciones del lóbulo frontal o dispraxias.
- No está indicada en pacientes con asma bronquial, enfisema pulmonar, fumadores, u otra enfermedad respiratoria crónica.
- No está aprobado su uso en pacientes en edades pediátricas ni en embarazadas .
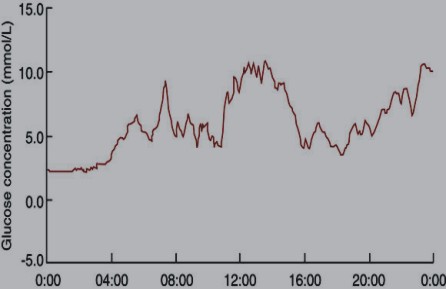
Paralelo al avance incesante de la terapia insulínica en DM I, se han desarrollado nuevos sistemas de monitoreo de glucosa, facilitando el manejo de los diferentes esquemas de tratamiento insulínico, e incluso permitiendo en muchos casos identificar el momento exacto del descontrol metabólico, razones por las cuales nos pareció de utilidad revisar someramente algunos elementos de interés sobre los sistemas de monitorización de glucosa (fig. 5).
FIG. 5. Monitoreo de glucosa continuo.
Monitoreo de glucosa continuo
Las mediciones intermitentes de glucosa capilar dan una visión limitada de los niveles de glucosa sanguínea, por las fluctuaciones que esta sufre durante las 24 h. La reciente introducción de sistemas de monitoreo continuo constituye un avance importante en el manejo de la enfermedad.48,49
Su asociación con la bomba de infusión continua de insulina permite un control glucémico exhaustivo.50 Revela fluctuaciones de hiperglucemias pospandriales e hipoglucemias nocturnas asintomáticas;51-53 sin embargo, se trata de sistemas extremadamente costosos (5 000 dólares o más), de ahí que se utilicen solo para estudios cortos.54
Monitoreo de glucosa no invasivo
La aplicación de la electrónica y el desarrollo de microprocesadores en los bioprocesos han posibilitado la introducción de sistemas de monitorización de glucosa no invasivos. A través de dispositivos colocados sobre la piel, por mecanismos de iontoforesis reversa, implantación subcutánea directa, o microdiálisis, es capaz de detectar pulsos variables de glucemia.55-57 Una de sus presentaciones es en forma de relojes pulsera aprobados en EE. UU. para mayores de 7 años; sin embargo, son sistemas muy costosos (cerca de 1 000 dólares + 100 por cada sensor cuya duración es de solo 12 h), por lo que no se utiliza en la práctica de rutina, se reserva para casos críticos, de difícil control metabólico, o historia de hipoglucemias asintomáticas.54
Conclusiones y perspectivas
]]> Actualmente los médicos y todo el personal dedicado a la atención de personas con diabetes, contamos con una amplia variedad de alternativas terapéuticas y un soporte tecnológico, que son el resultado de la enorme e incansable investigación científica que se lleva a cabo en todo el mundo, del esfuerzo de numerosos especialistas de la materia, y del empeño de gobiernos y autoridades de salud.Es indudable que la ciencia no descansa, y crecientes expectativas están creadas alrededor de la terapia en DM I, no siendo esto exclusivo del tratamiento insulínico, por lo que consideramos válido recordar algunos de estos elementos. El trasplante de páncreas e islotes, cuya limitante más seria sigue siendo el empleo de agentes inmunosupresores, ha generado la búsqueda de anticuerpos que actúen bloqueando las señales coestimuladoras en células T, como el AntiCD154 58 ensayado en primates, no en humanos, con resultados verdaderamente alentadores (1 año de normoglucemia pos trasplante sin efectos secundarios).
Por otra parte, la introducción de agentes inmunosupresores con menos efectos adversos y no diabetógenos resulta prometedor; y aún más esperanzador, cuando hablamos de terapia génica, favorecida por el desarrollo incesante de la ingeniería genética y la biotecnología. Así surgió la posibilidad de expandir células humanas para que se repliquen de manera continua in vitro. Se identificaron 3 fuentes fundamentales con potencial de expansión ex vivo: las células madres pluripotenciales de origen embrionario, cuya ventaja se fundamenta en la capacidad de replicación espontánea manteniendo un cariotipo normal; las células fetales, cuya limitante lo constituyen problemas de tipo ético, ya que el tejido proviene de abortos; y las células derivadas de islotes aislados de donantes de órganos, con mejores oportunidades de replicación. La aplicación de matrices extracelulares con ciertas particularidades y algunos factores de crecimiento, ha hecho posible inducir la replicación de células ß humanas.59 La utilización de vectores víricos y no víricos posibilita la introducción de genes en las células endocrinas,60 y por último, como otra línea potencial de la terapia génica, está la modificación de las células presentadoras de antígenos, con el propósito de evitar la recurrencia de la diabetes en la célula trasplantada.61
Unido a estas novedades, la búsqueda de análogos de insulina con características farmacocinéticas más cercanas a la insulina producida por el páncreas normal y sistemas de liberación cada día menos agresivos, contribuirán, sin lugar a dudas, a hacer más llevadera la enfermedad. En la medida que se despejan incógnitas relacionadas con la fisiopatología y la etiopatogenia de la diabetes, se han podido crear estrategias terapéuticas con el propósito de prevenir la enfermedad, luego de establecida mantener un control metabólico estable, reducir o retardar la aparición de complicaciones, y alcanzar una mejoría en la calidad de vida de las personas con diabetes.
Summary
Advances in insulin-therapy in type 1 diabetes mellitus. Success and failures
History of development of pharmacological treatment of diabetes had an essential chapter in descovery of insulin and its introduction as therapy of Type 1 diabetes. Knowledge of its complications, lead to the need of a more sophisticated therapy. Since then, insulin preparations and therapeutical strategies has been initially developing at the expense of insulin origin, and then with incorporation of substances modifying its absorption. As long as in 1990, emerged insulin analogues with an special change ability in its pharmacokinetics. Then, new ways of release were introduced, e.g. continuous infusion pumps, aerosols, and all this supported by new systems of glucose monitoring. In the pas decade, islet transplant and gen therapy with obtention of ß cells from pluripotential stem cells, increase expectation in this field. All these elements confirm the endless path in the search of efficaceous therapeutics in treatment of Type 1 diabetes mellitus. Aim of this paper is to expose main advances on the subject of insulin therapy and to think over sucess and failures in its introduction.
Key words: Insulin analogues, continous infusion pumps, aerosols, monitoring systems.
Referencias bibliográficas
1. Ovalle BJ. Guía para la selección del tratamiento farmacológico en la diabetes mellitus. En: Sociedad Mexicana de Nutrición y Endocrinología. Sistema de actualización médica en diabetes. México: Editorial Intersistemas S.A.; 2000.p.157-64.
2. Zinman B. The physiological replacement of insulin: an elusive goal. N Engl J Med. 1989;321:363-70.
3. Insulina Lispro-Humalog. Fundamentos para su desarrollo. Disponible en: www.lilly-argentina.com/trabclin/lispro
4. Howey DC, Bowsher RR, Brunelle RL, Woodworth JR. (Lys (B28),Pro(B29)-human insulin. A rapidly abserbed analogue of human insulin. Diabetes. 1994;43:396-402.
5. Navarro Pino T. Nuevos análogos de insulina rápida. Disponible en: www.svedyn.com. Actualizado Octubre 2005.
6. Melki V, Renard E, Lassmann-Vague V, Boivin S, Guerci B, Hanaire-Broutin H, et al. Improvement of HbA1c and blood glucose stability in IDDM patients treated with lispro insulin analog in external pumps. Diabetes Care. 1998;21:977-82.
7. Davey P, Grainger D, McMillan J, Rajan N, Aristides M, Gliksman M. Clinical outcomes with insulin lispro compared with human regular insulin: a meta-analysis. Clinical Therapeutics. 1997;19:656-74.
8. Bolli GB, DiMarchi RD, Park GD, Pramming S, Koivisto VA. Insulin analogues and their potential in the management of diabetes mellitus. Diabetologia. 1999;42:1151-67.
9. Shukla VK, Otten N. Insulin lispro: a critical evaluation. Ottawa: Canadian Coordinating Office for Health Technology Assessment. 1999;18.
10. Gale EAM, UK Trial Group. A randomized, controlled trial comparing insulin lispro with human soluble insulin in patients with type 1 diabetes on intensified insulin therapy. Diabetic Medicine. 2000;17:209-14.
11. Kurtzhals P, Schäffer L, Sorensen A, Kristensen C, Jonassen I, Schmid C, Trub T. Correlation of receptor binding and metabolic and mitogenic potencies of insulin analogues designed for clinical use. Diabetes. 2000;49:999-1005.
12. Siebenhofer A, Plank J, Berghold A, Narath M, Gfrerer R, Pieber TR. Análogos de insulina de acción rápida versus insulina humana corriente en pacientes con diabetes mellitus (Revisión Cochrane traducida). En: La Biblioteca Cochrane Plus, número 4, 2005. Oxford, Update Software Ltd. Disponible en: http://www.update-software.com (Traducida de The Cochrane Library , 2005 Issue 4. Chichester, UK: John Wiley & Sons).
13. Informe público europeo de evaluación (EPAR) Apidra.
14. Barlocco D. Insulin glulisine. Aventis Pharma. Curr Opin Investig Drugs. 2003;4(10):1240-4.
15. Rave K, Klein O, Frick AD, Becker RH. Advantage of premeal-injected insulin glulisine compared with regular human insulin in subjects with type 1 diabetes. Diabetes Care. 2006;(8):1812-7.
16. [No authors listed] Insuline glusine (Apidra): new rapid-acting insulin. Med Lett Drugs Ther. 2006;48(1233):33-4.
17. Garg SK, Ellis SL, Ulrich H. Insulin glulisine: a new rapid-acting insulin analogue for the treatment of diabetes. Expert Opin Pharmacother. 2005;(4):643-51.
18. Cox SL. Insulin glulisine. Drugs Today (Barc). 2005 Jul; 41(7):433-40.
19. Robinson DM, Wellington K. Insulin glulisine. Drugs. 2006;66(6):861-9.
20. Dunn CJ, Plosker GL, Keating GM, McKeage K, Scott LJ. Insulin glargine: an updated review of its use in the management of diabetes mellitus. Drugs. 2003; 63(16):1743-78.
21. Saz Franco JA. La insulina Glargina (Lantus). Disponible en: www.adezaragoza.org/diabetes/index
22. Chase HP, Dixon B, Pearson J, Fiallo-Scharer R, Walravens P, Klingensmith G, et al. Reduced hypoglycemic episodes and improved glycemic control in children with type 1 diabetes using insulin glargine and neutral protamine Hagedorn insulin. J Pediatr. 2003;143(6):704-6.
23. Schober E, Schoenle E, Van Dyk J, Wernicke-Panten K. Pediatric Study Group of Insulin Glargine. Comparative trial between insulin glargine and NPH insulin in children and adolescents with type 1 diabetes mellitus. J Pediatr Endocrinol Metab. 2002;15(4):369-76.
24. Carlos Rubio-Terrés, Javier Rodríguez, Bjorn Bolindre, Pedro de Pablos. Análisis coste-utilidad del tratamiento de la diabetes mellitus con insulina glargina o insulina NPH en España. Originales Insulina Glargina ReES. 2003 2(6).
25. Wang F, Carabino JM, Vergara CM. Insulin glargine: a systematic review of a long-acting insulin analogue. Clin Ther. 2003;25(6):1541-77.
26. Diabetes information. Insulins. Lantus Insulin.htm. Disponible en: www.diabetes mall.health through information
27. Wang F, Carabino JM, Vergara CM. Insulin glargine: a systematic review of a long-acting insulin analogue. Clin Ther. 2004; 26(7):1179-81.; discussion 1182-3.
28. Pickup JC. Are insulin pumps underutilized in type 1 diabetes? Yes. Diabetes Care. 2006;29(6):1449-52.
29. Tamborlane WV. Fulfilling the promise of insulin pump therapy in childhood diabetes. Pediatr Diabetes. 2006;7Suppl 4:4-10.
30. Danne T , Tamborlane WV. Insulin pumps in pediatrics: We have the technology. We have the evidence. Why are still so few kids using it? Pediatr Diabetes. 2006;7Suppl 4:2,3.
31. Weinzimer SA, Swan KL, Sikes KA, Ahern JH. Emerging evidence for the use of insulin pump therapy in infants, toddlers, and preschool-aged children with type 1 diabetes. Pediatr Diabetes. 2006;7Suppl 4:15-9.
32. Battelino T. Risk and benefits of continuous subcutaneous insulin infusion (CSII) treatment in school children and adolescents. Pediatr Diabetes. 2006;7Suppl 4:20-4.
33. Lauritzen T, Pramming S, Deckert T, Binder C. Pharmacokinetics of continuous subcutaneous insulin infusion. Diabetologia. 1983;24:326-9.
34. Chase HP, Horner B, McFann K, Yetzer H, Gaston J, Banion C, et al. The use of insulin pumps with meal bolus alarms in children with type 1 diabetes to improve glycemic control. Diabetes Care. 2006; 29(5):1012-5.
35. Hanas R, Adolfsson P. Insulin pumps in pediatric routine care improve long-term metabolic control without increasing the risk of hypoglycemia. Pediatr Diabetes. 2006;7(1):25-31.
36. Hanas R, Ludvigsson J. Hypoglycemia and ketoacidosis with insulin pump therapy in children and adolescents. Pediatr Diabetes. 2006;7 Suppl 4:32-8.
37. Shalitin S, Phillip M. Closing the loop: combining insulin pumps and glucose sensors in children with type 1 diabetes mellitus. Pediatr Diabetes. 2006;7Suppl 4:45-9.
38. Gonda I. Systemic delivery of drugs to humans via inhalation. J Aerosol Med. 2006; 19(1):47-53.
39. Mandal TK . Inhaled insulin for diabetes mellitus. Am J Health Syst Pharm. 2005;62(13):1359-64.
40. [No authors listed] Insulin by inhaler: new option for diabetes treatment. Harv Womens Health Watch. 2006;13(8):5.
41. White S, Bennett DB, Cheu S, Conley PW, Guzek DB, Gray S, et al. EXUBERA: pharmaceutical development of a novel product for pulmonary delivery of insulin. Diabetes Technol Ther. 2005;7(6):896-906.
42. Barnett AH. Exubera inhaled insulin: a review. Int J Clin Pract. 2004;58(4):394-401.
43. Rave K, Nosek L, Heinemann L, Gonzales C, Ernest CS, Chien J, et al. Inhaled micronized crystalline human insulin using a dry powder inhaler: dose-response and time-action profiles. Diabet Med. 2004;21(7):763-8.
44. Rave KM, Nosek L, de la Pena A, Seger M, Ernest CS 2nd, Heinemann L , et al. Dose response of inhaled dry-powder insulin and dose equivalence to subcutaneous insulin lispro. Diabetes Care. 2005;28(10):2400-5.
45. Patton JS, Bukar JG, Eldon MA. Clinical pharmacokinetics and pharmacodynamics of inhaled insulin. Clin Pharmacokinet. 2004;43(12):781-801.
46. Board M, Allen SC . A simple drawing test to identify patients who are unlikely to be able to learn to use an inhaler. Int J Clin Pract. 2006;60(5):510-3.
47. Hussain A, Majumder QH, Ahsan F. Inhaled insulin is better absorbed when administered as a dry powder compared to solution in the presence or absence of alkylglycosides. Pharm Res. 2006; 23(1):138-47. Epub 2006 Dec 7.
48. Paty BW, Senior PA, Lakey JR, Shapiro AM, Ryan EA. Assessment of glycemic control after islet transplantation using the continuous glucose monitor in insulin-independent versus insulin-requiring type 1 diabetes subjects. Diabetes Technol Ther. 2006;8(2):165-73.
49. Ludvigsson J, Isacson. Clinical use of glucose sensors in the treatment of diabetes in children and adolescents. Pract Diab Int. 2003;20(1):7-12.
50. Danne T, von Schutz W, Lange K, Nestoris C, Datz N, Kordonouri O. Current practice of insulin pump therapy in children and adolescents-the Hannover recipe. Pediatr Diabetes. 2006;7 Suppl 4:25-31.
51. Cypryk K, Pertynska-Marczewska M, Szymczak W, Wilcynski J, Lewinski A . Evaluation of metabolic control in women with gestational diabetes mellitus by the continuous glucose monitoring system: a pilot study. Endocr Pract. 2006;12(3):245-50.
52. Melki V, Ayon F, Fernandez M, Hanaire-Broutin H. Value and limitations of the continuous glucose monitoring system in the management of type 1 diabetes. Diabetes Metab. 2006;32(2):123-9.
53. Wilhelm B, Forst S, Weber MM, Larbig M, Pfutzner A, Forst T. Evaluation of CGMS (R) During Rapid Blood Glucose Changes in Patients with Type 1 Diabetes. Diabetes Technol Ther. 2006; 8(2):146-55.
54. Chase JG, Hann CE, Jackson M, Lin J, Lotz T, Wong XW, Shaw GM. Integral-based filtering of continuous glucose sensor measurements for glycaemic control in critical care. Comput Methods Programs Biomed. 2006;82(3):238-47.
55. Connolly P, Cotton C, Morin F . Opportunities at the skin interface for continuous patient monitoring: a reverse iontophoresis model tested on lactate and glucose. IEEE Trans Nanobioscience. 2002;1(1):37-41.
56. Reis N, Gonçalves CN, Vicente AA, Teixeira JA. Proof-of-concept of a novel micro-bioreactor for fast development of industrial bioprocesses. Biotechnol Bioeng. 2006; [Epub ahead of print] (En prensa).
57. Renard. Implantable glucose sensors for diabetes monitoring. Minim Invasive Ther Allied Technol. 2004;13(2):78-86.
58. Kenyon NS, Chatzipetrou M, Masetti M. Long term survival and function of intrahepatic islet allografts in Rhesus monkeys treated with humanizated anti-CD154.Proc Nati Acad Sci. USA, 1999;96:8132-7.
59. Hayek A, Beattie GM, Cirulli V. Growth factor/ matrix induced proliferation of human adult ß-cells. Diabetes. 1995;44:1458-60.
60. Leibowitz G, Beattie GM, Kafri T. Gene transfer to human pancreatic endocrine cells using viral vectors. Diabetes. 1999;48:745-53.
61. Giannnoukakis N, Rudert WA, Robbins PD. Targeting autoimmune diabetes with gene therapy. Diabetes. 1999;48:2107-21. Recibido: 21 de octubre de 2006. Aprobado: 11 de enero de 2007.
Dra. Tania Mayvel Espinosa Reyes. Calle 19 # 638, entre B y C, Vedado, municipio Plaza, Ciudad de La Habana, Cuba. E mail: tania.espinosa@infomed.sld.cu
1Especialista de II Grado en Endocrinología Pediátrica. Investigadora Agregada. Departamento de Endocrinología Pediátrica. Instituto Nacional de Endocrinología. ]]> 2Especialista de I Grado en Medicina General Integral. Residente de 3er. año de Endocrinología Pediátrica. Departamento de Endocrinología Pediátrica. Instituto Nacional de Endocrinología.
]]>