Presentación de caso
Embolectomía tardía en isquemia aguda de miembros inferiores
Late embolectomy in acute lower limb ischemia
Krystel Johana Pérez Prada, Raiko Antonio Pérez Hernández, Carlos Noel Torres Tamayo
Hospital Provincial "Dr. Antonio Luaces Iraola". Ciego de Ávila, Cuba.
]]>
RESUMEN
La isquemia aguda es la interrupción brusca del aporte sanguíneo a un determinado territorio del organismo. Su causa más frecuente, la embolia arterial, consiste en la oclusión también brusca de una arteria sana por material trombótico formado en un territorio proximal al del accidente y que desencadena un cuadro que, de no diagnosticarse y tratarse adecuadamente, puede comprometer la vida del paciente. Existe una estrecha relación entre la gravedad del cuadro isquémico y el tiempo transcurrido de manera que si no se toman medidas agresivas a tiempo raramente se resuelve de manera satisfactoria. La revascularización es considerada menos efectiva después de 8 a 10 h de isquemia, tiempo después del cual muchos se abstienen de operar debido al temido síndrome de reperfusión; sin embargo, algunos refieren éxitos con embolectomías tardías. Se presenta un caso de embolismo arterial a miembro inferior derecho por arritmia cardiaca, que llegó al servicio de Cirugía Vascular del Hospital Provincial "Dr. Antonio Luaces Iraola", con 72 h de evolución. Se le realizó embolectomía femoral con catéter de Fogarty con resultados satisfactorios, lo que apoya la hipótesis de que se debe intentar reperfundir la extremidad siempre que se demuestre viabilidad de los tejidos y no exista gangrena, independientemente del tiempo transcurrido.
Palabras clave: Isquemia aguda; embolectomía tardía; síndrome de re-perfusión.
ABSTRACT
Acute ischemia is the sudden interruption of the blood flow in a specific area of the body. Its most common cause is arterial embolism consisting of abrupt occlusion of a healthy artery by thrombotic residues formed in an area near the stroke and unleashing a clinical picture that should be adequately diagnosed and treated to avoid death. There is close relationship between the severity of ischemia and the time elapsed because if no aggressive actions are taken in due time, the results are rarely satisfactory. Revascularization is considered less effective 8 to 10 hours after ischemia. After this time many surgeons refrain from performing surgery due to the frightening reperfusion syndrome. However some had documented successful results with late embolectomy. Here is a case of arterial embolism in right lower limb owing to cardiac arrhythmia. The patient arrived to the Vascular Surgery service after 72 hours of the event; he was performed femoral embolectomy with Fogarty catheter and the achieved results were satisfactory, which supports the hypothesis of trying to reperfusing the affected limb whenever tissue viability exists and gangrene is not present, regardless of time elapsed.
Keywords: Acute ischemia; late embolectomy; reperfusion syndrome.
]]> INTRODUCCIÓN
El embolismo arterial presenta complicaciones muy graves. Los daños irreversibles pueden iniciarse dentro de las primeras seis horas y las recomendaciones hablan de operar dentro de las primeras ocho horas.1
Actualmente, el tratamiento óptimo en la mayoría de los casos de embolismo arterial, es la embolectomía quirúrgica. Esto requiere un diagnóstico rápido de isquemia arterial aguda, junto con el reconocimiento de una etiología embólica, basado en las características clínicas del cuadro. La mayor tendencia al tratamiento quirúrgico en los últimos 30 años se debe fundamentalmente a la introducción de los anticoagulantes, a la mejora en las técnicas de cirugía vascular y sobre todo, a la simplificación en el procedimiento quirúrgico, que implicó la introducción del catéter de Fogarty para la realización de las embolectomías.2
La revascularización de una extremidad después de un período de isquemia prolongado puede estar asociada a la aparición de complicaciones locales y sistémicas (síndrome de revascularización) las cuales resultan en altos índices de amputación y muerte.3
El significado clínico de una oclusión arterial aguda esta predicho más frecuentemente en base a la duración de la isquemia, sin embargo, los pacientes que tienen eventos isquémicos de duración equivalente pueden tener lesiones de diferente magnitud lo que sugiere que otros factores pueden también ser de importancia.4
Haimovici 5 definió la embolectomía tardía como aquella realizada posterior a las 12 horas de iniciado el cuadro isquémico.5 Algunos autores definen que para que una embolectomía tardía presente buenos resultados debe cumplir cuatro criterios:1,6
1. Que el vaso afectado tenga una íntima relativamente en buen estado.
2. Que no haya adherencia del émbolo y del trombo secundario a la íntima.
3. Un árbol arterial distal libre.
4. Un inicio precoz del tratamiento anticoagulante.
]]> Sin embargo, según Haimovici,5 la decisión de realizar una embolectomía tardía debe realizarse al tener en cuenta el estado de la extremidad. La operabilidad depende de si el miembro muestra todavía signos de que los tejidos son viables.En un esfuerzo para clasificar la magnitud de la isquemia aguda para normalizar los registros de su evolución, la Sociedad para la Cirugía Vascular (Society for Vascular Surgery: SVS) estableció un comité al respecto que publicó lo que ahora se conoce como los criterios de Rutheford que la divide en tres clases según la viabilidad de la extremidad y la necesidad de cirugía.7
Por todo lo anterior se decide presentar un caso de embolectomía arterial satisfactoria en un cuadro de isquemia aguda de 72 horas de evolución.
PRESENTACIÓN DEL CASO
Paciente masculino, blanco, de 70 años de edad, con antecedentes de hipertensión arterial (HTA) hace alrededor de 12 años bajo tratamiento regular con Enalapril e Hidroclorotiazida. Acude a consulta de angiología por presentar dolor intenso en el miembro inferior derecho, con cianosis de la extremidad, acompañado de parestesia y ligera impotencia funcional; además de tener cifras elevadas de tensión arterial. Este cuadro fue empeorando con el paso del tiempo y llega al Servicio de Cirugía Vascular con 72 h de evolución, refiriendo dolor, frialdad y cianosis de la pierna y del pie derecho.
Examen físico
Se observó el miembro inferior derecho con gradiente térmico hasta el tercio inferior del muslo, cianosis reversible que se extendía desde la articulación de la rodilla hasta el pie, ausencia del pulso pedio, tibial posterior y poplíteo, hiporreflexia osteotendinosa y disminución de la motilidad de los dedos. El pulso radial tenía 140 latidos/min y arrítmico. La cifra de tensión arterial era de 170/ 100 mmHg. ]]>
Exámenes complementarios
• Hemoquímica
- Grupo sanguíneo: B negativo
- Hemoglobina: 121 g/L
- Conteo de leucocitos: 12,6 × 109/L
- Eritrosedimentación: 20 mm/h
- Glucosa en ayuna: 4,8 mmol/L
- Creatinina: 110,0 umol/L
]]> - Ácido úrico: 235 umol/L,- ALT: 12 U/I, AST: 22 U/I
- Colesterol total: 8,2 mmol/L
- Triglicéridos 2,3 mmol/L
- Tiempo de sangramiento: 1 min
- Tiempo de coagulación: 8 min
- Conteo de plaquetas: 200 × 109/L
• Electrocardiograma: fibrilación auricular con respuesta ventricular rápida.
• Ultrasonido vascular: en el informe del ultrasonido vascular aparecía: eje femoral izquierdo permeable, no ateromatosis; espectro de flujo trifásico con una velocidad del pico sistólico de 90 cm/s; todos los vasos de la pierna permeables con espectro de flujo y velocidades dentro de los parámetros normales; arteria femoral común derecha permeable, sin ateromatosis; espectro de flujo trifásico con VPS 70 cm/s; arteria poplítea con ausencia de flujo y presencia de elemento ecogénico en su luz que se extiende desde su primera porción hasta el origen de la arteria tibial anterior.
]]>
Conducta médica seguida
Se interconsultó con el Servicio de Cardiología; se discutió el caso en el colectivo de trabajo y previa consulta con el paciente y sus familiares se decidió como tratamiento quirúrgico la embolectomía.
Bajo anestesia espinal se realizó una incisión sobre el Triángulo de Scarpa profundizando por planos hasta localizar, disecar y controlar las arterias femorales derechas (común, femoral superficial y femoral profunda).
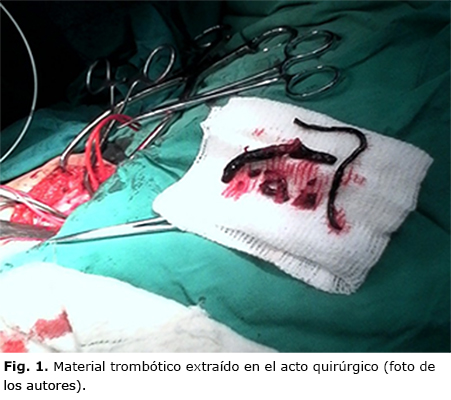
Previa heparinización sistémica y clampeo de los tres vasos se practicó una embolectomía arterial femoral derecha mediante una arteriotomía transversal en arteria femoral común extrayéndose distalmente abundante material trombótico (Fig. 1).
Se constató una permeabilidad proximal y distal mediante la comprobación del flujo sanguíneo anterógrado y retrógrado, por visualización directa del mismo, se instila suero heparinizado en ambos sentidos y se procede a la arteriorrafia. Se cierra por planos hasta llegar a piel. La cirugía se realizó en un tiempo de 45 min.
El paciente recupera pulsos poplíteo, pedio y tibial posterior en el postoperatorio inmediato. Se envía a recuperación indicando hidratación parenteral, heparina de bajo peso molecular a dosis terapéutica, inhibidor de la enzima convertidora de angiotensina (IECA), beta bloqueador, furosemida, vitaminas C y E por vía endovenosa.
En los días siguientes el paciente recuperó la motilidad y sensibilidad del miembro afectado aunque presentó dolor y edema moderado. Los pulsos distales seguían presentes aunque aparecieron lesiones isquémicas distales en los dedos. (Fig. 2).
]]> No se constató deterioro de la función renal, mantuvo una diuresis adecuada con valores normales de creatinina sérica y un ligero aumento del conteo global de leucocitos (14,3 × 109 /L).Una vez desaparecido el edema y la leucocitosis se le da alta hospitalaria luego de 16 días de ingreso bajo anticoagulación oral con Warfarina sódica (INR= 2,53), IECA, beta bloqueador, furosemida y vitamina E via oral. Se le da seguimiento por consulta externa y a los 37 días posteriores a la cirugía se constató una delimitación casi completa de las lesiones isquémicas. Se realizó necrectomía de las mismas con la desarticulación de la falange distal del primer artejo. Se dejaron las lesiones abiertas para un cierre por segunda intención; con fondo limpio, buena coloración, sangramiento activo y puntos de granulación útil. (Fig. 3)
DISCUSIÓN
La aparición repentina del flujo sanguíneo normal en el músculo esquelético después de períodos prolongados de isquemia daña a las células musculares. La rabdomiólisis y el consecuente paso del contenido celular de los miocitos a la circulación venosa resulta en el desarrollo del síndrome post revascularización, el cual está caracterizado por lesiones graves tanto locales (edema de la extremidad, fenómeno de no reflujo y síndrome compartimental) como sistémicas (hiperkaliemia, trastornos del ritmo cardíaco, mioglobinuria, acidosis metabólica, fallo renal).3,8,9
La duración de la isquemia es considerada por muchos el factor clínico más importante y determinante de los resultados. En estudios de experimentación en los cuales se someten a isquemia grupos musculares de extremidades inferiores se ha visto que con cinco horas de isquemia en el 90 % de los casos había cambios de necrosis muscular.1,3,4
Estudios como estos conllevan a que muchos cirujanos vasculares decidan evitar una embolectomía cuando el tiempo transcurrido es mayor a 6 o 8 h.1,5 Sin embargo, el flujo sanguíneo colateral, la localización muscular y el tipo de fibra también pueden ser un determinante significativo.4
Así se encuentran algunos grupos que defienden la realización de la embolectomía tardía como es el de Torres y otros 4 registran en 90 casos operados en un rango de 10 a 104 h, el 32,3 % de pacientes amputados y 10 % de fallecidos; mientras que Sierra Juárez y otros,1 publican que de los casos operados 78 % sin complicaciones, 16 % amputados y 6 % fallecidos. En este estudio el promedio de días entre el inicio del cuadro y la embolectomía fue de 12 días. Estos autores llegaron a la conclusión de que una masa muscular menor y el reposo de la extremidad pudieran ser factores favorables para el éxito de la cirugía.1
Se ha referido que los pacientes a los que se les indicó anticoagulación desde el diagnóstico de la isquemia aguda, la oportuna interconsulta con los servicios de cardiología y las embolectomías realizadas por cirujanos vasculares son los de mejores resultados; así, unos hablan de 12, 24 horas e incluso de varios días.1,6,10
]]> Los resultados publicados de la embolectomía arterial tardía indican que aun cuando la intervención se realice uno o varios días después del límite óptimo de tiempo aceptado es posible lograr una restauración suficiente del flujo arterial del miembro, aunque por lo general la morbilidad y la mortalidad aumentan.1,3-6,10Aún cuando la embolectomía precoz sigue siendo el mejor tratamiento, en ocasiones los pacientes acuden tarde a los servicios de salud o son atendidos y tratados con diagnósticos errados y es en estos casos en los que la decisión quirúrgica debe basarse sobre todo en el estado fisiológico de la extremidad isquémica y en menor medida del factor cronológico.5
Alentados por los informes de Haimovici5 son muchos los que creen que siempre hay que intentar llevar a cabo la embolectomía y que solamente es tarde cuando existe una gangrena.5,6,10,11
Los criterios de Rutheford clasifican para esto los casos de isquemia aguda en tres clases:7
- Clase 1: cuando la extremidad es viable y permanece así sin intervención terapéutica ninguna,
- Clase 2: cuando la extremidad está amenazada y requiere una revascularización para su salvación. En el subtipo 2A dicha amenaza no es inmediata y en el 2B el salvamento de la extremidad requiere de una revascularización urgente.
- Clase 3: agrupa las extremidades con isquemia irreversible y que han desarrollado infarto, de forma que ya no es posible salvarlas.
Son utilizados diferentes métodos para lograr una revascularización controlada tales como: la modulación de la respuesta isquemia-reperfusión bloqueando la generación de radicales libres o eliminando los ya formados con el uso de varios fármacos (folatos, vitaminas A, C, y E, Manitol, Alopurinol, entre otros).9
Además, se incluyen la hipotermia y la infusión intraarterial de soluciones cristaloides para la obtención de un suero hipocalcémico, alcalótico e hiperosmolar que contrarresten los efectos de la rabdomiólisis en las concentraciones plasmáticas de estos elementos.3,12
El caso presentado, con 72 h de evolución de un cuadro embólico debido probablemente a la arritmia cardíaca constatada mediante electrocardiografía fue clasificado en la clase 2B de los criterios de Rutheford por lo que se procedió a la embolectomía que culminó en una pequeña pérdida de tejido, contrario a lo que sucedería si fuese atendido al tiempo de evolución del cuadro y optado por un tratamiento médico exclusivamente, en cuyo caso el desenlace probable sería la amputación de la extremidad.
]]> Se concluye que en los casos de isquemia aguda de causa embólica con evolución mayor a 12 h en ausencia de gangrena y que el miembro afectado mantenga viabilidad, puede intentarse el salvamento de la extremidad siempre que se tengan en cuenta los efectos metabólicos de la revascularización tardía y se tomen medidas para contrarrestarlos.
Conflictos de intereses
Los autores declaran que no hay conflicto de intereses económicos, laborales, étnicos ni personales, relacionados con este artículo.
REFERENCIAS BIBLIOGRÁFICAS
1. Sierra Juarez MA, Córdova Quintal PM, Fabián Mijangos W, Ramos Hernández CR. Embolectomía tardía, experiencia del Hospital General de México. Rev Mex Angiol. 2013;41(4):209-13. Acceso: 8 Sept 2016. Disponible en: http://www.imbiomed.com/1/1/descarga.php?archivo=An134-03.pdf
2. Martos López J, Valverde Mariscal A, Peñas Maldonado L. Isquemia arterial periférica aguda. En: Martos López J, editor. Principios de urgencias, emergencias y cuidados críticos. Andalucía: Gil Cebrián J; 2012. Acceso: 6 Oct 2016]. Disponible en: http://www.tratado.uninet.edu/co11405.html
3. Defraigne JO, Pincemail J, Laroche C, Blaffart F, Limet R. Successful controlled limb reperfusion after severe prolonged ischemia. J Vasc Surg. 1997;26:346-50.
]]>4. Daniel Torres LH, Ruiz Mercado H, González Higuera JA. Morbimortalidad de tromboembolectomias tardías en el Hospital Regional "Valentín Gómez Farias" del ISSSTE Zapopan, Jalisco; México. Rev Mex Angiol. 2006;34(1):8-12. Acceso: 6 Sept 2011. Disponible en: http://www.imbiomed.com/1/1/descarga.php?archivo=An061-02.pdf
5. Haimovici H. Embolias arteriales de las extremidades y técnica de la embolectomia. En: Haimovici H, Diorki TR, editores. Cirugía Vascular Principios y técnicas. Barcelona: Salvat; 1986. p. 337-63.
6. Gómez-Márquez Girones J. Oclusiones arteriales agudas. Rev Med Hond. 1961 [citado 8 Oct 2016];29(1):3-19.
7. Kwolek CJ, Shuja F. Acute ischemia: Treatment. En: Cronenwett JL, Wayne Johnston K, editores. Rutheford´s Vascular Surgery. 8th ed. Philadelphia: Elsevier; 2014. p. 2528-43.
8. Garcerán Ortega P. Isquemias agudas de miembros inferiores. Enferm Docente. 2006;83:21-8.
9. Raffan Sanabria F, Kling Gómez JC. Síndrome de re-perfusión. Fisiopatología, prevención y manejo. Rev Col Anest. 2000;28(4):2-8.
10. Robbs JV, Baker LW. Late revascularization of the lower limb following acute arterial oclusion. BJS. 1979;66(2):129-31. Access: 2016 Oct Available at: http://www.dx.doi.org/10.1002/bjs.1800660214
11. Creoger MA, Kaufman JA, Conte MS. Acute limb ischemia. N Engl J Med. 2012;366:2198-2206.
12. Schmidt APC. Hypotermic, initially oxygen-free, controlled limb reperfusion for acute limb ischemia. Ann Vasc Surg. 2015;29(3):560-72.Access: 2016 Oct 12. Available at: http://www.dx.doi.org/10.1016/j.avsg.2014.09.033
Recibido: 7 de noviembre de 2016.
Aceptado: 31 de enero de 2017.
]]>
Krystel Johana Pérez Prada. Hospital Provincial Dr. Antonio Luaces Iraola. Ciego de Ávila. Cuba. Correo electrónico:krystel@ali.cav.sld.cu
]]>