ARTÍCULO ORIGINAL
Influencia del tiempo inspiratorio prolongado durante la ventilación transoperatoria controlada por presión
The influence of lengthening the inspiration time during pressure-controlled intraoperative ventilation
Pedro Julio García Álvarez
]]> Hospital Militar Docente "Dr. Octavio de la Concepción y la Pedraja". Camagüey, Cuba.
RESUMEN
Introducción: la enfermedad pulmonar obstructiva crónica es la sexta causa de muerte a nivel mundial. La prolongación del tiempo inspiratorio es una práctica con ventajas y desventajas.
Objetivo: comparar los beneficios de diferentes tiempos inspiratorios sobre la oxigenación, las presiones en la vía respiratorias y las variaciones hemodinámicas.
Métodos: estudio analítico longitudinal prospectivo con un grupo. Universo de 36 pacientes que cumplieron con los criterios de inclusión.
Resultados: la media de la edad fue de 70,5 años ± 8,3 años, el 59 % fueron mujeres. El 38,7 % fueron hipertensos, y el 41,2 % cardiópatas. Las presiones pico fue de 26,6 mbar Ti corto y en el Ti largo 19,1 mbar (t student 1,28). Las medias de las presiones mesetas se comportaron diferentes con Ti corto de 20,6 mbar y Ti largo 19,6 mbar con t student de 0,04. Las medias de las frecuencias respiratorias en el Ti corto fueron de 12,6 resp/min y en el Ti largo 10,7 resp/min con t student fue de 5,92. La relación entre saturación de oxigeno/fracción inspirada de oxigeno en el Ti corto fue de 243 y en el Ti largo 248, pero la t student fue de 5,9.
Conclusiones: la prolongación del tiempo inspiratorio durante la ventilación intraoperatoria controlada por presión en pacientes con enfermedad pulmonar obstructiva crónica es ventajosa porque reduce las presiones de la vía respiratoria y mantiene los parámetros de oxigenación y hemodinámicos con relación al tiempo inspiratorio convencional, por lo que pudiera ser una alternativa para el manejo anestésico de estos pacientes.
Palabras clave: tiempo inspiratorio prolongado; ventilación transoperatoria; ventilación controlada por presión; EPOC.
Introduction: Chronic obstructive pulmonary disease is the sixth leading cause of death worldwide. Lengthening the inspiration time is a practice with advantages and disadvantages.
Objective: To compare the benefits of different inspiration times on oxygenation, airway pressures and hemodynamic changes.
Methods: Prospective longitudinal analytic study with a group. Sample group of 36 patients who met the inclusion criteria.
Results: The mean age was 70.5 years ± 8.3 years, 59 % were women. 38.7 % were hypertensive, and 41.2 % were cardiac patients. The peak pressures were 26.6 mbar in the short Ti and 19.1 mbar in the long Ti (Student's t-distribution was 1.28). The means of the plateau pressure behaved different: with short Ti, 20.6 mbar, and with long Ti, 19.6 mbar, with Student's t-distribution: 0.04. Mean respiratory rates in the short Ti were 12.6 breaths/min and in the long Ti, 10.7 breaths/min, with Student's t-distribution 5.92. The relation between oxygen saturation and fraction of inspired oxygen in the Ti short was 243 and in the long Ti was 248, but the Student's t-distribution was 5.9 t.
Conclusions: Lengthened inspiratory time during intraoperative pressure-controlled ventilation in patients with chronic obstructive pulmonary disease is advantageous because it reduces the airway pressure and maintains oxygenation and hemodynamic parameters versus conventional inspiration time, so it could be an alternative for the anesthetic management of these patients.
Key words: Lengthened inspiration time; intraoperative ventilation; pressure-controlled ventilation; COPD.
]]> INTRODUCCIÓN
En la conducta anestesiológica de los pacientes con enfermedad pulmonar obstructiva crónica (EPOC), hay diversidad de criterios en relación a la elección de si es mejor uno u otro método anestésico tal como plantean Groeben et al1 y Labrada Despaigne.2 Además, coinciden con Dávila Cabo de Villa y cols,3 Duggappa et al4 en afirmar que la mejor estrategia anestesiológica será el resultado de un profundo conocimiento de la fisiopatología de la EPOC, que según Olivé González et al5 es la sexta causa de muerte a nivel mundial.
En la evaluación preoperatoria del paciente que sufre de EPOC es primordial hacer una cuidadosa historia clínica y examen físico, seguido por exámenes complementarios capaces de evaluar toda la afectación del parénquima pulmonar y en este caso según Ivanov, et al6 las pruebas funcionales respiratorias son imprescindibles a la hora de estratificar el riesgo. Actualmente, existen estudios como el realizado por Treschan et al7 donde se evalúan estrategias de ventilación mecánica artificial para reducir la incidencia de complicaciones respiratorias posoperatorias en pacientes con EPOC.
Damico,8 Lamsfus Prieto9 y Montes Rodríguez,10 recomiendan el uso de ventilación protectora con maniobras de reclutamiento alveolar durante la cirugía abdominal.
Según López Caballero11 y Dávila Cabo de Villa,12 en la ventilación de pacientes con EPOC se debe prolongar al máximo posible el tiempo espiratorio mediante una baja FR y relación I: E con el fin de minimizar la PEEPi y el atrapamiento alveolar durante la ventilación mecánica artificial. La estrategia general consiste en combinar un relativamente bajo volumen-min (< 115 mL/kg) con un alto flujo inspiratorio (80-100 L/min) para asegurar un tiempo inspiratorio corto y, por lo tanto, una baja relación I:E. No se ha demostrado beneficio en el empleo de un tiempo espiratorio superior a 4 seg. Se debe tener en cuenta la recomendación de Schivo et al13 y Garcia Álvarez y cols,14 los cuales alegan que un flujo acelerado puede empeorar el broncoespasmo por las turbulencias que genera.
Por estos problemas surgió en el mundo la ventilación con presión control (PCV), por sus siglas en inglés. Según De Baerdemaeker et al,15 es un método alternativo de ventilación ampliamente utilizado en la falla respiratoria; pero su uso en el intraoperatorio es escaso por lo que no existen grandes estudios comparativos. Nichols et al16 sugirieron que resulta en una mejor mecánica ventilatoria y recuperación más rápida de la capacidad respiratoria cuando se compara con la ventilación controlada por volumen. Tiene como ventajas que el flujo es desacelerante, mejor tolerancia por el paciente, así como protección contra el barotrauma. Con esta opinión coincide Garcia Álvarez et al,17 el cual obtuvo mejores resultados con el uso del modo ventilatorio ciclado por presión en la colecistectomía laparoscópica.
En relación a la prolongación del tiempo inspiratorio hay que agregar que es una práctica con ventajas y desventajas. Entre las primeras están la mejor distribución de gases en los pulmones debido a la reducción del flujo inspiratorio. Entre las desventajas están el acortamiento del tiempo espiratorio con la consecuente hiperinsuflación dinámica.
El concepto de prolongar la fase inspiratoria según Guzmán et al,18 fue estudiado por primera vez en 1971 por Reynolds, quien investigó el efecto de múltiples alteraciones en el ventilador sobre el intercambio gaseoso en neonatos con membrana hialina y en 1976 Fuelihan y cols, demostraron que en adultos con insuficiencia respiratoria aguda, al añadirle una pausa al final de la inspiración en cada ciclo mecánico, se disminuía la ventilación del espacio muerto y mejoraba la eficiencia ventilatoria.
Todos coinciden que se debe monitorizar la presión media de la vía respiratoria (MAP) la cual se calcula:
]]> MAP= [(P1-PEEP)* Ti* FR] / 60 + PEEP 19
Donde:
P1 es la presión inspiratoria pico, Ti el tiempo inspiratorio y FR es la frecuencia respiratoria.
Los aumentos de la MAP pueden tener efectos variables, que dependerán de la ventilación minuto y la disminución del gasto cardiaco por disminución del retorno venoso que esta puede producir. Teniendo en cuenta estos elementos cabe preguntarse, ¿tendrán beneficios adicionales los pacientes con EPOC durante la anestesia general para cirugía abdominal con modo ventilatorio ciclado por presión si se le prolonga hasta 1,8 seg el tiempo inspiratorio?
Todo esto constituyó el motivo para realizar un estudio con el objetivo de evaluar el impacto de diferentes tiempos inspiratorios durante el uso del modo presión control (PCV) como otra opción en la ventilación del paciente quirúrgico intervenido quirúrgicamente por cirugía abdominal mayor en el Hospital Militar Docente "Dr. Octavio de la Concepción y la Pedraja" de Camagüey en el período de octubre de 2014 - noviembre de 2015.
Los objetivos del estudio fueron comparar los beneficios de los tiempos inspiratorios cortos (1,1 seg.) y largos (1,8 seg.) sin llegar a invertir el índice I: E, la oxigenación, las presiones en la vía respiratoria y las variaciones hemodinámicas relacionadas.
MÉTODOS
Se realizó un estudio analítico, longitudinal, prospectivo con un grupo de pacientes que fueron intervenidos por cirugía abdominal mayor que cumplieron con los criterios de inclusión en el Hospital Militar Docente Dr. Octavio de la Concepción y de la Pedraja en Camagüey en el período comprendido entre octubre de 2014 y noviembre de 2015.
]]> El universo estuvo constituido por 36 pacientes del cual se tomó una muestra de 18 pacientes.Criterios de inclusión: pacientes intervenidos por cirugía abdominal mayor, con edades superior a 60 años, con antecedentes de EPOC.
Criterios de exclusión: contraindicación para el uso de alguna de las drogas seleccionadas para la anestesia. Pacientes que presentaron signos de atrapamiento alveolar, broncoespasmo intraoperatorio o alguna otra complicación quirúrgica o anestésica.
Los pacientes que cumplieron los criterios de inclusión se les informó de forma clara el objetivo de la investigación con los posibles riesgos y complicaciones y firmaron el consentimiento informado.
Los exámenes prequirúrgicos fueron los usualmente obtenidos para este tipo de intervención quirúrgica. Las pautas de ayuno fueron las reglamentadas por la Sociedad Americana de Anestesiología (ASA). En la sala de preanestesia se le realizó un abordaje venoso superficial y se administró midazolán 0,05 mg/Kg IV y ondansetrón 4 mg/IV. Se monitorizó: electrocardiografía continua, saturación parcial de oxigeno, presión arterial no invasiva, presión espiratoria de CO2 (PeTCO2), presión pico de la vía respiratoria y presión meseta. Luego de preoxigenar se administró anestesia general con midazolán 0,1 mg/kg, propofol 1 mg/kg, fentanilo 4 µgr/kg, succinilcolina 1 mg/kg. Luego de la intubación traqueal todos los pacientes recibieron bromuro de vecuronio 0,08 mg/kg. Posteriormente, se comenzó con la ventilación en Presión Control (PCV) con presión pico para mantener volumen tidal (VT) de 8 mL/kg y frecuencia respiratoria (FR) para mantener la presión espiratoria de CO2 (PeTCO2) entre 35-37 mmHg y tiempo inspiratorio de 1,1 seg con relación inspiración/espiración (I:E) de 1:2. Las mediciones de los primeros parámetros a evaluar se realizaron 30 min luego del inicio de la ventilación mecánica. Posteriormente, se cambió a modo presión control (PCV) a todos los pacientes, con tiempo inspiratorio de 1,8 seg. Se ajustó la presión para mantener el VT en 8 mL/kg y la FR y lograr iguales parámetros de (PeTCO2). Luego de 30 min se realizaron las segundas mediciones. La anestesia se mantuvo con oxigeno al 50 % con óxido nitroso e isofluorano al 0,5 %, de concentración alveolar media (CAM). Al terminar la operación, se procedió a recuperar al paciente de la forma habitual teniendo en cuenta que siempre se revertió el efecto del vecuronio con neostigmina 0,05 mg/kg y atropina 0,01 mg/kg y el midazolán con flumazenilo 0,5 µgr. Se aspiraron secreciones, se esperó a que existieran signos de recuperación y fueron extubados en el quirófano.
RESULTADOS
La media de la edad del grupo de estudio fue de 70,5 años, con desviación típica de 8,3 años, el 59 % fueron mujeres. El 38,7 % fueron hipertensos, y el 41,2 % padecen de alguna forma de cardiopatía isquémica.
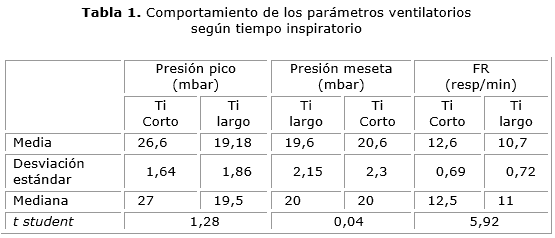
En la tabla 1 se muestra la diferencia que existen entre las presiones pico necesarias para mantener el volumen tidal en 8 mL/kg. En las presiones pico, las medias en el tiempo inspiratorio (Ti) corto fue de 26,6 mbar y en el Ti largo 19,1. Con t student 1,28. Se aprecia que las medias de las presiones con el tiempo inspiratorio largo son sustancialmente menores aunque no se evidencia significación estadística Las medias de las presiones mesetas se comportaron diferentes con Ti corto de 20,6 mbar y Ti largo 19,6 mbar con t student de 0,04, en este punto es de señalar que la diferencia entre ambos tiempo inspiratorios es significativa pero contrariamente a lo esperado es mayor en el tiempo inspiratorio largo. Las frecuencias respiratorias necesarias para mantener el PetCO2 tuvieron un comportamiento esperado, el Ti corto necesitó una media de 12,6 resp/min y en el Ti largo 10,7 resp/min; sin embargo, la t student fue de 5,92.
]]>En la tabla 3 se puede observar el impacto de la hemodinámia según tiempos inspiratorio.
DISCUSIÓN
Las presiones picos necesarias para mantener el volumen tidal fueron menores en la técnica de tiempo inspiratorio largo, aunque no existieron diferencias significativas. Este resultado, concuerda con los de Mang.20
Los hallazgos de Balick Webe, et al21 en la presión meseta, no coinciden con lo encontrado en este estudio. La modalidad PCV se asoció a mayor presión meseta; pero sin diferencias significativas. Tampoco se encontró diferencia en una revisión del tema realizada por Jaswal y cols,22 publicada en Critical Care Medicine. Los autores Montes Rodríguez et al23 concuerdan en afirmar que una característica del PCV es que cursa con mayor presión meseta por las características desacelerante del flujo; pero sin pasar el límite de peligro y por supuesto sin repercusión en la mecánica respiratoria del paciente ni en la oxigenación. En los modos VCV la presión meseta si puede pasar el límite de peligro y producir barotrauma. Según Gao et al,24 y Pannu y cols,25 la presión meseta es mayor en general en los modos VCV o PCV que en los modos asistidos.
]]> Prescott et al,26 publicaron en la revista Critical Care Medicine la influencia de factores como la raza, peso corporal y la edad en la elevación de la presión meseta, lo cual no fue tomado en consideración en el presente estudio. Con relación a la oxigenación, se evidenció que el tiempo inspiratorio prolongado la mejoró; pero sin significación estadística. Estos resultados concuerdan con Hachenberg et al,27 quienes desde 1993 han investigado este fenómeno y afirmaron que no existen diferencias en la oxigenación al prolongar el tiempo inspiratorio, siempre y cuando no exista atrapamiento aéreo. Tripathi et al,28 confirmaron también estas aseveraciones; sin embargo, autores como Okamoto et al,29 fueron categóricos en afirmar que al prolongar el tiempo inspiratorio se obtiene una mejoría en la oxigenación. Se considera por este autor, que quizá si la medición de la oxigenación en el presente estudio se hubiera realizado por método gasométrico, la diferencia fuera significativa, pero eso quedará para próximos trabajos.La prolongación del tiempo inspiratorio según Dueñas et al30 puede generar beneficios en la oxigenación a través de cambios en las presiones en la vía respiratoria que ocasiona reducción del espacio muerto y del cortocircuito y mejoran la relación ventilación/perfusión. Eso también fue planteado por Sinha y cols31 y Tweed et al32 en cirugía laparoscópica.
Si se tiene en cuenta los hallazgos encontrados en esta serie, con relación a las variaciones hemodinámicas es de señalar que si bien hay diferencias entre los tiempos inspiratorios empleados en el estudio, esta diferencia no fue significativa. En este aspecto Valta et al,33 obtuvieron resultados diferentes; pero se consideró que la diferencias hemodinámicas fueron similares al uso de la PEEP. Esto se debe al efecto que presenta el atrapamiento aéreo sobre la presión intratorácica. Es de señalar que en ese estudio no se utilizó la estrategia de ventilación protectora, la cual es innegable para proteger el pulmón del daño inducido por la ventilación.
Se concluye que la prolongación del tiempo inspiratorio (1,8 seg), sin llegar a causar atrapamiento alveolar durante la ventilación intraoperatoria controlada por presión en pacientes con EPOC, intervenidos por cirugía abdominal resulta ventajosa porque reduce las presiones de insuflación de la vía respiratoria y mantiene los parámetros de oxigenación y hemodinámicos con relación al tiempo inspiratorio convencional por lo que pudiera ser una alternativa en la conducta anestésica de estos pacientes.
REFERENCIAS BIBLIOGRÁFICAS
1. Groeben H, Keller V, Silvanus M. Anaesthesia for patients with obstructive airway diseases. Anesteziol Reanimatol. 2014;(1):5-10.
2. Labrada Despaigne A. Patrón ventilatorio en pacientes con Enfermedad Pulmonar Obstructiva Crónica para colecistectomía laparoscópica. Rev Cubana Anest Rean. [Internet];2015 [Citado el 23 de dieciembre de 2015] Disponible en: http://www.bvs.sld.cu/revistas/scar/vol14_3_15/scar02315.htm
3. Davila Cabo de Villa E, Sainz Cabrera H. Anestesia y enfermedades asociadas. In Valdez LC, editor. Anestesiologia Clinica. La Habana: Ecimed; 2014. p. 65.
4. Duggappa D, Rao G, Kannan S. Anaesthesia for patient with chronic obstructive pulmonary disease.Indian J Anaesth. 2015;59(9):574-83.
5. Wang C, Guo L, Chi C, Wang X, Guo L, Wang W, et al. Mechanical ventilation modes for respiratory distress syndrome in infants: a systematic review and network meta-analysis.Crit Care.2014;19(1):843.
6. Ivanov A, Yossef J, Tailon J, Worku B, Gulkarov I, al e. Do pulmonary function tests improve risk stratification before cardiothoracic surgery?J Thorac Cardiovasc Surg. 2015;223(15):2165-70.
7. Treschan T, Malbouisson L, Beiderlinden M. Intraoperative mechanical ventilation strategies to prevent postoperative pulmonary complications in patients with pulmonary and extrapulmonary comorbidities. Best Pract Res Clin Anaesthesiol. 2015;29(3):341-55.
8. Futier E, Constantin JM, Paugam-Burtz C, Pascal J, Eurin M, et al: A trial of intraoperative low-tidal volume ventilation in abdominal surgery. New England Journal of Medicine 2013;369:428-37.
]]>9. Lamsfus Prieto A. Ventilación pulmonar protectora durante la cirugía abdominal mayor: Estudio IMPROVE. Revista electrónica Anestesia R. 2014; Feb. 6(295). [Internet];2014 [Citado el 21 de mayo de 2015] Disponible en: http://anestesiar.org/2014/ventilacion-pulmonar-protectora-durante-la-cirugia-abdominal-mayor-estudio-improve/
10. Montes Rodriguez F, Fernandez Pardo D. Comparison of two protective lung ventilatory regimes on oxygenation during one-lung ventilation: a randomized controlled trial. J Cardiothorac Surg. 2010 Nov;5(1). [Internet]; 2010 [Citado el 21 de mayo de 2015] Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2987929/
11. López Caballero A. Ventilación mecánica. In Cheping Sánchez N, editor. Terapia Intensiva. La Habana: Ciencias Médicas; 2006. p. 631.
12. Dávila Cabo de Villa E. Ventilación Mecanica. In Calatayud JR, editor. Anestesiología Clínica. La Habana,: Editorial Ciencias Medicas.; 2006. p. 54.
13. Schivo M, Phan C, Louie S, Harper R. Critical asthma syndrome in the ICU. Clin Rev Allergy Immunol. 2013 Nov 15 [Internet]; 2015 [Citado el 19 de abril de 2015]. Disponible en. http://www.ncbi.nlm.nih.gov/pubmed/24234835
14. Garcia Alvarez P, Cabreja Mola E. Ventilación transoperatoria controlada por volumen versus ventilación obligatoria intermitente sincronizada. AMC. 2015;19(6) [Internet] [Citado el 6 de enero de 2016] Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1025-02552015000600008
15. De Baerdemaeker L, Van der Herten C, Gillardin J, Pattyn P, Mortier E, Szegedi L. Comparison of volume-controlled and pressure-controlled ventilation during laparoscopic gastric banding in morbidly obese patients. Obes Surg. 2008;18(1). [Internet];2008 [Citado el 21 de febrero de 2015] Disponible en: http://link.springer.com/article/10.1007%2Fs11695-007-9376-8
16. Nichols D, Haranath S. Pressure control ventilation. Crit Care Clin. 2007 may;23(1). [Internet]. Mexico; 2007 [Citado el 12 de abril de 2015]. Disponible en: http://www.criticalcare.theclinics.com/article/S0749-0704%2806%2900085-6/abstract
17. García Alvarez P, Cabreja Mola E, Estrada Brizuela Y. Ventilacion mecánica en colecistectomía laparoscópica. Rev Cubana Anest Rean. Sep-Dic 2015;14(3). [Internet];2015 [Citado el 9 de enero de 2016]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1726-67182015000300004
18. Sungur Z, Sentürk M. Anaesthesia for thymectomy in adult and juvenile myasthenic patients. Curr Opin Anaesthesiol. 2015 Feb;29(1):14-9.
19. San Martín Echemendía A, Triolet Gálvez A, Sánchez León M. Maniobra de reclutamiento alveolar escalonada en pacientes con síndrome de distrés respiratorio agudo. [Internet]; 2015 [Citado el 20 de abril de 2015] Disponible en: www.revmie.sld.cu/index.php/mie/article/view/85/html_7
20. Mang H, Kacmarek R, Ritz R, Wilson R, Kimball W. Cardiorespiratory effects of volume -and pressure- controlled ventilation at various I/E ratios in an acute lung injury model.Am J Respir Crit Care Med. 1995 Mar;151(3):731-6.
21. Balick Weber C, Nicolas HM, Blanchet P, Stéphan F. Respiratory and haemodynamic effects of volume-controlled vs pressure-controlled ventilation during laparoscopy: a cross-over study with echocardiographic assessment. Oxford Journals. 2015 Apr;99(3):429-35. [Internet]; 2015 [Citado el 21 de mayo de 2015]. Disponible en: http://bja.oxfordjournals.org/content/99/3/429.long
22. Jaswal D, Leung J, Sun J, Cui X, Li Y, Kern S, et al. Tidal volume and plateau pressure use for acute lung injury from 2000 to present: a systematic literature review. Crit Care Med.2014 Oct;42(10). [Internet].; 2014 [Citado el 15 de abril de 2015] Disponible en: http:// www.ncbi.nlm.nih.gov/pubmed/25098333
23. Montes Rodríguez F, Fernández Pardo D. Comparison of two protective lung ventilatory regimes on oxygenation during one-lung ventilation: a randomized controlled trial. J Cardiothorac Surg. Nov 2010;2(5). [Internet]; [Citado el 21 de febrero de 2015] Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC2987929/
24. Gao W, Liu DD, Li D, Cui G. Effect of Therapeutic Hypercapnia on Inflammatory Responses to One-lung Ventilation in Lobectomy Patients.Anesthesiology. 2015 Mar;1(6). [Internet]; 2015 [Citado el 21 de mayo de 2015] Disponible en: http://europepmc.org/abstract/med/25751232
25. Pannu S, Hubmayr R. Safe mechanical ventilation in patients without ARDS. Minerva Anestesiol. 2015 Jan;19(1). [Internet]; 2015 [Citado el 21 de mayo de 2015] Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/25598293
26. Prescott H, Brower R, Cooke C, Phillips G, O'Brien J. Factors associated with elevated plateau pressure in patients with acute lung injury receiving lower tidal volume ventilation. Crit Care Med. 2013 Mar;41(3). [Internet]; 2013 [Citado el 21 de febrero de 2015] Disponible en: http://journals.lww.com/ccmjournal/pages/articleviewer.aspx?year=2013&issue=03000&article=00007&type=fulltext
27. Aldenkortt M, Lysakowski C, Elia N, Brochard L. Ventilation strategies in obese patients undergoing surgery: a quantitative systematic review and meta-analysis. Br. J. Anaesth. 2012;109(4). [Internet]; 2012 [Citado el 21 de febrero de 2015] Disponible en: http://bja.oxfordjournals.org/content/99/3/429.long
28. Tripathi M, Pandey R, Dwivedi S. Pressure controlled inverse ratio ventilation in acute respiratory distress syndrome patients. J Postgrad Med. 2002;48(1:34-6).
29. Okamoto K, Kukita I, Hamaguchi M, Kikuta K, Matsuda K, Motoyama T. Combination of inhaled nitric oxide therapy and inverse ratio ventilation in patients with sepsis-associated acute respiratory distress syndrome. Artif Organs. 2000;24(11):902-8.
30. Dueñas C, García C, Carvajal M, Martínez A, Alvarado D, Julio L, et al. Acta Colombiana de Cuidados Intensvios 2002;5(2):61-70.
31. Sinha M, Chiplonkar S, Ghanshani R. Pressure-controlled inverse ratio ventilation using laryngeal mask airway in gynecological laparoscopy. J Anaesthesiol Clin Pharmacol. 2012;28(3):330-3.
]]>32. Tweed W, Tan P. Pressure controlled-inverse ratio ventilation and pulmonary gas exchange during lower abdominal surgery. Can J Anaesth. 1992;39(10):1036-40.
33. Valta P, Takala J. Volume-controlled inverse ratio ventilation: effect on dynamic hyperinflation and auto-PEEP.Acta Anaesthesiol Scand. 1993;37(4):323-28.
Recibido: 22 de enero de 2016.
Modificado: 31 de enero de 2016.
Aprobado: 22 de febrero de 2016.
]]>
Pedro Julio García Álvarez. Hospital Militar Docente "Dr. Octavio de la Concepción y la Pedraja". Camagüey, Cuba.
Correo electrónico:ana.mnunez@reduc.edu.cu