Hospital Militar Central "Dr. Carlos J Finlay", La Habana, Cuba
Agenesia de la Vesícula Biliar asociada a pancreatitis aguda recurrente. Presentación de caso
Gall bladder agenesis associated with recurrent acute pancreatitis. Case presentation
]]>
Yoan Gabriel Rodríguez MartínezI, Wendy Rodríguez BorgesII, Ibrahim Rodríguez RodríguezIII
IDoctor en Medicina. Residente de Cirugía General. Hospital Militar Central "Dr. Carlos J Finlay", La Habana, Cuba. yoanrodrig@gmail.com
IIDoctora en Medicina. Especialista Primer Grado en Medicina Intensiva. Residente de Anatomía Patológica. Hospital Militar Central "Dr. Carlos J Finlay", La Habana, Cuba. yoanrodrig@gmail.com
IIIDoctor en Ciencias Médicas. Especialista Segundo Grado en Cirugía General. Investigador Titular. Profesor Titular y Consultante de la Universidad de Ciencias Médicas de La Habana. Hospital Militar Central "Dr. Carlos J Finlay", La Habana, Cuba. ibrahimrguez@infomed.sld.cu
Introducción: La Agenesia de la Vesícula Biliar es una anomalía congénita rara, entre 13 y 65% por cada 100 000 habitantes. Su asociación con pancreatitis aguda es extremadamente rara. ]]>
Objetivo: Presentar un caso de Agenesia de la Vesícula Biliar asociada a pancreatitis aguda recurrente.
Presentación del caso: Se presenta una mujer de 85 años, con antecedentes de litiasis vesicular por ultrasonido (US), y crisis de dolor abdominal, vómitos e hipotensión frecuentes, a quien remitían con tratamiento médico. Acudió al hospital con dolor abdominal, vómitos e hipotensión. Al examen físico se constató: dolor epigástrico, sin reacción peritoneal ni tumor palpable. El US informó vesícula no visible. En menos de 24 horas evolucionó con shock, disfunción múltiple de órganos y muerte. En la necropsia se encontró Agenesia de la Vesícula Biliar (AVB) y pancreatitis aguda necrotizante.
Conclusiones: La AVB es una anomalía congénita rara, de difícil diagnóstico preoperatorio, por lo que casi siempre es un hallazgo de la cirugía abdominal o en la autopsia. Su asociación con pancreatitis aguda es rara. La pancreatitis puede ser debida a Disfunción del Esfínter de Oddi o de origen idiopático.
Palabras clave: Agenesia Vesícula Biliar, anomalías biliares, pancreatitis aguda, disfunción del Esfínter de Oddi, origen idiopático.
Introduction: Gallbladder agenesis (GA) is a rare congenital anomaly, with a reported incidence ranging between 13–65 % per a 100 000 population. Its association with acute pancreatitis is extremely rare.
Objective: To present a case of GA associated with recurrent acute pancreatitis.
Case Presentation: We present an 85 years old woman whose clinical record reported a bladder stonediagnosis by US, that arrive to the hospital with frequent episodes of intermittent vomiting, abdominal pain and hypotension. She was admitted at hospital with upper abdominal pain, vomiting and hypotension. At the physical examination the abdomen was soft, with mild epigastric tenderness, without tenderness rebound or tumor. US report gallbladder not visible. In less than 24 hours the patient evolved with shock, multiple organ failure and death. Gallbladder agenesis and acute pancreatitis were found in autopsy.
Conclusions: The GA is a rare congenital anomaly, difficult to establish a correct preoperative diagnosis, always found during the abdominal surgery or autopsy. Its association with acute pancreatitis is very uncommon. Pancreatitis may be due to of Oddi Sphincter's Dysfunction (SOD) or idiopathic origin.
Keywords: Gallbladder agenesis, biliary anomaly, acute pancreatitis, of Oddi Sphincter's Dysfunction, idiopathic origin.
]]>
INTRODUCCIÓN
Las alteraciones o variedades anatómicas congénitas de la vía biliar extrahepática tienen gran relevancia desde el punto de vista quirúrgico debido al gran número de cirugías que se efectúan, ya que un alto porcentaje de complicaciones trans y posoperatorias se deben a la falta de reconocimiento de las variantes anatómicas. La Vesícula Biliar (VB) es propensa a anomalías en número, lugar y morfología. Las anomalías congénitas de la VB incluyen agenesia, hipoplasia, divertículo, duplicación, posición anómala (vesícula ectópica), presencia de tejido heterotópico, defectos septales, etcétera. La AVB es una anomalía anatómica muy rara informada primero por Lemery en 1701 o por Bergman en 1702. Desde entonces, la mayoría de los casos se encuentran durante una laparotomía por colecistolitiasis, colecistitis o durante la autopsia. Es muy difícil de hacer el diagnóstico preoperatorio, y este incluye modalidades de imágenes que pueden ser interpretadas falsamente por ultrasonido (US), tomografía computarizada (TC), colangio pancreatografía retrógrada endoscópica (CPRE), etcétera. Aproximadamente, 70% de los casos son anomalías aisladas y 9% están asociadas con atresia biliar. El 40-65% de las AVB están asociadas con otras malformaciones.1-4
La pancreatitis aguda recurrente (PAR) es un desafío diagnóstico y terapéutico en la práctica clínica. En más de 30% de los casos, no es posible establecer la etiología de esta enfermedad; en otro 70%, muchos factores tienen un papel etiológico. De hecho, cualquier caso de pancreatitis aguda puede conducir a episodios recurrentes si esta no es corregida. Hay diversas etiologías de pancreatitis aguda, señalándose entre las más frecuentes: cálculos biliares, ingestión de alcohol, idiopática, hiperlipidemia, hipercalcemia, disfunción del Esfínter de Oddi (DEO), drogas y toxinas, post-CEPRE, traumática, y posoperatoria. Se ha sugerido que la AVB refleja el estado post-colecistectomía, el cual predispone a los pacientes a la disquinesia biliar, la que puede deberse a un espasmo del Esfínter de Oddi y está asociada con un aumento de la presión en el conducto biliar común (CBC), provoca su dilatación y la estasis biliar. La DEO es la causa de pancreatitis aguda idiopática entre 15-57% de los casos. Amadon,5 en 1933 informó un caso de AVB asociado con pancreatitis y señala que esta anomalía puede producir cambios pancreáticos a través de un aumento de la presión de la bilis y pérdida del mucus protector en la bilis.5-10
OBJETIVO
El presente trabajo tiene por objetivo presentar un caso poco frecuente de Agenesia de la Vesícula Biliar asociada a pancreatitis aguda recurrente.
]]> PRESENTACIÓN DEL CASO
Paciente de 85 años de edad, con antecedentes de litiasis vesicular diagnosticada por ultrasonido. En varias ocasiones, fue atendida en el policlínico del área de salud y en el Cuerpo de Guardia del hospital por crisis de dolor abdominal (en cuadrante superior derecho irradiado a las espaldas) acompañado por vómitos e hipotensión. Estas crisis fueron interpretadas como cólicos biliares y luego de tratadas con analgésicos y/o hidratación, regresaba a su casa.
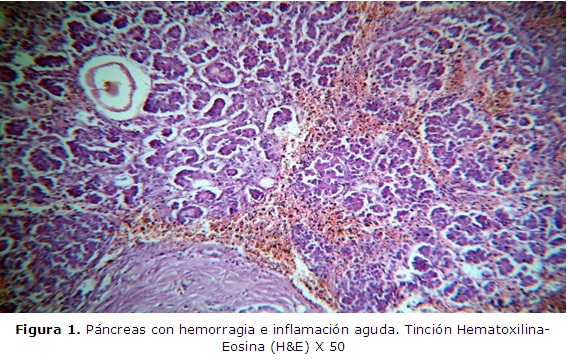
En la tarde del 3 de diciembre del 2014, comienza con dolor epigástrico irradiado a las espaldas, vómitos e hipotensión arterial. Luego de tratada en el policlínico, la remiten al hospital con el diagnóstico de colecistopatía; se recibe a las 23:00 horas en el Cuerpo de Guardia de Cirugía, donde al examen físico se constata un abdomen ligeramente doloroso a la palpación profunda en epigastrio, sin contractura, reacción peritoneal ni tumor palpable. Una frecuencia cardíaca (FC) de 85/min, tensión arterial (TA) de 110/70 y frecuencia respiratoria (FR) de 20/min. Los exámenes complementarios (hemograma, parcial de orina, electrocardiograma (ECG) fueron normales, excepto el US abdominal que señaló vesícula biliar no visible. Se medica con antiespasmódicos para valoración posterior. Como la paciente se sintió aliviada, los familiares deciden llevarla para su casa. Durante el resto de la noche el dolor y los vómitos recurrieron y 9 horas después regresó al policlínico con hipotensión, cianosis distal y polipnea. Se adoptaron medidas de reanimación y se remitió nuevamente al hospital con la impresión diagnóstica de Distréss Respiratorio vs Shock Séptico y 3 horas más tarde se recibió en el Cuerpo de Guardia de Medicina, con depresión respiratoria y shock. En la Unidad de Cuidados Intensivos Especiales (UCIE) se intubó, se acopló al ventilador y se comenzaron las maniobras de reanimación, a pesar de las cuales, falleció. Según los resultados de la necropsia, la paciente falleció a consecuencia de un daño multiorgánico como causa directa y una pancreatitis aguda necrotizante como causa básica. (Figuras 1 y 2).
En este caso, se trató de una pancreatitis aguda crítica (según la clasificación propuesta por Petrov, en 2010), caracterizada por necrosis (peri) pancreática y fallo multiorgánico persistente, que evolucionó en menos de 24 horas. Había ausencia de la vesícula biliar (agenesia) y el conducto cístico, con el resto de los conductos biliares normales. DISCUSIÓN
Embriológicamente, la vesícula biliar se desarrolla de la parte caudal del divertículo hepático. Hay dos teorías respecto al no desarrollo de la Vesícula Biliar. De acuerdo con una teoría, el brote diverticular hepático del intestino anterior falla para desarrollarse adecuadamente en la Vesícula Biliar y el conducto cístico y la otra teoría sostiene que, después del desarrollo de la fase sólida, hay un fallo de recanalización del conducto cístico y la Vesícula Biliar. La AVB aislada resulta cuando el brote cístico no se desarrolla.1-3,12-14
La etiología de la AVB es desconocida, pero generalmente se acepta que es una malformación congénita. La Agenesia es atribuida a una anormalidad en el desarrollo embrionario y en los casos de AVB están asociados con otras anomalías congénitas, incluyendo aquellas del sistema biliar. Existen informes de familias donde varios miembros están afectados, y esto sugiere la posible existencia de formas hereditarias.2,3,12
De acuerdo con el método de clasificación de Bennion, et al, existen 3 categorías: (1) Malformaciones congénitas múltiples: ocupa 12,8-30% del total de casos. La mayoría de estos pacientes mueren poco tiempo después del nacimiento. (2) El tipo asintomático: ocupa 35-60%. (3) El tipo sintomático: ocupa 55,6% y la sintomatología incluye síntomas biliares concordantes con una VB intacta, tales como dolor abdominal en el cuadrante superior derecho (90%), náuseas y vómitos (66%), intolerancia a los alimentos grasos (37%), dispepsia (30%), e ictericia (35%). Además, se encuentran cálculos en los conductos biliares en 25-60% de los pacientes sintomáticos. La AVB sola, ocurre entre 70–82% de los casos; también ocurre en asociación con malformaciones adicionales en los restantes 12,8-30% de los casos. En los recién nacidos, está asociada con uno o más defectos, algunas veces incompatible con la vida. En comparación, en la mayoría de los casos adultos, los pacientes son asintomáticos o tienen síntomas biliares con o sin evidencia de una coledocolitiasis asociada o estenosis del Esfínter de Oddi.1-4, 12-17
Está probado que es difícil el diagnóstico preoperatorio correcto de la AVB en pacientes sintomáticos. Estos pacientes todavía son operados innecesariamente porque las investigaciones realizadas en el preoperatorio fallan para demostrar el diagnóstico exacto. La amplia disponibilidad de las técnicas por imágenes no invasivas tales como tomografía computarizada (TC), resonancia magnética con colangiopancreatografía (RMCP), y ultrasonido endoscópico (USE) proporcionan una excelente alternativa a la exploración abierta y la colangiografía intra-operatoria.12
La ultrasonografía es actualmente el método de investigación de elección; sin embargo, las condiciones del examen así como la experiencia del examinador no siempre permiten una exacta apreciación. El tejido periportal, los pliegues peritoneales subhepáticos, una lesión hepática calcificada, o un clip quirúrgico pueden ser interpretados incorrectamente como una VB atrofiada, o el duodeno lleno de gas puede imitar una VB llena de cálculos. Además, la no visualización de la Vesícula Biliar, por lo general es interpretada como una oclusión del conducto cístico. Un posible diagnóstico preoperatorio de AVB en pacientes con VB no visualizada en el US puede ser confirmado por gammagrafía hepatobiliar preoperatoria, de hacer un TC abdominal, colangiopancreatografía retrógrada endoscópica (CPRE), o resonancia magnética con colangiografía (RMC).2,3
No hay directrices específicas de cómo manejar los pacientes con AVB. Un algoritmo publicado por Malde12 sugiere más investigaciones radiológicas (RMCP, TC, ECRP, basado en la disponibilidad local) en pacientes sintomáticos, cuando los resultados de un estudio de US es dudoso debido a que no se ha identificado la vesícula o es informada como reducida y sugestiva de colecistitis crónica.12
Si el diagnóstico se hace durante la cirugía, la estrategia operatoria está dirigida a una minuciosa exploración para excluir una VB aberrante. El diagnóstico debe ser confirmado posoperatoriamente por medio de un cuidadoso US.2,13
Cuando la AVB es un descubrimiento laparoscópico, se debe tener en cuenta la posibilidad de lesión iatrogénica por disección de la estructura portal sin límite anatómico normal, para decidir una conversión a laparotomía. Hay que realizar colangiografía a través del conducto común y US intraoperatorios para demostrar una vesícula ectópica.1,13,17,18
Si el diagnóstico se realiza preoperatoriamente, los pacientes que tienen coledocolitiasis se deben someter a CPRE con extracción de cálculos o coledocolitotomía. Si no ocurren síntomas, no se requerirá tratamiento o procedimiento definitivo, porque en las personas con AVB aislada el pronóstico es excelente. Para los pacientes sintomáticos con AVB aislada, el tratamiento conservador es adecuado, a menos que estén presentes otras enfermedades biliares.2,4
]]> La pancreatitis aguda (PA) es una entidad que ha sido estudiada intensamente durante siglos. Sus causas son varias, las cuales pueden ser fácilmente identificadas en 75-85% de los pacientes. Las causas principales son: cálculos y el abuso del alcohol (80-90%); el restante 10-20% son idiopáticas, hipertrigliceridemia, hipercalcemia, obstrucción del conducto pancreático, medicamentos, post-CPRE y trauma.7,11,19Se ha sugerido que la agenesia de la Vesícula Biliar refleja el estado post-colecistectomía, el cual predispone a los pacientes a la disquinesia biliar, la que puede deberse a un espasmo del Esfínter de Oddi (EO) y está asociada con un aumento de la presión en el conducto pancreático (CP). La disquinesia del EO conduce a un esfínter hipotónico o hipertónico con la motilidad alterada que causa un bloqueo funcional intermitente del esfínter. Con frecuencia es difícil de distinguir la estenosis de la disquinesia, por lo que se usa el término disfunción para describir ambas afecciones del EO. La DEO es la causa de pancreatitis aguda idiopática en 15-57% de los casos. También se han informado casos de agenesia de la Vesícula Biliar asociados a pancreatitis crónica.5,20-23
La AVB debe tenerse en mente siempre que la Vesícula Biliar sea visualizada incorrectamente por un método de imagen rutinario en pacientes con dolor de tipo biliar. La técnica de RMPC hasta ahora no puede reemplazar al US como la regla de oro de la imagen en la vesícula aguda pero esta constituye un estudio complementario ideal en caso de imágenes ultrasonográficas no concluyentes. Es fundamental el diagnóstico preoperatorio correcto de la AVB para evitar una exploración quirúrgica innecesaria, la cual puede ser peligrosa. A pesar de que no se cuenta con todas las evidencias que confirmen la causa de la pancreatitis aguda en el caso que se informa, la asociación de pancreatitis aguda con AVB pudiera atribuirse a disfunción del Esfínter de Oddi, o incluirla en el grupo de las idiopáticas.
CONCLUSIONES
La AVB es una anomalía congénita rara, de difícil diagnóstico preoperatorio, por lo que casi siempre es un hallazgo de la cirugía abdominal o la autopsia. Su asociación con pancreatitis aguda es rara. Se presenta el caso de una paciente, a la que le fue diagnosticada una litiasis vesicular por un US falso positivo, que hacía crisis de pancreatitis recurrentes, que fueron interpretadas como crisis de cólicos biliares y finalmente hace una pancreatitis aguda necrotizante, que evolucionó hacia la muerte en pocas horas. En este caso la pancreatitis pudo ser debida a Disfunción del Esfínter de Oddi, o de origen idiopática.
REFERENCIAS BIBLIOGRÁFICAS
1. 1. Peloponissios N, Gillet M, Cavin R, Halkic N. Agenesis of the gallbladder: A dangerously misdiagnosed malformation. World J Gastroenterol. 2005 October 21; 11(39): 6228–6231.
]]>2. Bani-Hani KE. Agenesis of the gallbladder: Difficulties in management. Journal of Gastroenterology and Hepatology. 2005; 20: 671-675.
3. Fiaschetti V, Calabrese G, Viarani S, Bazzocchi G, Simonetti G, Gallbladder Agenesis and Cystic Duct Absence in an Adult Patient Diagnosed by Magnetic Resonance Cholangiography: Report of a Case and Review of the Literature. Case Reports in Medicine. 2009. Volume 2009: 4 pages.
4. Pesivadia PK, Bhagat H, Vadel M, Desai PD. Congenital agenesis of the gallbladder – a rare congenital anomaly. National Journal of Medical Research. 2014 Oct-Dec; 4 (4): 377-379.
5. Amadon PD. Agenesis of the gallbladder associated with pancreatitis. The American Journal of Surgery. 1933 Feb; 19 (2): 263-267.
6. Petrone MCh, Arcidiacono PG, Testoni PA. Endoscopic ultrasonography for evaluating patients with recurrent pancreatitis. World J Gastroentereol. 2008 Feb 21; 14 (7): 1016-1022.
]]>7. Wang GJ, Gao ChF, Wei D, Wang C, Ding SQ. Acute pancreatitis: Etiology and common pathogenesis. World J Gastroenterol. 2009 March 28; 15 (12): 1427-1430.
8. Toouli J, Brooke-Smith M, Bassi C, Carr-Locke D, Freeny P, Imrie C, et al. Guidelines for the management of acute pancreatitis. Journal of Gastroenterology and Hepatology. 2002; 17: S15-S39.
9. Breijo Puentes A, Prieto Hernández JA. Pancreatitis aguda. Artículo de revisión. IntraMed Journal. 2014; 3 (2): 1-14
10. Marabi Poma E, Patchen Dellinger E, Forsmark CE, et al. Clasificación internacional y multidisciplinaria de la pancreatitis aguda: edición española 2013. Medicina Intensiva. 2014; 38 (4): 211-217.
11. Torres López AM, Hoyos Duque SI. Acute pancreatitis: Reflections through the history of the Atlanta Consensus. IATREIA. Octubre- diciembre; 2014; 27(4): 449-459.
12. Pierro A, Martucci M, Maselli G, Farechione A. Agenesis of the Gallbladder with the Presence of a Small Dysmorphic Cyst: Role of Magnetic Resonance Cholangio pancreatography. J Clin Imaging Sci 2012; 2: 17.
13. Tang LM, Wang XF, Ren PT, Xu GG, Wang CS. The diagnosis of gallbladder agenesis: two cases report. Int J Clin Exp Med. 2015; 8(2): 3010-3016.
14. Yener O, Zeki Buldanli M, Eksioglu H, Leblebici M, Alimoglu O. Agenesis of gallbladder diagnosed by magnetic resonance colangiography: Report of a case and review of the literature. Prague Medical Report. 2015; 116 (1): 52-56.
15. Alzahrani HA, Yamani NM. Gallbladder agenesis with a primary choledochal stone in a patient with situs inversus totalis. Am J case Rep. 2014; 15: 185-188.
16. Stephenson JA, Norwood M, Al-Leswas D, Al-Taan O, Beable R, Lloyd DM, et al. Hepatic Haemangioma Masquerading as the Gallbladder in a Case of Gallbladder Agenesis: A Case Report and Literature Review. HPB Surgery. Volume 2010: 4 pages.
17. Pesivadia PK, Bhagat H, Vadel M, Desai PD. Congenital agenesis of the gallbladder – A rare congenital anomaly. National Journal of Medical Research. 2014 Oct-Dec; 4 (4): 377-379.
18. Gaxiola Werge R, Gómez Gutiérrez NG, Alcántara Martínez FJ, Valero Ontiveros UJ. Vesicular agenesis and choledocolithiasis. Presentation of one patient. Cirujano General. 2000; 22 (4): 362-366.
19. Frossard JL, Steer ML, Pastor CM. Acute pancreatitis. Lancet. 2008; 371: 143-52.
20. McLaughlin MT, Mitchell RMS. Sphincter of Oddi dysfunction and pancreatitis. World J Gastroenterol. 2007 December 21;13(47):6333-6343.
21. Nair A, Kandasamy D, Tripathi M and Jyotsna VP. Gall bladder agenesis in Prader Willi syndrome. Indian J Endocrinol Metab. 2015 Mar-Apr; 19 (2): 305.
22. Lauret E, Rodríguez-Peláez M, Rodrigo Sáez L. Etiology of Pancreatitis and Risk Factors. INTECH, 2015 mar 4; 03-04.
23. Pérez Suárez CM, Pérez Suárez M, Pérez Profet E, González Aguilera JC. Vesicular Agenesis. A case report. Multimed, 1998; 2 (1-2).
Recibido: 19 de enero de 2016.
Aprobado: 6 de febrero de 2017.
]]>