INTRODUCCIÓN
El 12 de diciembre de 2019 en Wuhan, China, se conocieron los primeros casos de la enfermedad por coronavirus de 2019 (COVID-19); se identificó su agente etiológico el 7 de enero de 2020, y la Organización Mundial de la Salud (OMS) la declaró como una pandemia el 11 marzo de ese año.1 Esta enfermedad impactó negativamente en los sistemas de salud de todo el mundo. Los pacientes con un cuadro clínico grave de la enfermedad constituyeron aproximadamente el 15% de los casos, los cuales requirieron un tratamiento especializado por su elevada mortalidad.2 El acumulado de pacientes con COVID-19 hasta diciembre de 2021 en el mundo fue de 288 221 881. En Cuba, la situación epidemiológica en ese año, tensó los servicios sanitarios diagnosticándose 954 417 pacientes con la enfermedad con una tasa de 8532,2 por cada 100 000 habitantes. En la provincia de Villa Clara fueron 51 484 los pacientes con diagnóstico confirmado de COVID-19 con una tasa de 6 652,5 por cada 100 000 habitantes.3
En la mayoría de los protocolos de actuación a nivel internacional, se recogen a los pacientes oncológicos como pacientes de riesgo. En algunos de ellos no se especifica si este riesgo es de infección, de mortalidad o ambas, y surge la duda de si es real que el antecedente oncológico se comporte como un factor de riesgo respecto a esta novedosa infección, o si la población oncológica es una población sanitaria que suele ser catalogada de riesgo elevado para todo proceso patológico en general.4
En un estudio sobre el análisis de mortalidad y comorbilidad por COVID-19 en Cuba, se informó un porciento bajo de pacientes con cáncer y esta infección, en coincidencia con otros informes ya existentes. Las cifras de mortalidad no se comportaron de igual modo, pues en el análisis multivariado y la regresión logística binaria realizada, resaltó que padecer de cáncer se comportó como un factor de riesgo independiente de mortalidad.5
El cáncer está dentro de las diez primeras causas de muerte en el mundo. En 2018 se diagnosticaron 18 millones de personas con cáncer, y 9,5 millones fallecieron, según cifras de la OMS. En Cuba, el cáncer causó la muerte a 25 035 personas en el 2019, y constituyó la segunda causa de mortalidad en el país.6 Los pacientes con diagnóstico de enfermedad oncológica generalmente se caracterizan por tener una edad avanzada, antecedentes de enfermedades crónicas y un sistema inmune comprometido, ya sea por la propia enfermedad o su tratamiento, haciéndolos más susceptibles a padecer infecciones.1
En enero de 2020 se diseñó el Plan de Medidas para el Enfrentamiento a la COVID-19 de Cuba. Se consideraron casos sospechosos de alto riesgo y se clasificaron según la versión 1.6 del protocolo cubano, los pacientes de 65 años o más, o los que tenían las siguientes comorbilidades: obesidad, hipertensión arterial (HTA) complicada, enfermedad renal crónica (ERC), cardiopatía isquémica, diabetes mellitus, enfermedad pulmonar obstructiva crónica (EPOC), cáncer, desnutrición grave u otras que los médicos consideraron de asistencia en un caso específico.7 En los pacientes con enfermedad oncológica y positivos para COVID-19 se aconsejó, de ser posible, detener el tratamiento oncológico y tratar la infección según lo establecido en las guías de la OMS.1
Durante el año 2021, en el Hospital Universitario Dr. «Celestino Hernández Robau», de Santa Clara, Villa Clara, se ingresaron, según el registro del su Departamento de estadística, 3 440 pacientes con diagnóstico de COVID-19 confirmados por Reacción de Polimerasa en Cadena (PCR), 78 de ellos con diagnóstico histológico de una enfermedad oncológica con menos de cinco años de evolución. Al tener en cuenta que el antecedente de cáncer es considerado un factor de riesgo de mortalidad para múltiples enfermedades, y que la evolución de los pacientes con enfermedades neoplásicas puede verse influida por enfermedades sobreañadidas, se diseñó esta investigación que tiene como objetivo caracterizar, desde el punto de vista clínico, a los pacientes oncológicos que ingresaron con COVID-19.
MÉTODOS
Se realizó una investigación descriptiva y transversal en pacientes ingresados por COVID-19 con diagnóstico de enfermedad oncológica, en el Hospital Universitario Dr. «Celestino Hernández Robau», de Santa Clara, Villa Clara, en el período de enero - diciembre 2021.
La población de estudio estuvo constituida por la totalidad de los pacientes con diagnóstico histológico de enfermedad oncológica, y que ingresaron en el período del estudio con diagnóstico de COVID-19 confirmado por PCR.
Se estudiaron las siguientes variables sociodemográficas: edad y sexo, variables clínicas: localización del tumor, tipo histológico, tiempo de evolución de la enfermedad oncológica, complicaciones, tratamiento recibido, y egreso vivo. Se realizó una revisión documental de las historias clínicas de los pacientes y se creó un instrumento para la recogida del dato primario; se estudió la presencia de: taquicardia (frecuencia cardíaca superior a 100 lpm), polipnea (frecuencia respiratoria superior a 16 rpm), hipoxemia (saturación de O2 por oximetría de pulso inferior a 95 %), valores de dímero D positivo (cualitativo), reactantes de fase aguda (valores de ferritina superior a 400 ng/L, de proteína C reactiva superior a 5, o ambas), tratamiento administrado y aparición de complicaciones (neumonía bacteriana, tromboembolismo pulmonar, trombosis periférica, choque, insuficiencia renal, miocarditis u otras). Los datos fueron tabulados y procesados en el paquete estadístico SPSS versión 17.0 para Windows, lo que permitió realizar el análisis de las distribuciones de frecuencias absolutas y relativas, y determinar la magnitud de la asociación mediante el cálculo del odds ratio (OR). Se respetaron los principios éticos de la Declaración de Helsinski al recoger la información de las historias clínicas y no incluir en la publicación datos de identidad de los pacientes.
RESULTADOS
La Tabla 1 muestra la distribución según edad y sexo de los pacientes oncológicos que ingresaron con COVID-19: 53 pacientes (66,7 %) se encontraban en el grupo de 60 y más años, seguido por el grupo de 40-59 años con 19 pacientes (24,4 %). En los grupos de 20-39 años, y menos de 20 años, solo se encontraban 5 (6,4 %) y 2 pacientes (2,6 %), respectivamente. Existió un discreto predominio del sexo masculino (55,1 %), con una relación hombre/mujer 1,2:1. La edad media del sexo femenino fue de 57,3 ± 10,6 años, y 61,1 ± 12,9 años para el masculino, lo que se explica por un predominio del sexo masculino en el grupo de 60 y más años. Esto resulta llamativo dado que en la población general las féminas predominan en este grupo de edad. De los pacientes ingresados fallecieron 17 (21,7 %).
En la Tabla 2 se observa la relación entre la localización, el estadio de la enfermedad y el estar o no bajo tratamiento en el momento del ingreso y el egreso. La presentación más frecuente fue en el pulmón y la laringe con 31 pacientes (39,7%), seguido de mama 12 (15,4%). Otras localizaciones en orden decreciente aparecen en la tabla. La mayor frecuencia de fallecimiento se observó en las localizaciones de: mama, próstata y colorrectal (p=0,671, 0,599 y 0,550, respectivamente). En la categoría de otros, la probabilidad fue muy alta (p=0,806), fallecieron tres de los seis pacientes: dos con cáncer de páncreas, uno intervenido quirúrgicamente un mes antes del ingreso, y una paciente con cáncer de vejiga y trombosis venosa profunda al ingreso. Según el estadio de la enfermedad, 46,2 % pacientes se encontraban estables seguidos por 29,5 % en tratamiento paliativo (29,5 %). La probabilidad de fallecer fue más alta en los pacientes que se encontraban en progresión (p= 0,783).
Tabla 2 Relación entre variables relacionadas con la enfermedad oncológica en pacientes con diagnóstico de COVID-19 y tipo de egreso
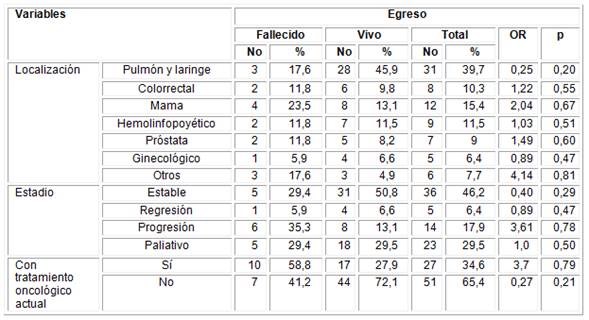
OR: odds ratio
p: probabilidad
Fuente: Historias clínicas
En la Tabla 3 se relacionan las variables con la COVID-19 y el tratamiento de los pacientes oncológicos ingresados con la probabilidad de fallecer. El 60,3 % de los pacientes tenía entre 3-7 días de inicio de los síntomas en el momento del ingreso, 21,8% menos de 3 días, y 17,9 % más de 7 días. Los pacientes que ingresaron tardíamente (más de 7 días) presentaron una probabilidad de fallecer de 78,3 % (p=0,783). Desde el punto de vista de los signos clínicos de alarma: la polipnea (47,4 %) fue la más frecuente, seguido de la taquicardia (30,8 %), la cianosis (21,8 %) y la hipotensión arterial (21,75 %). La presencia de estos signos se relacionó con la probabilidad de fallecer, que fue mayor en los que presentaron hipotensión arterial (p=0,956).
El 83 % de los pacientes presentaron alteraciones en la radiografía de tórax al ingreso. La determinación de dímero D se realizó a 36 pacientes (16 a los fallecidos) y resultó que: el 63,9% tenía cifras elevadas, el 43,6 % tuvo hipoxemia, la leucopenia/linfopenia se observó en el 37,2 %, y el 34,6 % de los pacientes presentó incremento de alguno de los reactantes de fase aguda. Los resultados de los complementarios que se relacionaron con una mayor probabilidad de fallecer fueron: la elevación del dímero D, el incremento de los reactantes de fase aguda y la hipoxemia, por ese orden (p=0,964; 0,962 y 0,943). En cuanto a la estadía hospitalaria, en 45 pacientes (57,7 %) fue de 7-14 días, seguido de menos de 7 días con 26 pacientes (33,3 %), y superior a 14 días solo 7 pacientes (9 %). La mayoría de las defunciones fueron antes de los 7 días, ese fue el período de mayor probabilidad de morir. El 39,9% (31 pacientes) presentaron complicaciones incluidos los 17 fallecidos. En relación con el tratamiento recibido: el 85,9 % recibió dexametasona, el 73,1% interferón alfa, y el 55,1% heparina; otros fármacos como Jusvinza (17,9 %), eritropoyetina (16,7%) e Itulizumab (11,5 %) fueron utilizados en menor proporción. La menor probabilidad de morir se observó en los pacientes que utilizaron eritropoyetina (p=0,377).
DISCUSIÓN
Los resultados publicados sobre la prevalencia de la COVID-19 en pacientes con enfermedades oncológicas no son uniformes, pues se han informado desde porcentajes muy bajos hasta cifras que alcanzan el doble de la prevalencia que en la población general.5,6,8 Donde si existe consenso es en la mortalidad, ya que los pacientes con cáncer y COVID-19 poseen mayor riesgo de desarrollar formas graves de la enfermedad con una tórpida evolución que puede finalizar en la muerte del paciente.6,8,9) En este estudio, la mortalidad de los pacientes oncológicos con COVID-19 fue de 21,8 %.
Uno de los grupos más vulnerables desde que comenzó la pandemia de COVID-19 son los pacientes de 60 años y más, por lo que se ha priorizado su atención hospitalaria. Este grupo etario se caracteriza por tener antecedentes de enfermedades crónicas asociadas que incrementan el riesgo de evolucionar hacia formas graves. En la literatura se recogen varios factores de riesgo como: la HTA, diabetes mellitus, enfermedad renal crónica y el cáncer, entre otras. Por otra parte, las enfermedades oncológicas en el adulto, aunque pueden presentarse a cualquier edad, tienen una mayor incidencia. Estos factores pueden influir para que este sea el grupo de edad que predomine en los pacientes de este estudio. En una investigación sobre infección por COVID-19 en España se informó que el 3,4 % de los pacientes tenían un cáncer activo, y dentro de este grupo, la mortalidad fue del 41,6 %.8 Otro estudio en pacientes con neoplasias hematológicas informó una mortalidad del 33 %.10 El sexo predominante de los pacientes del estudio está condicionado por la alta frecuencia con que necesitaron ingreso hospitalario los pacientes con tumores de pulmón, en su mayoría masculinos y de mayor edad.
En los pacientes oncológicos que ingresaron con COVID-19 en el período estudiado, la frecuencia de localización de los tumores no fue distinta a la observada en ingresos por otras causas donde el tumor de pulmón y próstata en el hombre, y mama y pulmón en la mujer, se presentaron con una alta frecuencia. Aunque la localización de pulmón fue la más frecuente en los pacientes, no se relacionó con la mayor probabilidad de fallecer en este estudio. En una revisión sobre este tema, se hace referencia a un estudio realizado en China que concluyó que los pacientes que tenían cáncer de pulmón no presentaron sucesos adversos más graves que los otros pacientes (20 % contra 62 %).11 No se comportó de igual forma la localización en mama y próstata con una elevada probabilidad de fallecer. En un estudio basado en un registro poblacional en España, se incluyeron 697 pacientes con neoplasias hematológicas, de los cuales: 139 personas (20 %) presentaron COVID-19 crítica, 290 (42 %) COVID-19 grave, 159 (23 %) moderada y 104 (15 %) leve. El estadio evolutivo en progresión se relacionó con una mayor probabilidad de morir, pues muchos de estos pacientes recibían tratamiento con poliquimioterapia y presentaban complicaciones propias de esta terapia. En esta investigación, la probabilidad de fallecer en pacientes que recibían tratamiento para el cáncer al momento del ingreso fue elevada, al igual que en otros informes. 10 Esto no coincide con un estudio en Madrid, España, que informa dentro del grupo de pacientes fallecidos, que el 40 % recibían tratamiento oncológico y el 60 % no.8 La inmunosupresión sistémica en el paciente oncológico depende, en cierto grado, del tratamiento que se le administre. La literatura informa que los pacientes con cáncer que reciben medicamentos citotóxicos son vulnerables a las enfermedades infecciosas, sobre todo, bacterias y hongos oportunistas. Los avances en la terapia contra el cáncer son significativos en los últimos años; sin embargo, el enfrentamiento a la resistencia de las células tumorales a estas terapias y a la toxicidad que lleva consigo la administración de estos medicamentos constituye un gran reto.6
El tiempo transcurrido desde el inicio de los síntomas hasta el tratamiento adecuado es crucial para prevenir formas graves de la enfermedad. La probabilidad de fallecer de los pacientes de este estudio que ingresaron después de 7 días de iniciado los síntomas, fue elevada. La presencia de: hipotensión arterial, hipoxemia y cianosis se consideró un signo de mal pronóstico. En la serie de casos hospitalizados en Wuhan, la leucopenia y la linfopenia fueron los hallazgos hematológicos más comunes. Las alteraciones en la coagulación, especialmente del dímero D y del tiempo de protrombina fueron más frecuentes en pacientes con mayor gravedad. El 37 % de los casos también tuvo marcadores positivos de citólisis hepática. La linfopenia grave, el dímero D elevado y productos nitrogenados elevados fueron marcadores relacionados con la mortalidad.12
En las primeras etapas, las radiografías de tórax presentan múltiples sombras irregulares y pequeñas, y cambios intersticiales, especialmente en el tercio periférico del tórax, que luego progresan a opacidades bilaterales en vidrio esmerilado e infiltrados pulmonares. En casos graves se pueden observar consolidaciones pulmonares, y los derrames pleurales son raros. Los pacientes con cáncer de pulmón suelen tener un patrón radiológico habitual caracterizado por: un nódulo de pulmón solitario, una caverna, un absceso, un derrame pleural, pero puede tener imágenes retículo nodulillares y linfangitis carcinomatosas, que imponen la necesidad de un diagnóstico diferencial con esta enfermedad viral.11
La prolongación de la estadía hospitalaria puede obedecer a una evolución más tórpida de la enfermedad o a la aparición de complicaciones. Sin embargo, en este estudio se observó una mayor probabilidad de fallecer en pacientes con corta estadía, en relación a pacientes que acudieron a los servicios de salud tardíamente, con complicaciones propias de la COVID-19 o de su enfermedad oncológica.
La complicación más frecuente fue la insuficiencia respiratoria aguda secundaria a tromboembolismo pulmonar o por neumonía sobreañadida, que en ocasiones provocó la muerte del paciente. Otras posibles complicaciones que se han descrito son: la insuficiencia renal, el daño pulmonar agudo, el choque séptico, la insuficiencia multiorgánica y la neumonía asociada a ventilación mecánica, entre otros.12 En este estudio, un porciento elevado de pacientes presentó complicaciones, propias de la infección por COVID-19 y otras relacionadas con su enfermedad oncológica. En los pacientes incluidos en el estudio, se utilizó el tratamiento farmacológico según los protocolos aprobados para pacientes que requieren ingreso hospitalario.7 Los fármacos más utilizados fueron: la dexametasona, el interferón α y la heparina, y en menor medida: la juzvinza, la eritropoyetina y el itulizumab. La frecuencia en la utilización de estos fármacos dependió del estadio evolutivo en el que ingresaron los pacientes y de las complicaciones que se presentaron. La mayor probabilidad de fallecer se observó en los pacientes con dexametasona y juzvinza (en el primer caso fue el fármaco más utilizado, y en el segundo, se debe a su indicación en pacientes con formas graves de la enfermedad con un pronóstico muy reservado). Es interesante resaltar que en los pacientes en los cuales se encontraba indicada la eritropoyetina, la probabilidad de fallecer fue menor. En un estudio realizado en Colombia, la mortalidad fue mayor en aquellos pacientes que recibieron esteroides y antibióticos, lo que está relacionado con la gravedad de la COVID-19.9
CONCLUSIONES
En los pacientes oncológicos hospitalizados con COVID-19 predominaron los hombres y el grupo de edades de 60 y más años. Las enfermedades neoplásicas más frecuentes fueron: los tumores de pulmón y laringe. La probabilidad de morir fue mayor cuando las neoplasias estaban localizadas en: mama, próstata y colorrectal, por ese orden, y en los pacientes que se encontraban en progresión de la enfermedad o recibían tratamiento con quimioterapia en el momento del ingreso.















