INTRODUCCIÓN
El lupus eritematoso sistémico (LES) es una de las enfermedades más ampliamente estudiadas en la Medicina y se considera el prototipo de enfermedad sistémica autoinmune, produce una activación crónica y recurrente del sistema inmunitario que conlleva a la inflamación y al daño tisular.1
Se estima que al menos cinco millones de personas en todo el mundo tienen lupus y que cada año son diagnosticados más de 100 mil nuevos casos. La prevalencia y la incidencia del LES varían ampliamente en la literatura médica. La prevalencia publicada va de 20 a 240 por 100 mil personas y la incidencia de 1 a 10 por 100 mil personas-año, con una proporción mujer-hombre de 9:1.2,3
Las complicaciones materno-fetales de las gestantes con lupus pueden ser diversas. Se incluyen mayores tasas de parto pretérmino, muerte fetal, restricción del crecimiento intrauterino, bajo peso al nacimiento, preeclampsia, síndrome de HELLP (hemólisis, enzimas hepáticas elevadas y bajo recuento de plaquetas) y hemorragia obstétrica, entre otras.4,5
A pesar de que la coexistencia de LES y embarazo se ha asociado con un aumento en la morbimortalidad, las diferentes intervenciones terapéuticas han llevado a mejorar las tasas de embarazos exitosos en los últimos años, con un enfoque que comienza desde la etapa preconcepcional, y debe involucrar la actuación de un equipo multidisciplinario encabezado por el Especialista en Reumatología y Obstetricia.6
Esta investigación tuvo como objetivo describir el comportamiento de las complicaciones materno-fetales más comunes en gestantes lúpicas atendidas en los Hospitales “Mariana Grajales” y “Arnaldo Milián Castro” entre enero de 2015 y diciembre de 2019.
MÉTODOS
Se realizó una investigación de desarrollo, descriptiva y transversal.
La población de estudio estuvo conformada por el total de pacientes embarazadas con diagnóstico de LES (137) atendidas en el Hospital Universitario Docente Ginecoobstétrico “Mariana Grajales” y en el Hospital Universitario Clínico-Quirúrgico “Arnaldo Milián Castro” de la Ciudad de Santa Clara, de la Provincia de Villa Clara, en el período comprendido de enero de 2015 a diciembre de 2019.
Como se trabajó con el total de la población no se aplicó técnica de muestreo.
Se efectuó una revisión documental de las historias clínicas archivadas en el Departamento de Estadística de ambos hospitales y se recogieron los datos obtenidos en una guía de observación creada con las variables de interés.
La información obtenida fue procesada a través de una base de datos utilizando el programa Excel 2010 del paquete Office 2010 y el software de procesamiento estadístico SPSS versión 15.0 para Windows y el programa para análisis epidemiológico con datos tabulados EPIDAT versión 3.1.
La base inicialmente fue depurada con el fin de detectar observaciones aberrantes y luego exploradas para identificar valores faltantes y extremos. Posteriormente se realizó el análisis descriptivo de la muestra, para lo que se organizó la información en tablas de frecuencias y de contingencia en las que se utilizaron frecuencias absolutas (número de casos) y relativas (por cientos). Los datos fueron representados gráficamente según el tipo de información.
Para las variables cuantitativas se calcularon los estadígrafos adecuados. Para identificar diferencias significativas entre categorías y evaluar la posible asociación entre variables cualitativas se utilizó la prueba de Chi cuadrado.
El cambio detectado se cuantificó mediante un intervalo de confianza del 95% y un nivel de significación estadística del 5%.
Si 0,01< p <0,05 diferencias significativas.
Consideraciones éticas: el estudio se rigió por los principios éticos de la investigación biomédica establecidos en la Declaración de Helsinki y con lo establecido por la Organización Mundial de la Salud en la versión correspondiente a la 52da Asamblea General en Edimburgo, en octubre del año 2000. Además, se rigió por las regulaciones estatales del Ministerio de Salud Pública de la República de Cuba y previamente se obtuvo la aprobación de los Comités de Ética de las instituciones involucradas.
RESULTADOS
Se constató un predominio de las edades comprendidas en el grupo de 20 a 24 años (32,85%), seguidas por el de 25 a 29 años (24,82%), del nivel de escolaridad Medio-Superior (42,33%) -Tabla 1- y de las primigestas (52,55%) -Tabla 2-.
Tabla 1 Distribución de las gestantes con lupus eritematoso sistémico según los grupos de edades y la escolaridad
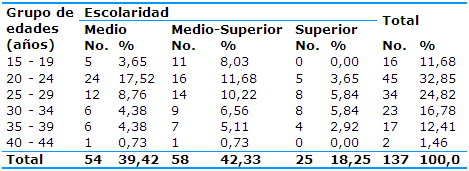
Fuente: historias clínicas
Tabla 2 Distribución de las gestantes con lupus eritematoso sistémico según la edad y el número de embarazos
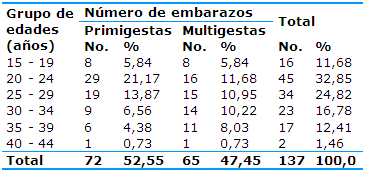
Fuente: historias clínicas
En cuanto a la asistencia a las consultas se encontraron diferencias estadísticamente significativas. En la de Atención Prenatal se evidenció un predominio de las gestantes que acudieron a cinco o más consultas (87,59%). El comportamiento de la asistencia a las Consultas de Reumatología y de Alto Riesgo Obstétrico fue diferente porque en ambas predominaron las gestantes que recibieron únicamente una o dos consultas durante el embarazo y que representaron el 59,12% y el 72,26%, respectivamente. Cabe destacar que el 21,17% de las pacientes no acudieron a la Consulta de Reumatología, mientras que el 13,87% no acudió a las Consultas de Alto Riesgo Obstétrico en el trascurso de la gestación (Tabla 3).
Tabla 3 Distribución de las gestantes con lupus eritematoso sistémico según la asistencia a las consultas médicas
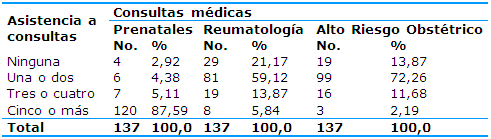
X2=304,46; p=0,000
Fuente: historias clínicas
En el 94,89% de las pacientes el diagnóstico de LES se estableció previo al embarazo. El tiempo más frecuente de evolución de la enfermedad fue el comprendido en el intervalo de uno a cuatro años (30,66%), seguido por el de cinco a nueve (27,74%) -Tabla 4-.
Tabla 4 Distribución de las gestantes según el tiempo de evolución del lupus eritematoso sistémico
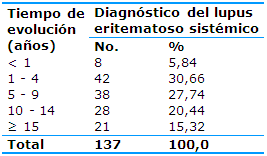
Fuente: historias clínicas
Al estudiar las comorbilidades asociadas al LES (Figura 1) se determinó que la más frecuente fue la hipertensión arterial crónica (22,63%), seguida de la diabetes mellitus (18,25%) y el asma bronquial (10,95%). En el caso específico del síndrome antifosfolípido secundario al LES la prevalencia fue del 5,84%.
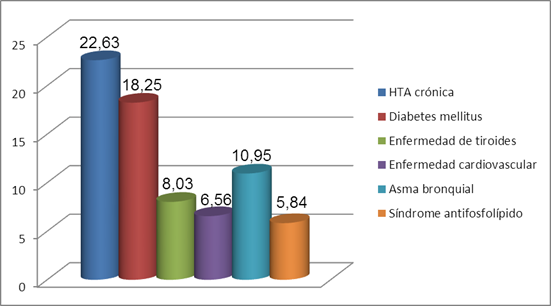 Fuente: historias clínicas
Fuente: historias clínicasFigura 1 Distribución de las gestantes según las comorbilidades asociadas al lupus eritematoso sistémico
En el comportamiento de las complicaciones maternas en las embarazas lúpicas se determinó que las más frecuentes fueron el parto pretérmino (28,47%), la rotura prematura de membranas (24,81%) y la hipertensión gestacional (15,33%). Se constataron dos muertes maternas, que representaron una letalidad del 1,46% (Tabla 5).
Tabla 5 Distribución de las complicaciones maternas en gestantes con lupus eritematoso sistémico

Fuente: historias clínicas
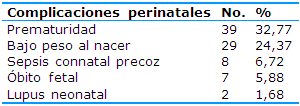
En el período estudiado se produjeron 119 nacimientos en gestantes con LES. Las complicaciones perinatales más frecuentes fueron la prematuridad (32,77%) y el bajo peso al nacer (24,37%) y se registraron siete óbitos fetales (5,88%). El lupus neonatal estuvo presente en el 1,68% de los nacidos (Tabla 6).
DISCUSIÓN
El predominio de los grupos de edades de 20 a 24 años y de 25 a 29 años se corresponde con lo planteado de que la enfermedad puede aparecer a cualquier edad, pero en la mayor parte de las pacientes se inicia entre los 15 y los 40 años.4,6,7,8,9 En cuanto al predominio observado en pacientes con nivel de escolaridad Medio-Superior, ese resultado difiere de lo planteado por otros autores que informan una mayor frecuencia en pacientes con nivel de escolaridad de Secundaria.8
El hallazgo de un por ciento mayor de primigestas coincide con los resultados obtenidos en estudios recientes realizados en la Región noroeste de Colombia en los que se informa que el 55% de las embarazadas con LES estudiadas eran primigestas.9
Hubo un elevado índice de asistencia a las Consultas de Atención Prenatal, no así a las Consultas especializadas de Reumatología y de Alto Riesgo Obstétrico.
Se ha recomendado que la gestante lúpica se evaluará por el Especialista en Reumatología cada mes o más frecuentemente en caso de crisis. Por su parte el Especialista en Obstetricia la evaluará cada mes hasta la semana 28, luego cada dos semanas hasta la semana 36 y semanalmente en lo adelante. El seguimiento especializado durante la gestación se puede considerar primordial si se tiene en cuenta que aproximadamente el 50% de las mujeres con LES presentan algún grado de actividad lúpica durante el embarazo y el riesgo de exacerbación moderada o grave de la actividad de la enfermedad es de alrededor del 15 al 30%.6,10
El predominio observado del diagnóstico de lupus antes del embarazo puede considerarse un factor que contribuye positivamente al seguimiento preconcepcional de la enfermedad y, por consiguiente, a mejorar el pronóstico materno-fetal.
En la etapa preconcepcional, desde la primera consulta con una paciente en edad reproductiva con diagnóstico de LES, se debe abordar el tema de planeación familiar con la finalidad de determinar el tiempo adecuado para embarazarse (remisión de la enfermedad de por lo menos seis meses antes del embarazo), así como el tratamiento compatible para el control del lupus durante el embarazo. Es necesario señalar que las mujeres con LES tienen las mismas tasas de fertilidad en comparación con mujeres sanas, con excepción de las pacientes con un compromiso de la función renal importante, con enfermedad activa o con amenorrea inducida por terapia citotóxica.10,11
El tiempo de evolución del LES puede ser otro factor a tener en cuenta. En pacientes con enfermedad de larga evolución los tratamientos prolongados, especialmente con glucocorticoides, pueden contribuir a la aparición de complicaciones como miopatía, osteoporosis, hipertensión arterial, diabetes, enfermedad vascular ateroesclerótica e infecciones, entre otras.12
En el presente estudio predominaron la hipertensión arterial y la diabetes mellitus como las comorbilidades más frecuentes asociadas al LES. Se considera que esto puede estar en relación con la elevada incidencia y la prevalencia de esas enfermedades crónicas en la población cubana en general. Autores colombianos han informado que es la enfermedad tiroidea la comorbilidad más frecuente.9
En el caso específico del síndrome antifosfolípido existe un riesgo aumentado tanto de complicaciones maternas en forma de brotes de actividad de la enfermedad y trombosis como fetales en forma de pérdidas precoces y tardías, retraso de crecimiento intrauterino y trastornos hipertensivos del embarazo. Por eso es esencial, en primer lugar, la valoración tanto a nivel preconcepcional como durante el embarazo y el puerperio.13
Como complicaciones maternas predominaron el parto pretérmino (28,47%), la rotura prematura de membranas (24,81%) y la hipertensión gestacional (15,33%). Otros autores obtuvieron resultados diferentes porque ambos informaron un predominio de la preeclampsia: uno un 25,6%9 y otro un 22,5%.14
Se plantea que las gestantes con LES tienen un incremento de 20 veces en el riesgo de morir y un aumento de dos a ocho veces del riesgo de complicaciones como preeclampsia, hipertensión arterial, hemorragia periparto e infecciones.6
En cuanto a las complicaciones fetales diversos autores destacan la prematuridad y la restricción del crecimiento intrauterino. Las morbilidades fetales dependen de la actividad lúpica que presente la madre antes y durante el embarazo y de la posible teratogenicidad que suponga el tratamiento que utilice.15,16
En el caso específico del lupus neonatal, complicación que se presenta en el uno y hasta el 2% de los neonatos de madres lúpicas, este se produce por la presencia de anticuerpos anti-Ro y anti-La de origen materno trasferidos pasivamente. Las manifestaciones clínicas de esta enfermedad son complejas y variadas, se destaca entre ellas el bloqueo auriculoventricular de diverso grado, permanente e irreversible, que se informa hasta en el 50% de los casos y que llega a requerir marcapaso en el 66%.16,17
CONCLUSIONES
Predominó el rango de edad entre 20 y 24 años, con nivel de escolaridad Medio-Superior, primigestas, con un tiempo de evolución del LES de uno a cuatro años y con el diagnóstico de la enfermedad establecido antes del embarazo.
Se evidenció un elevado índice de asistencia a Consultas de Atención Prenatal y un comportamiento opuesto para las Consultas de Reumatología y de Alto Riesgo Obstétrico. En las comorbilidades la hipertensión arterial y la diabetes mellitus tuvieron mayor incidencia. Las complicaciones materno-perinatales más frecuentes fueron el parto pretérmino, la rotura prematura de membrana, la prematuridad y el bajo peso al nacer.
El LES contribuye a la elevación del riesgo de complicaciones materno-fetales y obliga a un manejo adecuado, tanto en la atención preconcepcional, como en la prenatal.