Introducción
La enfermedad pulmonar obstructiva crónica (EPOC) afecta a unos 250 millones de personas, y quecada año mueren cerca de 3,17 millones por esta causa.1 En Cuba, se plantea que la prevalencia es del 3 %, y en sujetos mayores de 65 años se eleva hasta el 20 %.2
Hasta el 80 % de los pacientes con EPOC presentan incrementos agudos en la frecuencia e intensidad de los síntomas, que les hace demandar cambios de la medicación habitual u hospitalización, situación que denomina «exacerbación de la EPOC» (eEPOC),4 que causa una letalidad hospitalaria cercana al 11 %, a los seis meses aumenta al 33 % y al año se eleva hasta un 43 %.3,4 La información socializada sobre la eEPOC, no pondera de modo suficiente las formas graves que determinan el ingreso en una unidad de cuidados intensivos (UCI), ni las diferencias entre agudización, agravación de la enfermedad por comorbilidad o fracaso de la terapéutica.
En tal sentido, los autores de este artículo no encontraron estudios que refrendaran los factores asociados a la mortalidad por EPOC en Guantánamo.
Esta investigación tuvo el objetivo de identificar los factores relacionados con la letalidad de la eEPOC en pacientes egresados de la UCI, los factores más asociados con la letalidad fueron la puntuación de la escala Sequential Organ Failure Assessment Score) igual o mayor de 16 puntos, la hipoxemia igual o mayor de 60 mmHg y la realización de traqueostomía 5 días o más de ventilación mecánica.
Métodos
Se realizó un estudio tipo caso-control. El diagnóstico de EPOC se realizó según se reveló la siguiente información en la historia clínica (HC) de cada paciente: relación entre el volumen forzado espiratorio en un min (VFE1) y la capacidad vital forzada (CVF) (VFE1/CVF) menor de 70 % tras prueba broncodilatadora o referencia del diagnóstico hecho por especialista en neumología, según los criterios de la literatura médica.5,6 Para el diagnóstico clínico de eEPOC5,6 se consideró la presencia de un episodio agudo de inestabilidad clínica de la enfermedad expresado por: aumento marcado de la disnea; empeoramiento mantenido de los síntomas respiratorios más allá de sus variaciones diarias (de la disnea, tos, volumen y/o cambios en el color del esputo; hipoxemia; hipercapnia; cambios del estado mental).Se valoraron las agudizaciones moderadas y graves, las que se agruparon como agudizaciones. Se consideró eEPOC moderada, si conllevó la prescripción de un antibiótico y/o un corticoide sistémico, y grave si se requirió ingreso hospitalario más de 24 h.
El universo de estudio se conformó por todos los pacientes egresados de la UCI con diagnóstico de eEPOC (n=60), los que se agruparon en un grupo control conformado por los egresados vivos (n=46) y un grupo estudio (caso) (n=14): que incluyó los egresados fallecidos de la UCI.
Se estudiaron las siguientes variables: edad, sexo, estado nutricional, antecedente de hábitos tóxicos o de cortico dependencia, estado al egreso, comorbilidad, nivel de gravedad estimada según las puntuaciones de las escalas Sequential Organ Failure Assessment Score (SOFA) y Acute Physiology and Chronic Health Evaluation (APACHE II), así como variables en relación con la EPOC: tiempo de evolución, fenotipo clínico, número de exacerbaciones el año previo, grado de disnea y severidad funcional de la enfermedad antes de la hospitalización, diagnósticos médicos asociados, indicadores de oxigenación, ventilación y perfusión tisular evaluados mediante gasometría arterial al ingreso, tratamiento el año previo al ingreso o con ventilación mecánica (VM), realización de traqueostomía, necesidad de reintubación, complicaciones diagnosticadas y letalidad.
Se evaluó el grado de disnea antes de la hospitalización del paciente, se evaluó según la escala modified Medical Research Council (mMRC por sus siglas en inglés),7 que se basa en ajustar los síntomas contados por el paciente a cinco grados. En este estudio se evaluó de acuerdo a la información compilada en las HC, y los grados cero, uno y dos de esta escala, se consideraron como disnea leve; los grados 3 y 4 se asumieron como disnea moderada y el grado 4 se admitió como disnea severa.
Para la consideración de la severidad funcional de la EPOC antes de la hospitalización se utilizaron los criterios clínicos de la escala Global Chronic Obstructive Lung Disease (GOLD por sus siglas en inglés),8 y se agruparon los pacientes en la categoría GOLD menor de grado IV en la que se incluyeron los que presentaron la categoría GOLD I, II y III, y los pacientes clasificados en la categoría GOLD IV.
El fenotipo clínico de la EPOC se consideró según los criterios de la guía española de la EPOC (GesEPOC):9) fenotipo no agudizador (FnA), fenotipo agudizador (FA) mixto EPOC-asma, FA con enfisema, FA con bronquitis crónica (BC). La causa de muerte se estableció según se reveló en la HC en hoja de egreso o en el informe de necropsia.
Se identificaron las variables más asociadas con la posibilidad de muerte del paciente con eEPOC. Para el análisis matemático-estadístico se consideraron la frecuencia absoluta y acumulada, el cálculo el Odds ratio (OR), y se estimó la significación estadística mediante la técnica del Chi cuadrado de independencia (X2). Se consideró como significativo el valor de p( 0,05.
El estudio fue aprobado por el comité de ética y el consejo científico de la institución. Se respectaron los principios éticos de la Declaración de Helsinki10 para las investigaciones biomédicas. A los pacientes incluidos en el estudio no se les solicitó el consentimiento informado porque se trató de un estudio retrospectivo, donde la fuente de datos fue la HC, no obstante se mantuvo el anonimato de la información obtenida.
Resultados
Se indica que la letalidad fue superior en pacientes con 60 o más años de edad (28,9 %), mujeres (42,9 %), con sobre peso (53,8 %), puntuaciones de la escala SOFA, APACHE e índice de comorbilidad igual o superior a 16, 21 y 3 puntos respectivamente, así como en los que presentaron corazón pulmonar crónico (Tabla 1).
Tabla 1 Caracterización de los pacientes objeto del estudio según edad, sexo, estado nutricional, escala SOFA y APACHE II, antecedentes personales y comorbilidad
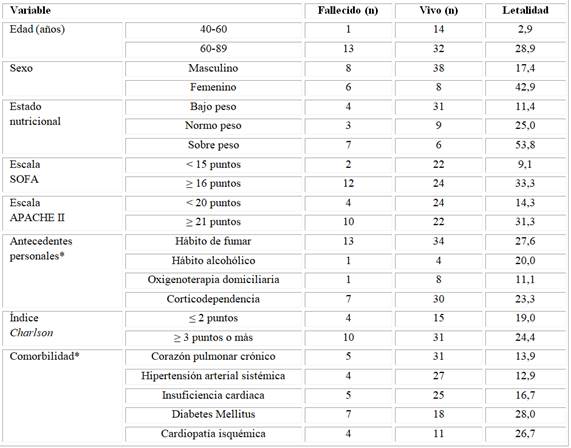
Leyenda:(*): Un paciente pudo tener más de un antecedente patológico o comorbilidad.
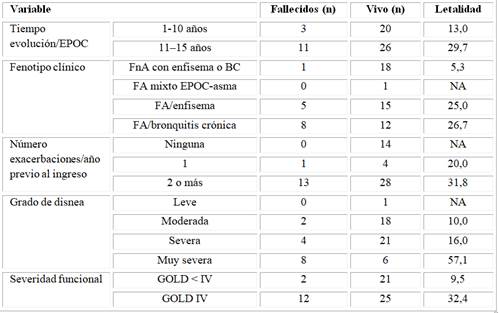
Fallecieron más los pacientes con 11 a 15 años de evolución de la EPOC (29,7 %), presentaron fenotipo clínico bronquitis crónica (26,7 %), tenían antecedentes de 2 o más exacerbaciones en el año previo al ingreso (31,8 %), presentaron disnea muy severa (57,1 %) o la severidad funcional de la enfermedad se evaluó en la categoría GOLD IV (32,4 %) (Tabla 2).
Tabla 2 Caracterización de la enfermedad pulmonar obstructiva crónica en los pacientes estudiados de acuerdo a: tiempo evolución, fenotipo clínico, número de exacerbaciones en el año previo al ingreso, grado de disnea y severidad funcional
Leyenda: (*) Un paciente pudo tener más de un antecedente patológico o comorbilidad.
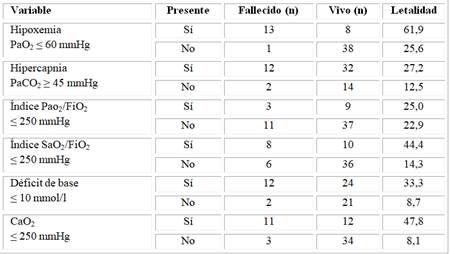
Se aprecia que la letalidad fue superior en los pacientes con eEPOC que presentaron deterioro de los indicadores de oxigenación, ventilación y perfusión tisular (Tabla 3).
Tabla 3 Indicadores de oxigenación, ventilación y perfusión tisular en los pacientes con exacerbación de la enfermedad pulmonar obstructiva crónica estudiados
La letalidad fue superior en aquellos tratados con broncodilatador (teofilina vía oral o rectal) asociado a fármacos corticoides vía inhalatoria), aunque no se registró una asociación significativa (p=0,654). Fue superior en los pacientes tratados con VM invasiva (24,5p=0,03), más cuando esta se extendió por 10 días o más (87,5 p=0,001), en los pacientes que requirieron la realización de traqueostomía (44,8 p=0,01) o de re-intubación pos destete (50,0 p=0,01) (Tabla 4).
Tabla 4 Caracterización de los pacientes estudiados según aspectos terapéuticos
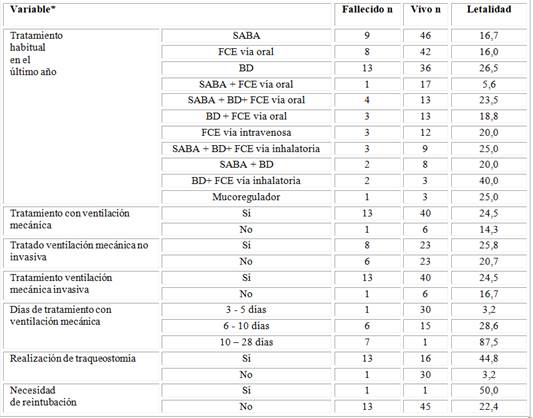
Leyenda: (*): Un paciente pudo ser incluido en más de una categoría terapéutica; BD: broncodilatador vía oral o rectal, SABA: agonistas β-2 de acción corta [SABA, por su nombre en inglés short-acting β-agonis (salbutamol vía inhalatoria)]; FCE: fármaco corticosteroides.
La neumonía grave adquirida en la comunidad (n=39) fue el diagnóstico médico más asociado a la eEPOC, aunque la letalidad fue superior en aquellos con diagnóstico de neumonía asociada a los cuidados sanitarios (letalidad 50,0). También muestra que la complicación más común fue la neumonía asociada ventilación mecánica (n=37), pero la letalidad fue superior en aquellos con choque séptico (50,0) (Tabla 5)
Tabla 5 Distribución de los pacientes con exacerbación de la enfermedad pulmonar obstructiva crónica estudiados según las complicaciones diagnosticadas
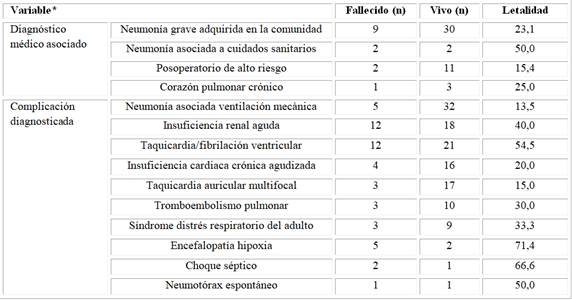
Leyenda: (*): Un paciente pudo tener más de una complicación.
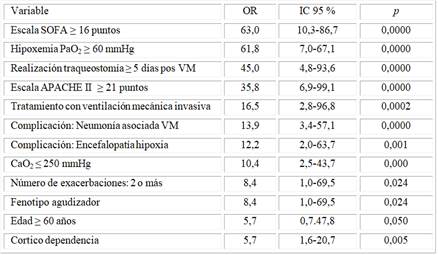
Los factores más asociados con la letalidad de la eEPOC fueron la a puntuación de la escala igual o mayor de 16 puntos (OR=63,0 IC 95 % 10,3-86,7 p=0,0000), la hipoxemia PaO2 igual o mayor de 60 mmHg (OR=61,8 IC 95 % 7,0-67,1 p=0,0000) y la realización traqueostomía 5 días o más pos VM (OR=45,0 IC 95 % 4,8-93,6 p=0,0000) (Tabla 6).
Se puede señalar que el 100 % de los fallecidos, la EPOC fue la causa básica de muerte; el mayor porcentaje falleció por causas respiratorias (57,1 %), la causa intermedia más frecuente fue la insuficiencia respiratoria aguda hipoxémica (78,6 %) y la neumonía asociada a la ventilación mecánica (35,7 %) fue la causa directa de muerte más común.
Discusión
La determinación de los factores asociados con el daño a la salud sustenta la toma de decisiones clínicas para el diagnóstico o la terapéutica para restaurar el estado de salud, temática que, en relación a la EPOC se ha tratado por otros investigadores, que ofrecen resultados divergentes,11,12,13 lo que ofrece pertinencia social al estudio que se presenta, pues se precisaron los factores asociados a la letalidad en pacientes con eEPOC egresados en la UCI del HGD “Dr. A. Neto” de Guantánamo, en el cual las características de los pacientes estudiados son similares a la de los pacientes incluidos en estudios similares consultados.14,15
En la actualidad se revela que la EPOC no sólo se caracteriza por una limitación al flujo aéreo y sus consecuencias, sino también por la existencia de manifestaciones extra pulmonares que también condicionan el pronóstico,2,4) por lo que el uso del VFE1, a pesar de ser útil para el diagnóstico, clasificación y pronóstico de la enfermedad, no permite una adecuada estratificación del riesgo de morbilidad y mortalidad. Por este motivo, se han desarrollado diversos índices multidimensionales16,17 para mejor predicción de la mortalidad por esta enfermedad, con valores predictivos similares o superiores al VEF1, pero persiste la controversia sobre cuáles predicen con más certeza la mortalidad, por lo que es conveniente seguir el estudio sobre factores propios de cada zona geográfica que se asocien a la mortalidad de la EPOC y permitan detectar a aquellos pacientes tributarios de intervenciones para mejorar su pronóstico.
La revisión de las diferentes escalas predictoras para la EPOC18,19 publicados, permitió constatar que los predictores repetidos con mayor frecuencia en los modelos son el grado de obstrucción, gravedad de la disnea, edad, índice de masa corporal, las exacerbaciones, la capacidad de ejercicio, y la calidad de vida, También hay que tener en cuenta las características intrínsecas de las poblaciones, la diferente prevalencia de sus factores de riesgo, así como las características de cada sistema sanitario que explicarían porqué modelos predictores diseñados por diferentes autores en relación con la mortalidad no hayan sido coincidentes.
El perfil de las exacerbaciones en el paciente con EPOC es diverso y complejo, pues la información publicada es incongruente debido a la falta de una definición uniforme y a diferencias en los criterios de selección de pacientes y calificación de su gravedad. Además, el conocimiento de sus determinantes (factores predictores) es escaso, tal vez reflejo de su dependencia de múltiples factores asociados.
Algunos autores consideran las exacerbaciones como parte de la historia natural de la EPOC, pues se registran hasta en un 80 % de los pacientes, y constituyen uno de los factores determinantes de la mala calidad de vida y una causa frecuente de muerte de estos enfermos.17,18 Se describe que en promedio, los pacientes experimentan 1-4 agudizaciones/año,12,19) pero la distribución es muy variable, desde pacientes sin agudizaciones hasta otros en los que aparecen de forma repetitiva y estable en el tiempo.
Los pacientes con más exacerbaciones expresarán mayor riesgo de letalidad, se debe que, a tener más agudizaciones supone para un paciente EPOC, un aumento de la inflamación local y sistémica subyacente, aumento de la producción de moco y un marcado atrapamiento, deterioro de la función pulmonar, peor calidad de vida, y una mayor probabilidad de muerte.7
En este estudio los enfermos tratados con VM no invasiva presentaron elevada letalidad, sin embargo, esta modalidad no se identificó como un factor predictor independiente de letalidad, lo que deriva de la metodología del estudio pues no se precisó las causas del fallo de este tipo de VM o si fueron pacientes que presentaron mayor comorbilidad o mayor severidad de la EPOC.
Desde el análisis matemático de las variables estudiadas las variables que más se asociaron con la letalidad de la eEPOC fueron la puntuación de la escala igual o mayor de 16 puntos, la hipoxemia y la realización traqueostomía 5 días o más pos VM, lo que es similar a otras investigaciones.16,19) Este resultado es diferente a otros estudios en los que se identifican la disnea basal, la eosinopenia, la academia, el ingreso directo en la UCI, la necesidad de VM invasiva, la infección del parénquima pulmonar y el número de ingresos previos.11,16
En este estudio se reconoce la limitación de utilizar como fuente de información a la HC y de tratarse de un estudio retrospectivo, lo que hizo imposible el registro de otras variables de interés que podrían transformar los resultados que se presentan. No obstante, esto no desmerita su valía pues se reveló un perfil del riesgo de morir del paciente con eEPOC, información que enriquece la cultura médica en el contexto territorial, por cuanto hasta la fecha no estaba disponible.
Se concluye que se identificaron los factores relacionados con la letalidad de pacientes con eEPOC egresados de la UCI del hospital “Dr. Agostinho Neto” de Guantánamo en el período 2019-2020, los que resultaron ser los siguientes: la puntuación de la escala SOFA igual o mayor de 16 puntos, la hipoxemia igual o mayor de 60 mmHg y la realización traqueostomía 5 días o más de ventilación mecánica.