Introducción
La lengua vellosa negra (LVN) es una entidad benigna, autolimitada, que se caracteriza por una hipertrofia de las papilas filiformes de la lengua en su porción dorsal, que adquiere un aspecto velloso, debido al cúmulo de queratina y un color negruzco por la proliferación de bacterias cromógenas. Aunque la coloración más común toma este tinte, también puede presentarse con tono marrón, verde o amarillo, es un proceso de causa multifactorial infrecuente y anecdótico en la edad pediátrica no así en la adultez.1,2
La LVN fue descrita por vez primera en el siglo xvi por Joǎo Rodrigues de Castelo Branco (1511-1568) erudito galeno judío portugués, también conocido con el nombre de Amadus Lusitanus, citado por Fontour3) que ganó notoriedad como uno de los médicos-científicos más famosos de la Europa renacentista y publicó colecciones de historias clínicas, Centuriae, que describen a sus pacientes más interesantes.3,4 Esta alteración se identifica con varias sinonimias como hiperqueratosis lingual, queratomicosis lingual, lingua villosa nigra, linguae nigrites y lingua melanotrihia.5,6
La histología normal de la lengua muestra en la superficie dorsal tres tipos de elevaciones de su epitelio llamadas papilas: las filiformes, las fungiformes (parecida a hongo) y las circunvalada, las primeras son las más numerosas y, por tanto, las de mayor importancia en la patogénesis de la LVN. Las estructuras filiformes son de forma cónica, de 1 a 3 mm, su función es esencialmente mecánica, impactan los alimentos contra el paladar y los fragmentan; no contienen sensores gustativos, por lo que carecen de actividad sensorial. El epitelio de revestimiento está cubierto de queratina, que se renueva de forma constante.7
La fisiopatología de LVN no se ha entendido en toda su magnitud. Se opina que surge de una descamación defectuosa de las papilas filiformes, que conlleva a la acumulación de capas queratinizadas con la consiguiente hipertrofia, y alargamiento, que determina que tomen la apariencia de un cabello. Las papilas alargadas, que normalmente son <1 mm de longitud, puede tener entre 12 y 18 mm de largo y un diámetro de 2 mm.4
En estas condiciones algunos agentes biológicos como las bacterias, hongos y microorganismos cromogénicos productores de porfirina, pueden acumularse entre las papilas, a los que se les responsabiliza de la negrura y alteración del color.8
Aunque la etiología exacta de LVN es desconocida, se han descritos posibles factores contribuyentes, que incluyen el hábito de fumar, mala higiene bucal, administración de antibióticos y fármacos antisipcóticos, atribuible estos últimos a la sequedad bucal que producen, lo que altera el normal funcionamiento del epitelio lingual. Otros factores son atribuidos a enfermedades sistémicas como la diabetes, la infección por el virus de la inmunodeficiencia humana (VIH), anemia perniciosa, hepatitis B y C, además de neurofibromatosis de Von Recklinghausen e intoxicación plúmbica. También se han señalados medicamentos como el interferón, anticonceptivos, antineoplásicos, antipalúdicos, esteroides, ranitidina, bismuto, suplemento vitamínico C y glycopirrolato.9,10,11,12,13,14
La revisión de la literatura médica muestra que la incidencia de LVN depende de aspectos demográficos como la edad, sexo y región poblacional seleccionada. Según Owczarek y otros,15) esta alteración afecta con mayor frecuencia a hombres y personas de más de 30 a 40 años; es extremadamente rara en los recién nacidos y lactantes. Se describe una incidencia de 0,00 % en escolares caucásicos, en Sudáfrica 0,06 %, mientras que en Minnesota (EE. UU.) es de 8,90 % y entre los turcos alcanza 54,00 %. Rosebach y otros,11 describen una prevalencia en Finlandia e Irán que fluctúa entre 0,06 y 8,40 %.
Generalmente presenta un inicio rápido que afecta el dorso de la lengua por delante de la "V" lingual y respeta punta y bordes laterales, donde el número de papilas es menor, aunque en algunos casos se puede extender y ocupar la totalidad de la superficie dorsal. La elongación de las papilas le confiere un color pardo negruzco asociado a un aspecto velloso, en ocasiones presenta tonalidades blanco-amarillentas, suele ser asintomática, aunque no es raro que curse con xerostomía, halitosis, disgeusia, cosquilleo o ardor lingual.5,8,16
El diagnóstico de la LNV es fundamentalmente clínico, aunque no se han establecidos criterios objetivos para ello. No se requieren otros estudios a menos que la lesión sea atípica, sintomática o sospechosa de poseer signos de malignidad o enfermedad sistémica.16 Solo se solicitarán cultivos para descartar una posible sobreinfección bacteriana o fúngica, cuando se sospeche.2
La LVN constituye una entidad autolimitante y posee un excelente pronóstico. La prevención deberá aplicarse como elemento primordial mediante la promoción de una buena higiene bucal, y la limpieza del órgano lingual con un cepillo de dientes o raspador, para promover la descamación de las papilas hiperqueratósicas, así como educar a familiares y pacientes sobre los posibles efectos secundarios de medicamentos como antibióticos y antipsicóticos, y de ser necesario emplear agentes queratolíticos. También se han utilizado enjuagues con bicarbonato de sodio, solución de peróxido de hidrógeno al 1 % y de hipoclorito de sodio diluido.10,14,17
La poca frecuencia de dicha alteración en la edad pediátrica nos motivó a realizar el presente trabajo con el objetivo de describir las principales características de esta entidad y revisar los conceptos más actuales.
Presentación del caso
Lactante de 10 meses de edad de piel blanca, que es remitido al servicio de consulta externa del Hospital Pediátrico Docente Cerro, por presentar coloración negra en el dorso de la lengua en sus dos tercios posteriores, con una evolución de 7 días, después de haber sido tratada con cefalexina durante 10 días para eliminar lesiones de impétigo en tronco y extremidades, en la atención primaria de salud.
Antecedentes perinatales: preeclampsia parto transpelviano, presentación cefálica, conteo de Apgar al nacer 7-8, peso al nacer: 1750 g.
Antecedentes familiares: No referencias de enfermedad de Addison, síndrome de Peutz-Jegher u otras dolencias sistémicas. Antecedentes personales: Ingreso hospitalario a los 3 meses por bronquiolitis, a los 5 meses por síndrome febril inespecífico y a los 7 meses por otitis media aguda. A los 10 meses se le diagnostica lesiones de impétigo contagioso extenso y recibe tratamiento con cefalexina durante 10 días en la atención primaria de salud.
Examen físico: ligero retraso del desarrollo psicomotor, lesiones de dermatitis alérgica en ambas regiones malares. El examen de la cavidad bucal señala una glositis localizada en el dorso de la lengua que ocupa los dos tercios posteriores de este órgano, con hipertrofia papilar e hiperpigmentación de color negro, que ocasiona un aspecto velloso a este órgano (Fig. A). El resto de la exploración de dicha zona, no señala otros signos.
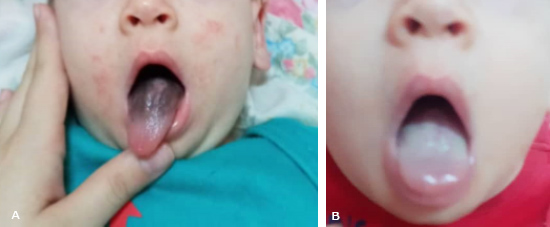
Fig A) Lengua negra con hipertrofia de las papilas. B) Ocho días después del tratamiento con limpieza mecánica.
Se tomó cultivo microbiológico de la superficie lingual en la zona afectada, donde se aisló un crecimiento de Cándida albicans.
Se realiza el diagnóstico de LVN, y se recomienda medidas de aseo consistente en limpieza dos veces al día del dorso lingual con un cepillo de cerdas finas en forma suave. Se logró remitir las lesiones en un plazo de 8 días (Fig. B).
Discusión
El diagnóstico se realizó mediante el examen clínico y se descartaron las entidades que pudieran semejarse, entre las que se destacan la simple pigmentación de las papilas fungiformes linguales, entidad rara, que suele aparecer en pacientes de piel negra con aumento de este color en forma parcheada, muy común en individuos procedentes del medio oriente, afroamericanos y ocasionalmente asiáticos.11,13,18) En esta población no existe hipertrofia papilar ni hiperqueratosis; la leucoplasia oral vellosa consiste en placas blanquecinas a nivel de la zona dorsal y ventral de la lengua, así como en el resto de la mucosa oral; se observa en ocasiones en pacientes infectados por el virus de la inmunodeficiencia humana en 1,4 %,5,19) en patemas sistémicas como la enfermedad de Addison, caracterizada por presentar máculas en parche, con múltiples localizaciones en la cavidad bucal, asociada a cuadros de vómitos y diarreas, y el síndrome de Peutz-Jeghers, infrecuente en lactantes, no muestra sequedad de las mucosas, historia de invaginación intestinal o poliposis en las vías digestivas.11
Con respecto a la posible causa que condujo a la aparición de la LVN en el lactante, pudiera citarse como factor desencadenante la administración de antimicrobianos, pues el uso de estas sustancias se ha informado según Ren16 en 19 casos observados entre el año 2000 y 2019, entre los que se encuentra la cefalexina.
Para profundizar en el conocimiento de la posible reacción adversa al medicamento (RAM), aplicamos el algoritmo de Naranjo,20) que arrojó un resultado de 4 puntos, lo que clasifica al antimicrobiano como “posible causa”(Cuadro).
Cuadro Respuestas al algoritmo de Naranjo
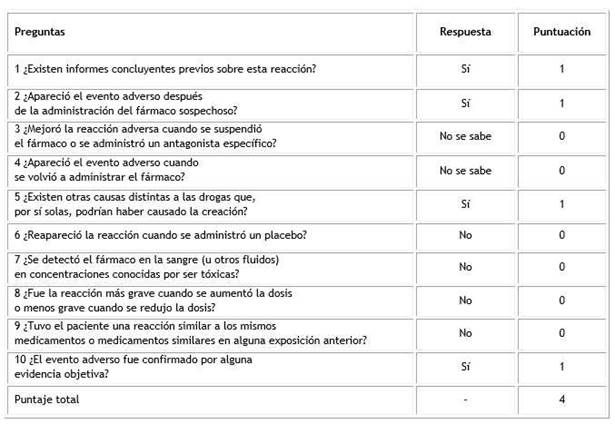
Valores de la escala: ≥ 9: definido; 5-8: probable; 1-4: posible; 0: dudoso
Por otro lado, existen ciertos factores asociados como higiene no adecuada en el paciente a juzgar por otras situaciones asociadas como una infección cutánea que originó el empleo de antimicrobiano.
El tratamiento consistió en indicar una limpieza mecánica de la lengua de forma suave con un cepillo de cerdas finas dos veces al día, sin el empleo de otras sustancias, se considera que la presencia de la micosis referida es secundaria al cúmulo de queratina propio de la fisiopatología de la enfermedad. Autores como Gurvits y Tam13 y Owczarek y Radwan,15 plantean que la terapéutica antifúngica, no debe ser el tratamiento de primera opción, ya que la presencia micótica puede ser más coincidente que causal. Con las recomendaciones indicadas, a los 8 días de iniciadas, se observó una evolución satisfactoria con la desaparición del color negro y las papilas hipertróficas.
Se concluye que la lengua vellosa negra es una enfermedad autolimitada rara en lactantes, de diagnóstico clínico y buen pronóstico. El tratamiento debe ir encaminado al empleo de medidas higiénicas, como terapéutica de primera línea. El tratamiento antifúngico, por lo general es innecesario. Hasta donde conocemos, este es el primer caso en Cuba, documentado en la literatura médica.














