Introducción
El mayor reto para el personal médico que se encarga del tratamiento de un niño que sufre de un traumatismo craneoencefálico grave (TCEg) es evitar o reducir al máximo el daño secundario.1 Se trata de cambios dinámicos y complejos que se presentan en la fisiología y bioquímica cerebrales, que por lo general desencadenan el desarrollo de “inflamación” o edema, como inicio de una cascada que genera reducción en el flujo sanguíneo cerebral, una limitada oxigenación y finalmente pobres resultados.2
El traumatismo craneoencefálico (TCE) en todas sus variantes, se encuentra estrechamente vinculado con fenómenos isquémicos y con la hipoxia, por lo que es causa frecuente para el desarrollo del daño secundario. Es además, responsable de más de 500 000 visitas a departamentos de urgencias, 95 000 hospitalizaciones, 5000 nuevos casos de epilepsias en los sobrevivientes, 29 000 casos de discapacidad permanente y 7 000 muertes en la población infantil,3 lo que equivale a una incidencia que oscila entre 175 y 367 por 100 000 habitantes en los EE. UU., entre 270 y 313 por 100 000 habitantes en el Reino Unido y en España de 200 casos por 100 000.3
Los avances en la monitorización multimodal (MMM) de la fisiología intracraneal y el tratamiento neurointensivo derivado de estos, facilitan el entendimiento y la identificación de los blancos terapéuticos óptimos después de ocurrido el evento traumático en el adulto, sin embargo, estos beneficios se aplican pobremente en la población pediátrica, tal es así, que las estrategias para los tratamientos médicos y quirúrgicos óptimos aún son ampliamente debatidos en la comunidad científica mundial.2,4
La monitorización clínica generalmente es apoyada por otras técnicas, entre las que se encuentran las imagenológicas.5 La información que ofrece el análisis de las imágenes de tomografía axial computarizada (TAC) de cráneo en pacientes con TCEg, está bien documentada y correlacionada con el estado clínico de los pacientes al ingreso y de forma secuenciada durante su evolución, así como con los valores de la presión intracraneal (PIC) y los resultados.6
La monitorización invasiva continúa de variables intracraneales como la PIC, la presión de perfusión cerebral (PPC), la adaptabilidad cerebral (Compliance cerebral) y en algunos casos los patrones circulatorios cerebrales predominantes, permite al equipo de trabajo médico tener al alcance la información necesaria para adoptar la mejor conducta ante cualquier eventualidad en cada momento.
La posibilidad de disponer de métodos de monitorización no invasiva de la PIC y otras variables intracraneales, gana popularidad en los últimos años, entre ellas la TAC craneal, el doppler transcraneal (DTC), el diámetro de la vaina del nervio óptico (DVNO),7,8 entre otros.
En el presente trabajo se relacionan los hallazgos tomográficos encontrados, a través de la clasificación de Marshall al ingreso y diámetro de la vaina del nervio óptico y su asociación con la presión intracraneal y con los resultados en el paciente pediátrico con traumatismo craneoencefálico grave.
Métodos
Estudio descriptivo prospectivo con 41 pacientes pediátricos (1 mes de nacido hasta 18 años) con TCEg, ingresados en la unidad de cuidados intensivos pediátricos (UCIP) del Hospital General Docente “Roberto Rodríguez Fernández” de Morón en Ciego de Ávila, Cuba, en el período comprendido entre enero de 2003 y diciembre de 2017.
Todos los pacientes se evaluaron al ingreso según la escala de coma de Glasgow (ECG)9 y se les realizó TAC de cráneo simple para clasificarlos de acuerdo con el esquema de Marshall.10
La luxación de las estructuras de la línea media en las imágenes de TAC se dividió en luxaciones de 0-5 mm, de 6-10 y >10mm. De acuerdo a su estado las cisternas basales se dividieron en: normales, comprimidas o ausentes.
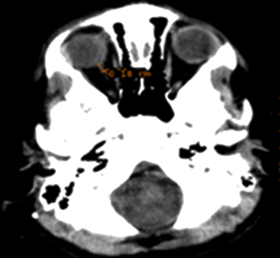
La medición del DVNO se obtuvo en las imágenes de TAC al ingreso y en las secuenciales siguiendo el trayecto del nervio óptico en la órbita, a 3 mm por detrás del globo ocular se realizó una medición del diámetro transversal del nervio y se dividieron los valores en < 3,5 mm, entre 3,5-5,5 mm y superiores a 5,5 mm.
Los estudios tomográficos secuenciados se indicaron a las 12 h de evolución si las imágenes iniciales se obtuvieron antes de las 6 h de ocurrido el trauma, luego de las 72 h o ante cualquier evento de hipertensión intracraneal de difícil solución y de causa desconocida, identificado por los métodos de MMM disponibles o ante la aparición de signos clínicos de hipertensión intracraneal como anisocoria, hipertensión, bradicardia entre otras.
Todos los casos se sometieron a monitorización invasiva de la PIC, la PPC y TAC de cráneo secuencial para correlacionar los hallazgos entre estas variables.
La monitorización continua de la PIC se realizó a los pacientes con una TAC anormal al ingreso o en aquellos niños con TAC normal, pero con presencia de trastornos de postura demostrada al examen físico o con hipotensión arterial sistémica.
A todos se les insertó un catéter intraventricular, en el ventrículo lateral del lado más afectado confirmado por las imágenes, colocado por especialistas en neurocirugía. Se utilizaron monitores Doctus VII, de fabricación nacional o Life Scope para amplificar la señal eléctrica de la PIC.
Los valores de PIC se dividieron en dependencia de la edad en 3 grupos (lactante entre 3-6 mmhg, entre 1-4 años de 3-10 mmhg, de 5-17 años entre 7-15 mmhg), los umbrales de tratamiento se determinaron según PIC promedio establecida para cada edad.11 La PPC, se determinó por la formula PAM (utilizando valores de TA por encima del 5to. percentil para cada grupo de edades) - PIC (valores referidos anteriormente para los diferentes grupos de edades) y fueron para los lactantes y niños de 1-4 años 47 mmhg, de 5-17 años 50 mmhg. Los valores de la PIC se consideraron normales o elevados en relación con el umbral de tratamiento en cada grupo de edad.
La información se acopió en un cuaderno de recogida de datos creado por los autores, donde se describen variables como la edad, el sexo, la ECG al ingreso, los valores de PIC y la PPC, clasificación tomográfica y mediciones del diámetro del nervio óptico al ingreso y secuencial, el tratamiento impuesto, así como las complicaciones y la escala de resultados de Glasgow (ERG).
Se creó una base de datos en el paquete estadístico SPSS versión 18.0 para Windows. A todas las variables se les aplicó un ANOVA de un factor, este genera un análisis de varianza para una variable dependiente cuantitativa respecto a una única variable de factor (la variable independiente). El análisis de varianza se utilizó para contrastar la hipótesis de que varias medias son iguales y permitió establecer las variables significativas y las que mostraron relación con la PIC: DVNO (p≤ 0,000), la TAC (p≤ 0,054), la luxación de línea media (p≤ 0,005) y los resultados (p≤ 0,000).
Se empleó el U de Mann Whitney para estudiar la relación entre el comportamiento de la PIC y el Marshall al ingreso, estados de las cisternas basales, el grado de luxación de la línea media y el DVNO. Se realizó la correlación de Tau-b de Kendall para establecer correlación entre el Marshall al ingreso, la luxación de la línea media, estado de las cisternas basales y DVNO con los resultados.
El estudio contó con la aprobación del comité de ética de la investigación y del consejo científico del centro, a todos los pacientes se les explicó las características de la investigación y se llenó el modelo de consentimiento informado.
Resultados
El análisis de la relación de los valores de PIC con los hallazgos tomográficos al ingreso indica que el Marshall IV (p≤ 0,000) se correlaciona con valores de PIC elevados en 12 niños (75,0 %) (p≤ 0,000). (Tabla 1).
Tabla 1 Relación entre los valores de presión intracraneal y la clasificación tomográfica de Marshall al ingreso en pacientes pediátricos con traumatismo craneoencefálico grave
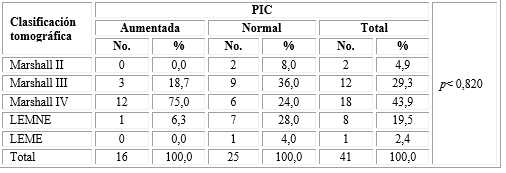
U de Mann-Whitney
LEMNE: lesión con efecto de masa no evacuada; LEME: lesión con efecto de masa evacuada.
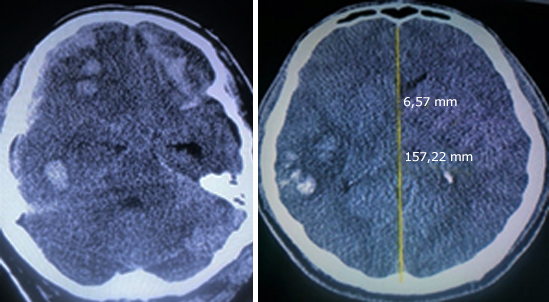
La luxación de la línea media en las imágenes de TAC, se dividió en tres grupos de valores (de 0-5 mm, de 6-10 mm y >10 mm). Se encontró que 24 pacientes (58,5 % p≤ 0,053) > 6 mm (distribuidos de 6-10 mm en 12 casos y >10mm 12 casos) y de 0-5 mm en 17.
En las imágenes de la TAC al ingreso, se aprecia que la PIC aumentada (alta) se asocia con mayor frecuencia a la presencia de luxación de la línea > 10 mm, 10 pacientes (62,5 %), mientras que los casos con PIC normal se relacionan con mayor frecuencia con luxaciones entre 0-5mm (Tabla 2).
La aplicación de la U de Mann-Whitney demostró la relación entre ambas variables, mientras mayor es la PIC, mayor es el grado de luxación de las estructuras de línea media (p≤ 0,001).
Tabla 2 Relación entre la presión intracraneal y el grado de luxación de las estructuras en la línea media
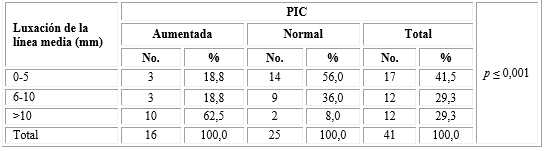
U de Mann-Whitney.
La evaluación de las cisternas basales aporta que son normales en 3 casos (7,3 %), comprimidas en 20 (48,8 %) y ausentes en 18 (43,9 %).
En la relación de la PIC con el estado de las cisternas de la base, se encuentra que, de los 25 casos con PIC normal 3 presentaban cisternas normales (12,0 %), 18 comprimidas (72,0 %) y 4 ausentes (16,0 %). En los 16 niños con PIC aumentada, las cisternas se encontraban comprimidas en 2 (12,5 %) y ausentes en 14 (87,5 %). La prueba de U de Mann-Whitney mostró relación entre las dos variables (p≤ 0,000).
En la evaluación del DVNO en la TAC de cráneo inicial, se obtuvo que DVNO con cifras >5,5mm (p≤0,000) se asocia con PIC elevada en 12 casos (75,0 %) (Tabla 3) (Fig. 1).
Tabla 3 Relación entre los valores de la presión intracraneal y el diámetro de la vaina del nervio óptico en el paciente pediátrico con traumatismo craneoencefálico grave
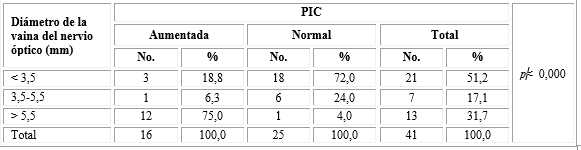
U de Mann-Whitney.
En el estudio de la relación entre los hallazgos tomográficos y los resultados se encontró correlación entre las mediciones del DVNO y los resultados (-0,618 p≤ 0,000).
La relación de los resultados con la medición del DVNO en la TAC, se encontró que, de los 12 fallecidos, 9 niños (75,0 %) presentaron valores >5,5mm. En los 24 niños con secuelas ligeras o sin secuelas, 18 (75,0 %) se asociaron con DVNO< 3,5 mm.
La relación de los resultados con el grado de luxación de la línea media, mostró en 7 fallecidos valores >10mm (58,3%). La relación entre el Marshall al ingreso y los resultados notifica que 8 fallecidos se asocian con grado IV (66,7 %) (Tabla 4) (Fig. 2).
Tabla 4 Relación entre los hallazgos tomográficos y la escala de resultados de Glasgow en el paciente pediátrico con traumatismo craneoencefálico grave
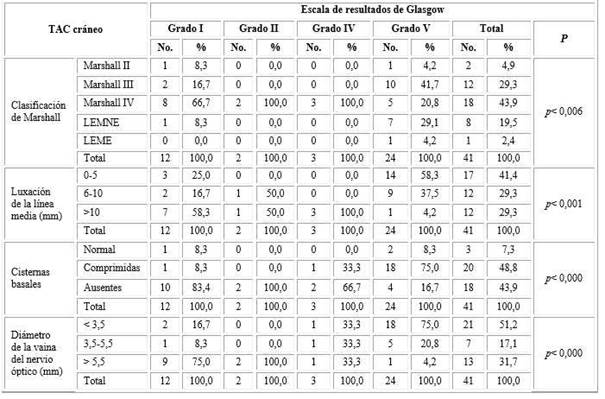
Correlación de Tau-b de Kendall.
Discusión
La evaluación clínica del paciente al ingreso con la ECG, además de representar una variable con valor pronóstico, influye considerablemente en la adopción de cada conducta terapéutica en el TCEg.9) La evaluación imagenológica se realiza a través de la clasificación tomográfica de Marshall,10) al considerar que la TAC de cráneo es el examen más utilizado para el diagnóstico y el seguimiento en estos pacientes11 y que la información que aporta no solo es útil para decidir la conducta apropiada en cada caso sino que muestra una estrecha relación con la mortalidad.12
En el presente estudio las lesiones difusas predominaron sobre las focales, lo que coincide con otros estudios de pacientes pediátricos.13,14) Mahadewa y otros15 notifican un predominio del Marshall IV en su serie con 33,7 %, igualmente Siahaan y otros también informaron la presencia de este patrón imagenológico en 32,3 % de sus casos, en ambos casos, similar a lo encontrado en este trabajo,13) sin embargo, un estudio cooperativo realizado entre el Hospital Universitario de Karolinska en Estocolmo, Suecia y el Hospital Universitario de Helsinsky, Finlandia, ambos centros de referencia para la atención de pacientes con TCE, muestran predominios del Marshall V y VI (LEMNE y LEME) lo que difiere con los resultados aquí encontrados.16
Existen algunos informes, principalmente en adultos, sobre la relación entre las cifras elevadas de PIC con los hallazgos tomográficos, en los que se evalúa el estado de las cisternas basales y la desviación de la línea media.17
En los pacientes pediátricos los hallazgos tomográficos no son similares a los del adulto, esto puede estar en relación con las diferencias anatómicas entre ambos, además de los elementos fisiopatológicos y biomecánicos responsables del TCE en ellos. En los niños la cabeza es relativamente grande en relación con el cuerpo, el tejido neural contiene menos mielina y los huesos craneales son más blandos, lo que favorece el desarrollo de algunos reajustes ante el incremento de la PIC, que permite que estos eventos puedan cursar sin traducción clínica.18
La mayor frecuencia de swelling en los niños después de un TCE puede estar influenciada por la inmadurez del tejido cerebral o por el deterioro de la autorregulación del flujo sanguíneo cerebral, una mejor respuesta inflamatoria y el aumento de la permeabilidad de la barrera hematoencefálica.18
Se encuentra referenciado en la literatura médica que el estado de las cisternas basales determinado por TAC, se correlaciona con los valores de PIC inicial en niños así como, que la presencia o no de estas en dicho examen permite inferir el grado de edema cerebral,19) aunque no se encuentra demostrada la asociación entre TAC anormal y elevaciones de la PIC en estos pacientes.20
Courchesne y otros plantean,21 que la relación volumen cerebral y volumen del líquido cefalorraquídeo en adultos es mayor que en el niño y por tanto, el edema cerebral y la compresión ventricular que se produce después de un TCE es mayor en los pacientes mayores de 18 años que en los infantes.
El nivel de luxación de las estructuras de la línea media en el presente estudio demostró un predominio de los desplazamientos mayores de 6 mm. De acuerdo con la información obtenida del análisis de los resultados del banco de datos de coma traumático (BDCT) en EE. UU., se comprobó que esta variable puede representar un factor de riesgo asociado a mayor mortalidad o aparición del estado vegetativo persistente. Esta asociación se incrementa a medida que aumenta la edad.22
El grado de luxación mayor de 6 mm y su relación con los niveles de PIC elevados muestran correlación positiva (Tau-b de Kendall -0,496 p≤ 0,001) en este estudio. El grado de luxación según informes del BDCT no muestra significación estadística al relacionarse con la PIC,22) aunque Kayhanian y otros en su pequeña muestra (n=13) sí encuentran correlación entre ambas variables.18 En este artículo también se encontró asociación entre el grado de luxación de la línea media y los incrementos de la PIC a pesar de tratarse de una muestra pequeña.
La medición del DVNO es una técnica no invasiva relativamente nueva de monitoreo de la PIC. Para su determinación se usan la ultrasonografía, el doppler, la resonancia magnética nuclear o la TAC de cráneo simple, como en este estudio.
El nervio óptico forma parte del sistema nervioso central, se encuentra recubierto por meninges y líquido cefalorraquídeo (LCR), por lo que los incrementos en la PIC se transmiten al espacio subaracnoideo que lo cubre a través del LCR, esto permite que la medición de su diámetro se utilice para estimar los valores de la PIC. Los cambios en la PIC en el niño provocan modificaciones en el DVNO en segundos.23
A pesar que las actuales guías de manejo del TCEg en niños, recomiendan el monitoreo invasivo de la PIC solo con un nivel de evidencia clase III y no existen referencias sobre la determinación del DVNO en estos.24) Se demuestra que la distensibilidad del DVNO y por tanto las variaciones de la presión del LCR intracraneal afectan el flujo de este fluido en el compartimento anterior de la vaina, lo que provoca ingurgitación e incremento en su diámetro. Este es el fundamento para la medición del DVNO como una estrategia no invasiva para la evaluación indirecta de la PIC.25
Existen pocos informes pediátricos y por tanto, no existe consenso sobre los valores del DVNO ni su relación con los grupos de edades. Yagar y otros,26 definen a través de TC craneal valores promedio de 5,5±1,08 mm en niños menores de 18 años con TCE. Agrawal y Brierley,27 refieren que diámetros mayores de 4,5 mm son anormales en los pacientes de un año o más.
Por otra parte, Young8 y otros, muestran en un estudio que con DVNO> 6,1 mm debe implementarse el monitoreo invasivo de la PIC y observan un valor medio de esta entre 18 mmhg ± 10 mmhg, similar a los resultados obtenidos en este trabajo. Estudios realizados en adultos informan que valores mayores de 5 mm tienen una sensibilidad de 88 % y una especificidad de 93 % para detectar una PIC mayor de 20 mmhg.25,28
Otros estudios realizados con pacientes adultos,29 observan que las mediciones del DVNO muestran valor predictivo de la PIC en pacientes adultos con TCEg. Liu y otros,30correlacionan los DVNO obtenidos por TAC craneal con los valores de PIC y observan correlación entre ambas variables a lo que le otorgan valor predictivo para la toma de decisiones respecto al tratamiento neuroquirúrgico.
Majeed y otros, encuentran que mediciones del DVNO> 6mm asociado a la clasificación tomográfica de Marshall en el TCEg, es un fuerte predictor de hipertensión intracraneana (HTIC) con cifras por encima de 20 mmhg.31
La HTIC que aparece en el paciente con TCEg se asocia con resultados desfavorables en un número considerable de pacientes, por lo que todas las intervenciones que se realicen para conocer el comportamiento de la PIC y establecer pautas de tratamiento es obligatorio en todos los grupos de edad.
Existe una relación directamente proporcional entre el DVNO y los resultados. A medida que se incrementa el valor de la primera los resultados son peores. Se incrementa el número de fallecidos con DVNO> 5,5mm. La PIC elevada trasmitida a la vaina del nervio óptico, induce deterioro de la circulación e isquemia cerebral que empeoran los resultados. No se localizaron estudios que correlacionen los valores del DVNO con los resultados.
Los hallazgos en el presente estudio sobre la evaluación del DVNO demostraron que valores entre 3,5-5,5 mm se relacionan con mediciones de PIC entre 10-15 mmHg, lo que pudiera representar el inicio de un compromiso de la compleance intracraneal en los niños, pero esto no se ha podido comprobar. Existió una fuerte correlación entre mediciones del DVNO superiores a 5,5 mm y cifras elevadas de PIC por encima de 15 mmHg (elevadas), por lo que se sugiere iniciar el tratamiento de la HTIC en los niños cuando el DVNO se encuentre por encima de 3,5 mm, sin embargo, este planteamiento debe ser validado por otros estudios.
Estudios del BDCT informan la correlación existente entre la compresión de las cisternas basales (clasificación de Marshall) y con menor significación, la luxación de la línea media, con la elevación de la PIC y los pobres resultados provocado por la ingurgitación cerebral que ocupa espacio y produce hipertensión intracraneal, que a su vez generan disminución de la PPC y fenómenos isquémicos que ensombrecen el pronóstico.23 En este trabajo se encontró correlación bilateral entre el grado de luxación de la línea media con los resultados.
Las principales limitaciones en este estudio están dadas en la muestra reducida de paciente y en que es una investigación cuyo diseño no cuenta con un grupo control, de ahí que los resultados no ofrecen el nivel de evidencia suficiente para su recomendación definitiva en pacientes pediátricos con TCE grave.
Se concluye que la utilización de la tomografía de cráneo simple como herramienta para la determinación de variables utilizadas en el monitoreo no invasivo de la presión intracraneal como son la clasificación tomográfica de Marshall, la luxación de la línea media y la medición del diámetro de la vaina del nervio óptico, permite identificar incrementos de la presión intracraneal. Esto pudiera utilizarse para el tratamiento intensivo de los pacientes pediátricos con traumatismo cráneo encefálico grave, sin necesidad de la utilización de monitoreo invasivo en ellos.
Se recomienda realizar otros estudios con diseños más robustos que permitan el aporte de un nivel de evidencia superior al actual. Además, incorporar la realización de estudios que incluyan a la ecografía del diámetro de la vaina del nervio óptico como método no invasivo para estimar incrementos de la presión intracraneal en el niño con traumatismo cráneo encefálico grave.