Introducción
La valoración y tratamiento del niño en los servicios de urgencias pediátricos requiere un conocimiento especial del crecimiento y desarrollo normales y anormales, así como de habilidades específicas para realizar una evaluación pediátrica. Es diferente a una exploración física convencional llevada a cabo en circunstancias no urgentes sin la presión crítica del tiempo,1 de ahí que esta valoración pediátrica de urgencias tiene características especiales en relación con el resto de la atención pediátrica.
La valoración de urgencia es una evaluación clínica, cuyo objetivo principal es la identificación de aspectos anatómicos y fisiológicos anormales, la estimación de la gravedad de la lesión o enfermedad y la determinación de la necesidad de tratamiento urgente.2
La detección precoz de alteraciones potencialmente letales de la oxigenación, de la ventilación, de la perfusión y del funcionamiento del sistema nervioso central (SNC) y la rápida intervención para corregir estas alteraciones, son claves para el éxito de la reanimación y la estabilización del paciente pediátrico.3
Para los pacientes de todas las edades, la valoración de urgencia tiene varios componentes específicos:4
Impresión general (triángulo de evaluación pediátrica)
Valoración primaria (valoración inicial)
Valoración secundaria (valoración adicional)
Valoración terciaria (diagnóstica)
Revaloración
El objetivo de esta colaboración fue brindar una sistemática clara, con una secuencia de valoraciones y acciones que sirvan de base para la toma de decisiones clínicas orientadas a la estabilización del paciente y a evitar situaciones que pueden amenazar la vida en poco tiempo.
Impresión general (triángulo de evaluación pediátrica)
Sobre la base del objetivo planteado, se realizó una amplia revisión del tema y se aprueba por consenso la guía de valoración pediátrica de urgencias, que aquí se presenta, en el Grupo Nacional de Pediatría.
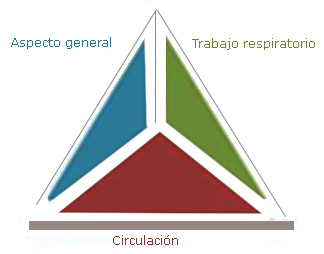
El primer componente de la secuencia de valoraciones y acciones es la impresión general, que se obtiene desde que el paciente entra por la puerta hasta que se le pone la mano encima, esto incluye una valoración general visual y auditiva del niño sin necesidad de contacto físico. Esta primera fase o valoración observacional debe realizarse utilizando un método altamente eficiente, priorizado y enfocado denominado triángulo de evaluación pediátrica (TEP) (Fig.).5
El TEP se puede completar en 30 a 60 seg., tiene tres componentes: el aspecto general, el trabajo respiratorio y la circulación cutánea. Juntos, estos tres componentes reflejan el estado fisiológico general del niño, o su estado de oxigenación, ventilación, perfusión y función cerebral. Se debe saber, sin embargo, que no es una herramienta diagnóstica; el TEP es una herramienta de valoración general que facilita la evaluación fisiológica inmediata en circunstancias de urgencia que requieren la toma de decisiones rápida relacionadas con el soporte vital.
Aspecto general
Este es el elemento más importante del TEP, ya que permite calibrar la gravedad del trastorno. El aspecto general refleja el estado del sistema nervioso central, que a su vez depende de la oxigenación, la ventilación, la perfusión, la homeostasis corporal y la función cerebral.6
La mayor parte de los niños tienen como característica un estado de alerta permanente, curiosidad ilimitada, afán explorador, de investigación y descubrimiento; independientemente de que no se sienta a gusto o considere el lugar como un entorno poco conocido o poco seguro. Estas características inherentes a los niños no las pierden siempre que se conserve su homeostasis.
El aspecto general está determinado por múltiples características que varían con la edad y con el estado basal del paciente. Se muestran algunas de las más importantes (Cuadro1).
Cuadro Valoración del aspecto general en los niños
| Tono | ¿El paciente se mueve de manera vigorosa resistiéndose a la exploración? Valorar si el paciente está inmóvil, flácido o hipoactivo |
|---|---|
| Interactividad | ¿Qué tan alerta se encuentra? ¿Qué tan fácil se distrae o llama su atención una persona, objeto o sonido? ¿Intenta alcanzar, toma y jugar con un objeto o instrumento de exploración, como una pluma-linterna o un depresor lingual? ¿O no muestra interés por jugar o interactuar con su cuidador? |
| Es consolable | ¿Puede ser consolado o confortado por el cuidador? La irritabilidad mantenida debe alertarnos |
| Mirada | ¿Fija la vista en una cara? ¿O tiene una mirada vacía, con ojos vidriosos? |
| Lenguaje/llanto | ¿Es su lenguaje o llanto fuerte y espontáneo? ¿O es débil, apagado o ronco? |
Trabajo respiratorio
Refleja el intento del niño por compensar anormalidades en la oxigenación y ventilación. Su valoración requiere buscar datos de su incremento, además de escuchar de manera cuidadosa en busca de sonidos anormales en la vía aérea, sin auscultarlo.7
Nos fijaremos en el esfuerzo respiratorio valorando si respira de forma cómoda y regular o si presenta signos de dificultad respiratoria (retracciones, cabeceo en el lactante, aleteo nasal).
Igualmente, prestaremos atención a la presencia de ruidos respiratorios anormales, tanto de vías superiores (ronquido, lenguaje apagado, estridor, sonido de gárgaras) como inferiores (sibilantes, quejido espiratorio).
Los ruidos respiratorios son muy buenas pistas sobre el esfuerzo respiratorio, el tipo y la localización del problema respiratorio y s el grado de hipoxia.
Por último, tendremos en cuenta la posición que adopta el paciente para respirar valorando si utiliza posturas especiales para mantener la vía aérea y facilitar la ventilación (trípode, rechazo a acostarse, posición de olfateo).
Circulación
Es conocido que en los primeros momentos de compromiso circulatorio el organismo reacciona priorizando la circulación de los órganos nobles, básicamente el corazón, el cerebro y los riñones y sacrifica los otros órganos más secundarios como la piel, lo que nos permite detectar estos primeros momentos que llamamos de shock compensado.
En este lado del triángulo hay tres alteraciones que debemos descartar. La palidez cutánea es el primer signo de disminución de la perfusión periférica. La piel moteada o parcheada con un patrón asimétrico indica una vasoconstricción más intensa, aunque a veces puede ser confundida con la cutis reticular o marmorata de los lactantes expuestos a bajas temperaturas, la cual no debe ser interpretada como un signo patológico. Cuando el fallo respiratorio o circulatorio está más avanzado aparece la cianosis. No confunda la acrocianosis (manos y pies azules en un recién nacido o lactante menor de 2 meses de edad) con la cianosis verdadera. La acrocianosis es un hallazgo normal cuando un niño pequeño tiene frío.8,9
Integración del triángulo de evaluación pediátrica: impresión general, diagnóstico fisiopatológico
La valoración de los tres lados del TEP (apariencia, respiración y circulación) nos llevará a considerar cada uno de ellos como normal o anormal. Con la integración de esta información según las diferentes combinaciones posibles de normalidad o anormalidad de cada lado del TEP, se desarrolla la impresión inicial del paciente y se le asigna uno de los siguientes diagnósticos fisiopatológicos, así como algunas potenciales causas de urgencia (Tabla 1).
Si los tres lados del TEP son normales, el paciente se cataloga como estable y se puede iniciar la atención según el esquema clásico: anamnesis, exploración física, exploraciones complementarias, diagnóstico y tratamiento.
Si el paciente tiene alterados los tres lados del TEP (triángulo catastrófico) y lo observamos inconsciente, sin respiración o sin signos de circulación, se debe iniciar las maniobras de reanimación cardiopulmonar según las recomendaciones actuales.
Si el paciente tiene alterado uno o dos lados del TEP, se cataloga como inestable y se comienza a valorarlo a continuación según la sistemática ABCDE y a actuar en función de los hallazgos.
Finalmente, hay que tener cuidado con los pacientes inicialmente estables pero que han sufrido lesiones potencialmente graves como intoxicaciones, traumatismos cerrados y otras enfermedades que pueden producir el deterioro a corto o mediano plazo. Estos pacientes se consideraran como potencialmente inestables y es necesario anticiparse con nuestras actuaciones para evitar el coma, el fracaso respiratorio y el shock y asegurar la monitorización y el tratamiento con los recursos técnicos y humanos adecuados.10
Tabla 1 Patrones del triángulo de evaluación pediátrica y etiología de los trastornos de emergencia11
| Aspecto general | Trabajo respiratorio | Circulación de la piel | Impresión general del estado funcional | Ejemplos de etiologías |
|---|---|---|---|---|
| N | N | N | Estable | |
| A | N | N | Inestable, disfunción del SNC, trastorno general | TCE, ictus pediátrico, hipoglucemia, intoxicación exógena |
| N | A | N | Inestable, dificultad respiratoria | Asma, bronquiolitis, NAC, afecciones crupales |
| A | A | N | Inestable, insuficiencia respiratoria | Asma, IRA bajas (graves), traumatismo pulmonar |
| N | N | A | Inestable, |
Diarrea, hemorragia externa |
| A | N | A | Inestable, |
Diarrea grave, quemaduras, heridas penetrantes |
| A | A | A | Crítico, insuficiencia cardiorrespiratoria. | PCR |
A: alterado, N: normal, TCE: traumatismo craneoencefálico, NAC: neumonía adquirida en la comunidad, IRA: infecciones respiratorias agudas, PCR: parada cardiorrespiratoria.
Valoración primaria
Es una evaluación física manual ordenada, un abordaje priorizado y basado en una serie de pasos que involucra la determinación del esquema ABCDE (Airway, Breathing, Circulation, Disability, Exposition). 12 Esta evaluación se realiza en un orden estricto, y consiste en una exploración física de los sistemas vitales seguida de las maniobras necesarias para la resolución de los problemas encontrados. Es importante seguir el orden de la secuencia y no pasar al siguiente nivel hasta no haber solucionado los problemas identificados. Se debe incluir en este apartado la toma de constantes vitales y la determinación de glucemia capilar (debe hacerse en todo niño inestable, aunque no predomine la alteración del SNC).
A. Vía aérea: comprobar su permeabilidad y estabilidad cervical.
B. Respiración: hacer una auscultación rápida (línea axilar media) y medir frecuencia respiratoria y saturación de oxígeno. La capnografía tiene un papel creciente. Si es necesaria, practicar una gasometría venosa (la arterial ofrece pocos beneficios frente a los riesgos y dificultad).
C. Circulación: auscultar el corazón, palpar la calidad de los pulsos periféricos y centrales, tocar la piel para ver si está caliente o fría y determinar el tiempo de relleno capilar, la diuresis, además de medir frecuencia cardíaca y tensión arterial. Monitorizar ECG, si es necesario.
D. Neurológico: valorar el nivel de consciencia (TEP, escala AVPU, escala de Glasgow modificada para la edad pediátrica), tronco encefálico (el tamaño y la respuesta de las pupilas a la luz, musculatura extrínseca ocular), actividad motora (simétrica, convulsiones, postura de decorticación o descerebración) la existencia de focalidades evidentes. Tiene especial importancia la detección de signos de hipertensión intracraneal: cefalea frontal, vómitos en proyectil, oscurecimientos visuales transitorios, diplopía, papiledema (considerar que no se desarrolla en todos los pacientes), triada de Cushing (bradicardia, hipertensión arterial y alteración de la respiración), déficit neurológico focal (por herniación).13
E. Exposición: buscar lesiones externas importantes, exantemas, tomar la temperatura.
Si el equipo se encuentra disponible, se debe realizar durante la valoración primaria una evaluación ultrasonográfica abdominal enfocada en el trauma (FAST, por sus siglas en inglés: focused abdominal sonography in trauma) del corazón, cuadrantes superiores y pelvis.14
Valoración de las constantes vitales
Reflejan funciones esenciales del cuerpo y cambian con la edad, el sexo, la talla, la capacidad para ejercitarse y la salud general.
La valoración de las constantes vitales es crucial en todas las consultas pediátricas de urgencias y engloba la temperatura, la frecuencia cardíaca (FC), la frecuencia respiratoria (FR), la tensión arterial (TA) y el dolor.
La exploración y los datos de las constantes vitales solo pueden interpretarse si el reanimador posee un conocimiento detallado de los valores normales. En pediatría, los valores de referencia de la FR, la FC, la TA normales varían con la edad (Tabla 2).15
Tabla 2 Signos vitales normales por edades
| Edad | FC (Lat./min) | TA (mmHg) | FR (Resp./min) |
|---|---|---|---|
| 0-3 meses | 110-160 | 65-85/45-55 | 30-60 |
| 3-6 meses | 100-150 | 70-90/50-65 | 30-45 |
| 6-12 meses | 90-130 | 80-100/55-65 | 25-40 |
| 1-3 años | 80-125 | 90-105/55-70 | 20-30 |
| 3-6 años | 70-115 | 95-110/60-75 | 20-25 |
| 6-12 años | 60-100 | 100-120/60-75 | 14-22 |
| ≥12 años | 60-100 | 100-120/70-80 | 12-18 |
El dolor es una realidad en la infancia, requiere de una valoración inicial y regular durante el proceso clínico mediante escalas específicas y se entiende como una obligación moral y ética el adecuado abordaje del dolor en esta edad. Consecuentemente, se aconseja la inclusión de la medición del dolor como la quinta constante en la atención de cada menor de edad que sea atendido por cualquier recurso sanitario, independientemente de su motivo de consulta, enfermedad de base o escenario de atención.16
La sistemática ABCDE nos permite seguir una secuencia específica de tratamiento sobre los problemas y amenazas vitales del paciente tan pronto como son identificados y aplicar las técnicas de soporte vital, antes de pasar al siguiente paso.17
A. Vía aérea
Maniobras de recolocación y de apertura si lo requiere. De forma general se utiliza la maniobra frente-mentón salvo en caso de traumatismo, en el que estará indicada la tracción mandibular sin hiperextender el cuello. Si el paciente ventila por sí solo, se deja sentado o semiincorporado según se sienta más cómodo.
Inmovilización cervical, en caso de traumatismo. Inicialmente se realiza de forma manual y posteriormente se coloca un collarín cervical, en el momento más adecuado.
Colocación de cánula orofaríngea en el paciente inconsciente que no es capaz de sostener su vía aérea.
Valoración del nivel de consciencia para determinar si es posible mantener la vía aérea abierta espontáneamente (Glasgow >8; AVPU como mínimo con respuesta adecuada al dolor) o necesita intubación.
Secuencia rápida de intubación si está indicada.
Alternativas a la intubación si esta no es posible (mascarilla laríngea, set de cricotiroidectomía).
B. Respiración
Canalización de vía venosa periférica en el paciente catalogado como inestable o en aquel actualmente sin compromiso, pero con riesgo de empeorar. En caso de alteración circulatoria está indicada la canalización de dos vías. Si en 5 min. no se dispone de acceso venoso se procede al acceso intraóseo.
Bolo de cristaloides isotónicos a 20 mL/kg si hay inestabilidad hemodinámica. Valorar la respuesta y repetir si es necesario.
Perfusión continua de drogas inotrópicas ante inestabilidad hemodinámica refractaria al volumen.
Monitorización más invasiva (sondaje vesical, vía central) en caso de shock que no responde a los bolos iniciales de líquido.
Diseño de estrategias terapéuticas en función del tipo de shock, de su grado y de su posible origen.
Concentrado de hematíes si hay hemorragia con signos de shock.
Tratamiento con antiarrítmicos o cardioversión sincronizada si se detecta arritmia subsidiaria.
Inicio de las compresiones torácicas y activación de protocolos de reanimación cardiopulmonar avanzada en caso de parada cardíaca o frecuencia cardíaca inferior a 60 latidos/ min. a pesar de tratamiento.
Tratamiento de la hipoglucemia (bolo de 5 mL/kg de glucosado al 10 %).
Tratamiento farmacológico en caso de convulsión activa.
Tratamiento específico de la sospecha de hipertensión intracraneal con intubación, ventilación asistida, suero salino hipertónico o manitol.
Sedoanalgesia adecuada según el dolor y estado del paciente.
E. Exposición
La impresión general y la valoración primaria juntas están diseñadas para detectar anormalidades fisiológicas que puedan poner en riesgo la vida y que requieran maniobras inmediatas de reanimación.
Valoración secundaria
Cuando se completa la valoración primaria y luego que el niño ha sido estabilizado, el clínico debe realizar una valoración secundaria. Consiste en llevar a cabo el historial clínico y realizar una exploración física estructurada. La valoración secundaria integra la toma del historial clínico detallado tradicional y la exploración física de la cabeza a los pies (o pies a cabeza). Este componente de la valoración de urgencia hace énfasis en el diagnóstico clínico.22
Si la situación es de gravedad, la anamnesis dirigida debe ser rápida. Para ayudar en esta labor, se puede utilizar una regla mnemotécnica de origen anglosajón que es de mucha utilidad, siguiendo el acrónimo SAMPLE (Cuadro 2).11
Cuadro 2 Anamnesis dirigida con la regla SAMPLE
| Signos y síntomas | Descripción de la clínica completa que determina el estado actual de paciente | |
| Alergias | Alergias que sean conocidas a fármacos y alimentos. | |
| Medicamentos | Nombres exactos de los medicamentos que está tomando actualmente, con detalle de la dosis y la hora de la última dosis, horario y dosis de antipiréticos/analgésicos. | |
| Antecedentes médicos personales | Antecedentes del embarazo, trabajo de parto y nacimiento, enfermedades y lesiones previas e inmunización. | |
| Última toma oral | Hora de la última toma de alimentos o líquidos ingeridos incluidos biberón o seno materno. | |
| Eventos relacionados con la enfermedad o lesión | Acontecimientos previos a la situación actual que probablemente la han desencadenado, historial de fiebre. |
Valoración terciaria
Luego de la valoración secundaria, muchas veces se requieren pruebas diagnósticas específicas para identificar la causa y gravedad de la enfermedad o lesión. Este componente utiliza pruebas de laboratorio y otros estudios complementarios (radiológicos, ECG o monitoreo hemodinámico invasivo) para ayudar a establecer un diagnóstico específico. Estas deben estar totalmente enfocadas a los problemas detectados y a monitorizar la efectividad y posibles complicaciones de las medidas terapéuticas seleccionadas.23
Revaloración
Es un componente importante de la valoración. Incluye valoraciones físicas repetidas y monitoreo con la intención de evaluar la respuesta fisiológica a la terapia e identificar datos de alteraciones que se estén desarrollando.
El éxito de la actuación médica dependerá en gran parte de la capacidad que se tenga para hacer una revaluación constante del paciente, de la evolución de sus compromisos, de su mejoría o empeoramiento después de las actuaciones y tratamientos, y de la detección de las complicaciones si estas aparecen. Esta revaluación debe ser sistemática siguiendo los siguientes puntos:
1. TEP: triángulo de evaluación pediátrica
2. ABCD
3. Signos vitales
4. Revaluación de los hallazgos físicos y los cambios fisiológicos
5. Revisión de la seguridad y efectividad de los tratamientos seleccionados.24
Valoración del destino del paciente: ingreso/transporte/derivación
Finalmente, tendremos que decidir el destino del paciente valorando si puede ir a planta o requiere ingreso en unidad de cuidados intensivos pediátricos, en una unidad de cuidados intermedios o de observación. También plantearse cuál es el momento más adecuado para su traslado, el método y los recursos humanos y técnicos para el mismo, o si el paciente requiere prolongar la estancia en urgencias para la estabilización, preingreso o pretraslado.25
En el caso que la opción más indicada sea la derivación hacia otro centro, habrá que decidir cuál es el más adecuado a su situación clínica y sus necesidades diagnósticas y terapéuticas: ¿se puede quedar en un hospital comunitario?, ¿hemos de trasladarlo a un hospital secundario?, ¿o quizás a un centro altamente especializado, por ejemplo, con unidad de grandes quemados?
El transporte hacia el centro de destino requiere de una buena comunicación y una buena coordinación con los recursos locales especializados en el transporte sanitario para minimizar el riesgo de empeoramiento, desestabilización o aparición de complicaciones durante la transportación.
Consideraciones finales
En los niños que asisten a los servicios de urgencias médicas con una enfermedad aguda o un traumatismo, es muy importante hacer una evaluación rápida para poder identificar estados patológicos potencialmente graves. Todos los pacientes deben ser valorados siguiendo una estrategia sistemática que permita detectar alteraciones que requieran intervenciones prioritarias generales o específicas. De esta manera, se evita la progresión de cuadros clínicos hacia fases en las que el tratamiento es menos eficaz y, por lo tanto, se asocian con una mayor morbilidad y mortalidad.
La valoración ordenada y sistemática de los diferentes sistemas corporales permite una impresión global rápida y completa muy fiable, que sirve de base para la toma de decisiones clínicas orientadas a la estabilización del paciente. Para poder aplicar este tipo de valoración es necesario conocerla a fondo y aplicarla de forma casi inconsciente. Esto se consigue con la práctica habitual, de forma que cuando nos encontremos frente a un paciente inestable con una enfermedad potencialmente grave, no sea necesario un esfuerzo para utilizar este tipo de abordaje.