Introducción
La enfermedad por coronavirus 2019 (COVID-19) presenta una afinidad muy particular por las neuronas.1) El proceso de inflamación sistémica que caracteriza a la COVID-19 aumenta la permeabilidad de la barrera hematoencefálica y permite a su vez que las células inmunes infectadas, citocinas y posiblemente el virus, se introduzcan al sistema nervioso central.2) Más de un tercio de los pacientes experimentan síntomas neurológicos, más comunes en pacientes con infección severa.3
El accidente cerebrovascular puede explicar un deterioro clínico agudo y llevar a una alta probabilidad de muerte.3) La principal causa de empeoramiento resulta en la hiperactivación de los factores inflamatorios que llevan a una tormenta inflamatoria fatal, en la medida que la enfermedad progresa. Adicionalmente, el sistema de coagulación se altera y ocasiona anormalidades plaquetarias, y aumento del dímero D. Estos elementos generan el síndrome de respuesta inmune trombótica asociada a COVID-19 (RITAC, por sus siglas en español), que aumenta el riesgo de un ictus.4
La tasa de eventos tromboembólicos en el curso de las infecciones virales no es baja. Kanğın y otros,5 en su estudio en el que participaron adultos jóvenes, descubrió que una tasa de accidentes cerebrovasculares 7,6 veces mayor en COVID-19, en comparación con la observada en la infección por influenza.
A diferencia de la población adulta, en la que predomina la enfermedad pulmonar, el COVID-19 infantil grave parece más tipificado por una respuesta inflamatoria inmunomediada, con o sin síndrome inflamatorio multisistémico asociado. Al igual que muchas enfermedades inmunomediadas, los síntomas pueden persistir mucho después que el desencadenante viral agudo desaparece y pueden manifestarse de formas sorprendentes.6,7
La incidencia de afectación cerebrovascular en pacientes con síndrome respiratorio agudo grave por coronavirus tipo 2, abreviado en inglés SARS-CoV-2 (Severe Acute Respiratory Syndrome Coronavirus 2), se informa entre 2, y 6 %. Las tasas de incidencia anual de ictus isquémico arterial pediátrico oscilan entre 1,3 y 1,72 casos por 100 000 niños en Europa, y América del Norte, pero se sabe poco sobre la aparición del ictus isquémico arterial pediátrico asociado a COVID-19.7
El objetivo de este estudio fue examinar un paciente pediátrico con un accidente cerebrovascular como consecuencia de la enfermedad producida por el coronavirus tipo 2.
Presentación del caso
Lactante femenina de 6 meses que se presentó a emergencia con historia de fiebre de 39 oC, sin predominio de horario, de 10 días de evolución que no cedió con antipiréticos tipo acetaminofén, y dificultad respiratoria que la madre describió como respiraciones rápidas, y forzadas en los 3 días previos a su presentación a emergencia, motivo de su asistencia al centro. Con 8,5 kg de peso, presión arterial 110/70 mm hg y una frecuencia cardiaca de 130 L/min.
La lactante resultó pretérmino de 34 semanas, hospitalizada por 12 días debido a una amebiasis intestinal, probable nefropatía, y antecedentes familiares patológicos por el padre que sufrió hospitalización por COVID-19, y egresado en condiciones generales estables.
Se realizó radiografía de tórax en la que se observó infiltrado alveolar derecho, y se ingresó con diagnóstico de neumonía por SARS-CoV-2. Se inició tratamiento con claritromicina a razón de 15 mg/kg de peso/día y ceftriaxona a razón de 50 mg/kg de peso/día.
Se mostraron algunas alteraciones en las pruebas paraclínicas de rutina realizadas: neutrófilos segmentados en 88 % (valores de referencia 40 a 70 %), dímero D en 523 mg/mL ( < 0,25 mg/dL), TPT 47,3 seg. (valores de referencia 24-35 seg.), BUN 22 mg/dL (valores de referencia 9-20 mg/dL), creatinina 2.14 mg/dL (valores de referencia 0,66-1,25 mg/dL), sodio 151 mEq/L (valores de referencia 135-145mEq/L) y lactato deshidrogenasa (LDH) en 56 U/L (valores de referencia 160-300 U/L).
Se confirmó diagnóstico por SARS-Cov-2 vía prueba PCR-RT, por lo cual se inició la administración de hidroxicloroquina a razón de 6,5 mg/ kg de peso/día cada 12 h. La paciente egresó a los 7 días luego de tratamiento en condiciones generales estables.
A los 3 días de su alta, presentó cuadro de movimientos incoordinados, involuntarios, y acompañados de desviación de la mirada hacia arriba y central, movimientos de la comisura labial, salivación excesiva. Se ingresó con diagnóstico de convulsiones a investigar.
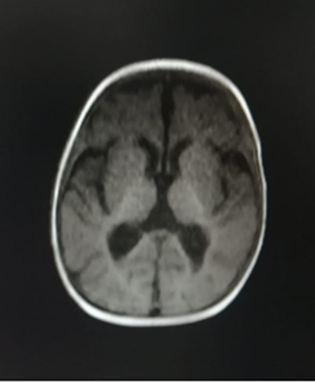
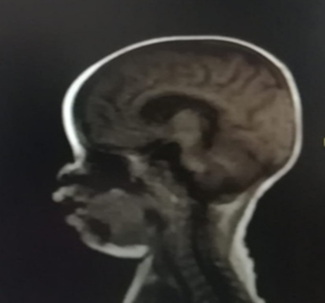
Se realizó tomografía de cráneo que registró foco isquémico frontal parasagital derecho y parietal izquierdo; posteriormente, se confirmó con resonancia magnética, cuyo reporte informó infartos en fase aguda a nivel frontal derecho y parietal izquierdo (figs. 1 y 2).
Las convulsiones se trataron con benzodiacepinas tipo midazolam a razón de 0,5mg/ kg de peso en caso de emergencia; para prevención de la crisis, se trató con levetiracetam a razón de 20 mg/kg de peso/día cada 12 h y ácido valproico a razón de 10 mg/kg de peso/día cada 12 h. A los 8 días de estadía, la paciente presentó desequilibrio hidroelectrolítico tipo hipernatremia con 168 mEq/L. Se realizaron correcciones por un plazo de 24 h hasta la estabilización. La lactante permaneció hospitalizada por un período de 18 días y egresó.
Discusión
Múltiples informes, en adultos como en niños, asocian la COVID-19 con una variedad de lesiones neurológicas centrales y periféricas.6) En los niños, existen múltiples factores de riesgo para los accidentes cerebrovasculares,8 además, las infecciones virales también pueden provocar un accidente cerebrovascular, y la COVID-19 está relacionada con un estado protrombótico que causa tromboembolismo, tanto venoso como arterial. En el estado de hipercoagulación, las respuestas inmunomediadas posinfecciosas, y la endotelitis inducida por virus directos, pueden potencialmente conducir a una trombosis angiopática.9,10
La paciente presentada no mostró factores de riesgo patológicos, pero sí de contacto con familiar COVID-19 positivo, y prueba confirmada por PCR-RT. En los estudios de imágenes, en la resonancia magnética, presentó un foco isquémico frontal parasagital derecho y parietal izquierdo. Khosravi y otros.8 publicaron un caso similar en una paciente de 10 años, que presentó un infarto agudo en el putamen derecho, globo pálido y parte posterior de la ínsula. También, se observó una pequeña dilatación focal única dentro del segmento M1 de la MCA.
En un niño de 12 años, en la resonancia magnética, se apreció la presencia de vasculopatía focal unilateral, caracterizada por un estrechamiento focal irregular, y bandas de la arteria cerebral media izquierda proximal, asociada con los ganglios basales izquierdos y el infarto agudo de la ínsula.11
En este caso, la ferritina, plaquetas y tiempo de protrombina se encontraban dentro de sus parámetros normales, en cambio, el tiempo parcial de tromboplastina y dímero D, elevados, y la hemoglobina así como la lactato deshidrogenasa, en concentraciones bajas.
En el estudio de Khosravi y otros,8 la ferritina, plaquetas, tiempo de protrombina, tiempo parcial de dímero D y hemoglobina, presentaron valores normales, mientras la velocidad de eritrosedimentación y la lactato deshidrogenasa se mostraron elevadas.
Además del sistema respiratorio, también se afectan por el virus, el sistema nervioso, el sistema cardiovascular, el tracto gastrointestinal y el sistema urogenital, que provocó, sobre todo, una alteración de líquidos y electrolitos en el cuerpo; por lo tanto, la cantidad de iones, incluidos el sodio y el potasio, conforman indicadores significativos en los pacientes con COVID-19.12 La lactante presentada desarrolló un desequilibrio tipo hipernatremia, corregido dentro de las 24 h de su aparición
El virus de la COVID-19 se asoció al desarrollo de complicaciones en el sistema nervioso. Los especialistas de cualquier área de salud, principalmente los neurólogos, deben mantenerse atentos a los síntomas neurológicos, ya que el virus que ocasiona esta enfermedad, puede provocar alteraciones neurológicas y llevar a un accidente cerebrovascular en algunos casos.
Se concluye que, se expuso una manifestación infrecuente en población pediátrica asociada a la enfermedad por coronavirus. La tasa de eventos tromboembólicos en el curso de las infecciones virales no es baja, y por coronavirus no es la excepción. Se requieren mayores estudios y pruebas para determinar el papel del síndrome respiratorio agudo severo por coronavirus tipo 2 en el accidente cerebrovascular pediátrico.