Introducción
La distrofia facioescapulohumeral es una miopatía progresiva de base genética (4q35), con gran variabilidad fenotípica.1,2,3,4,5,6,7,8) En la mayoría de los casos, se caracteriza por la progresión de cambios distróficos en la dirección cráneo-caudal con lesiones asimétricas de los músculos faciales, cintura escapular, hombros y piernas.9
La distrofia muscular facioescapulohumeral, descrita inicialmente por Landouzy y Dejerine en 1885, es en la actualidad la tercera causa más frecuente de distrofia muscular autosómica dominante. Su presentación clínica habitual se da durante la segunda década de la vida. La afección es más severa en hombres y en presentaciones tardías, y se caracteriza por una paresia asimétrica y progresiva de la musculatura facial, escapular y humeral; posteriormente se agrega flacidez abdominal y paresia de extremidades inferiores. Sin embargo, esta presentación puede no ser necesariamente secuencial, pues existe una amplia variabilidad en la clínica. Hallazgos característicos son la limitación en la dorsiflexión del pie y extensión de cadera. Algunos pacientes manifiestan una marcada inestabilidad en la marcha. Junto a la presentación muscular, existen afecciones extramusculares, entre las que destacan pérdida de cabello, telangectasias retinales, trastornos de aprendizaje, epilepsia, insuficiencia respiratoria y defectos en la conducción atrioventricular.10)
Hay variantes atípicas como el patrón escápulo-peroneal con respeto de la cara, la atrofia monomiélica, miopatía axial, distales y variantes infantiles, así como formas limítrofes. En la mayoría de los casos la progresión es lenta, permite a los pacientes desempeñarse sin dificultad por largos períodos y, típicamente, no hay compromiso cardiorrespiratorio. El diagnóstico es clínico ya que el cuadro es característico y se confirma con el análisis genético.11
La bibliografía resalta la importancia de la rehabilitación en pacientes con distrofia muscular.12 La rehabilitación contribuye a mejorar su estado físico y su autonomía en las actividades básicas de la vida diaria.
Si bien se han señalado los beneficios de la rehabilitación en pacientes con distrofia muscular, esta tiene mayor trascendencia tras una cirugía de fractura de cadera, teniendo en cuenta la debilidad muscular previa. En estos pacientes el papel de la rehabilitación cobra más significación para lograr la recuperación funcional y mejorar su calidad de vida. Un programa rehabilitador con unos objetivos realistas ayuda a disminuir el deterioro funcional de estos pacientes.
Se expuso este caso, con el objetivo de demostrar la importancia de la rehabilitación en el manejo integral de pacientes con distrofia muscular y fractura de cadera.
Presentación del caso
Mujer de 72 años de edad que ingresa en la unidad de recuperación funcional tras fractura intracapsular de cadera izquierda, intervenida quirúrgicamente. Artroplastia total de cadera, con un postoperatorio sin incidencias (Fig. 1).
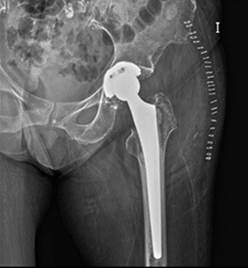
Fig. 1 Radiografía de cadera izquierda, proyección anteroposterior. Prótesis total de cadera izquierda normoposicionada.
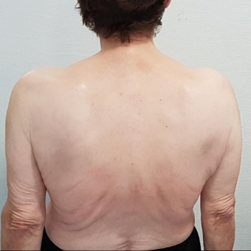
Presenta como antecedente personal distrofia muscular facioescapulohumeral, confirmada genéticamente con repercusión funcional respiratoria (restricción leve objetivada mediante espirometría), sin repercusión clínica. Debilidad facial y lingual, boca en “morro de tapir”. Debilidad y atrofia de musculatura escapular, más evidente del lado izquierdo, debilidad de musculatura de la pared torácica y abdominal “signo de Beevor”. Atrofia de musculatura glútea y cuádriceps bilateral (Fig. 2).
Situación basal: independiente para las actividades básicas de la vida diaria, deambulaba con andador. Índice de Barthel previo 95.
Al ingreso presentaba dolor en la cadera intervenida escala visual analógica (EVA) 8/10 en actividad, EVA 4/10 en reposo, que mejoró tras potenciar analgesia con segundo escalón (Tramadol 37,5 mg cada 8 horas). Herida quirúrgica aún con grapas, buen aspecto, no signos de infección. Balances articulares libres. El balance muscular de los miembros superiores es de 4/5 en la Escala de la Medical Research Council, en miembro inferior derecho 3/5 psoas y cuádriceps, 1/5 tibial anterior, 3/5 tríceps sural, en miembro inferior izquierdo 2/5 psoas y cuádriceps, 0/5 tibial anterior, 3/5 tríceps sural en la Escala de la Medical Research Council. Tiene buen control de tronco en sedestación y realiza transferencias con ayuda de una persona. La transferencia de sedestación a bipedestación la realiza con apoyo en andador, deambula con andador y mínima ayuda, marcha en estepaje.
Objetivamos un índice de Barthel de 75 y de 2 en la escala de evaluación para la capacidad de la marcha, según Functional Ambulation Classification (FAC).
Se prescribió tratamiento rehabilitador:
Cinesiterapia activo-asistida inicialmente, luego activa, con el objetivo de recuperar recorrido articular funcional de la cadera izquierda y potenciación muscular progresiva de miembro inferior izquierdo.
Reeducación de transferencias.
Reeducación de carga progresiva en bipedestación según tolerancia.
Reeducación de equilibrio y marcha con ayudas técnicas.
Reentrenamiento en las actividades básicas de la vida diaria, para conseguir la máxima autonomía posible.
Las sesiones de fisioterapia se realizaron a diario, de lunes a viernes, con una duración de 45 minutos, durante 6 semanas.
Tras la realización del programa de tratamiento rehabilitador: el balance muscular de los miembros superiores es de 4/5 en la Escala de la Medical Research Council, en miembro inferior derecho 3/5 psoas y cuádriceps, 1/5 tibial anterior, 3/5 tríceps sural, en miembro inferior izquierdo 3/5 psoas y cuádriceps, 0/5 tibial anterior, 3/5 tríceps sural en la Escala de la Medical Research Council.
Es autónoma para las actividades básicas de la vida diaria y transferencias, la transferencia de sedestación a bipedestación la realiza de forma autónoma con apoyo en andador, deambula con andador y ortesis antiequino dinámica, con mejoría del patrón de marcha inicial. El índice de Barthel al alta es de 95 y de 3 en la escala de evaluación para la capacidad de la marcha (FAC).
Discusión
La distrofia muscular es un grupo de enfermedades neuromusculares caracterizadas por debilidad muscular progresiva debido a diversas mutaciones en varios genes implicados en la estructura y función muscular. A menudo existe un deterioro de la función motora y las actividades de la vida diaria.12
El riesgo de fractura en las distrofias musculares es mayor debido a la debilidad muscular que se produce. Muchas de las fracturas se producen debido a caídas y la mayoría de estas fracturas se producen en el fémur.13,14
Las fracturas de cadera aumentan considerablemente el riesgo de morbilidad importante y muerte en pacientes de edad avanzada. Estos riesgos son especialmente altos entre los pacientes institucionalizados, en particular los hombres, los pacientes mayores de 90 años, los que tienen deterioro cognitivo y otras comorbilidades, los individuos tratados de forma no operatoria y los que no pueden caminar de forma independiente.15,16,17
Todas las guías señalan la importancia de la rehabilitación con el fin de lograr la recuperación funcional de los pacientes, reducir la estancia, evitar complicaciones médicas y la institucionalización.18,19
El abordaje rehabilitador precoz en pacientes con distrofia facioescapulohumeral y fractura de cadera es primordial para lograr su recuperación funcional.
El mayor logro en el tratamiento rehabilitador de la paciente que presentamos es que recuperó su autonomía previa para las actividades básicas de la vida diaria, a pesar de la debilidad y atrofia muscular por su enfermedad de base, a lo que se le suma el deterioro funcional tras la cirugía de la fractura de cadera. Fue posible fortalecer psoas y cuádriceps izquierdos.
La cantidad de intervenciones de rehabilitación en pacientes con distrofia muscular aumentan en relación con la edad del paciente, el nivel de discapacidad y la duración de la enfermedad.20
Un estudio multicéntrico realizado por Vita y otros21) arroja que la frecuencia de la actividad deportiva puede representar una terapia complementaria en los trastornos neuromusculares para mejorar el bienestar mental y social.
El manejo rehabilitador sigue siendo fundamental para garantizar el bienestar psicofísico del paciente.12
En el caso expuesto a pesar de la debilidad de la musculatura de la cintura escapular, abdominal, de glúteos, cuádriceps y tibial anterior, con el tratamiento rehabilitador se logró recuperar su situación funcional previa.
Conclusiones
En pacientes con distrofia facioescapulohumeral y cirugía de fractura de cadera el tratamiento rehabilitador precoz contribuye al control del dolor, fortalecimiento y recuperación funcional. La rehabilitación es un pilar fundamental en el manejo integral de pacientes con distrofia muscular y fractura de cadera.