Introducción
La displasia broncopulmonar (DBP) es una enfermedad pulmonar crónica de inicio en edad neonatal, caracterizada por dependencia de oxígeno por un período mayor a 28 días, producida por exposición del pulmón inmaduro del prematuro a diversas noxas perinatales.1,2
Descrita en 1967, la DBP clásica se caracteriza por compromiso marcado de la morfología pulmonar, con fibrosis alveolar, atelectasias y áreas hiperinsufladas.3) La prematuridad extrema y el peso extremadamente bajo al nacer han sido establecidos como factores de riesgo de DBP; identificar a los neonatos con mayor riesgo de desarrollar esta enfermedad es uno de los retos de la neonatología actual.1,4)
Tras los avances en cuidados neonatales y aumento en la sobrevida de recién nacido (RN) de muy bajo peso se observó un cambio en las características de la enfermedad, denominándose: nueva DBP. Esta se caracteriza por un daño pulmonar más homogéneo, con escasos cambios fibroproliferativos en parénquima y daño leve de la vía aérea con engrosamiento muscular. Las características fundamentales son una reducción general en la cantidad de alvéolos, los que además son de mayor tamaño asociado a un menor número y dismorfia arterial; según argumenta Sánchez et al.5
Los factores que intervienen en el desarrollo de la DBP son múltiples, resulta fundamental la presencia de un pulmón inmaduro. En la nueva DBP no siempre están presentes mecanismos agresores relacionados con la DBP clásica como el barotrauma y volutrauma por ventilación mecánica y la administración de altas concentraciones de oxígeno: adquiriendo relevancia factores como la deficiencia nutricional, infecciones pre y postnatales, ductus arterioso persistente y susceptibilidad genética.3,6
La restricción del crecimiento intrauterino (RCIU) se define como fracaso del feto para alcanzar su potencial de crecimiento genéticamente determinado. La evaluación Doppler de las arterias uterinas en el primer trimestre es un método indirecto para examinar la circulación uteroplacentaria y puede ser considerado como una herramienta importante en el tamizaje para el desarrollo de la restricción del crecimiento intrauterino.7
Por lo relevante que resulta salvar a un neonato con menos de 1 000 gramos de peso al nacer que desarrolló displasia broncopulmonar; resulta de interés describir el manejo interdisciplinario de la enfermedad.
Caso clínico
Recién nacido masculino, hijo de una madre de 18 años, con antecedentes de serología no reactiva, grupo sanguíneo A positivo, fue su primera gestación, la cual llevó un adecuado control prenatal. Presentó restricción del crecimiento intrauterino grado IV caracterizada por alteraciones en el ultrasonido Doppler en relación con insuficiencia placentaria severa y oligohidramnios, motivo por el cual se interrumpe el embarazo por parto distócico por cesárea a las 34,1 semanas, con bolsa rota al nacer y líquido amniótico claro y muy escaso. Nace en buenas condiciones clínicas, el peso fue de 850 gramos, la talla de 33 centímetros, la circunferencia cefálica de 25 cm y la torácica de 20 cm, se determinó una valoración nutricional por debajo del tercer percentil (hipotrófico).
Fue ingresado en la Unidad de Cuidados Intensivos Neonatales por tratarse de un neonato de peso inferior a 1 000 g, donde comenzó con una evolución clínica atípica, dada por la presencia de contenido oscuro por la sonda nasogástrica, biomarcadores de sepsis y sangre oculta en heces fecales. Se diagnosticó enterocolitis necrotizante, en el curso de esta se observó un súbito deterioro clínico debido a la aparición de hemorragia pulmonar.
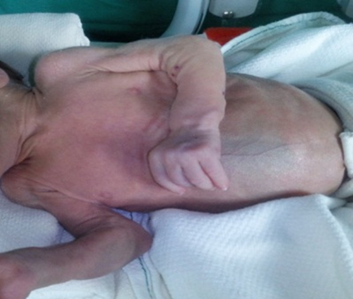
Perdió el 18 % de su peso al nacer, cuando alcanzó 695 gramos de peso, se inició tratamiento con ventilación mecánica invasiva, por un período de 30 días debido a que no fue posible el destete en dos ocasiones como consecuencia de la desnutrición proteico-energética importante del paciente. En la exploración al examen físico se observó un panículo adiposo disminuido, con tiraje intercostal y supraesternal, por la gran debilidad de la parrilla costal que incluso se deforma el tórax que adquirió un aspecto acampanado (Figura 1).
Se aplicaron varias modalidades ventilatorias. Después del destete de la ventilación mecánica, el niño mantuvo una dependencia del oxígeno durante 71 días más; como manifestación de la displasia broncopulmonar.
Además, durante la hospitalización el niño presentó, como alteraciones asociadas: enterocolitis necrotizante estadio Ib, hemorragia pulmonar, hiperglucemia, hiponatremia, hipocalcemia, hipocaliemia, sepsis adquirida a bacterias y a hongos, así como anemia muy precoz del pretérmino. Se le realizaron exámenes complementarios tales como hemocultivos y cultivos de secreción endotraqueal: sin crecimiento bacteriano, respectivamente; un hemocultivo positivo Cándida tropicalis; ultrasonidos transfontanelares seriados, con los sistemas ventriculares normales y pesquisaje cardiovascular sin hallazgos positivos.
Se solicitó una radiografía de tórax, vista ántero-posterior, que reveló imágenes radiopacas difusas en ambos pulmonares con ensanchamiento de los espacios intercostales en relación con la displasia broncopulmonar.
Intervención terapéutica:
Se utilizaron varios esquemas de terapia antimicrobiana. Después de más de 28 días con necesidad de la administración de oxígeno, restricción de los fluidos y una óptima tolerancia de la vía digestiva, se priorizó la disminución de la dependencia de oxígeno y la recuperación nutricional del neonato, para lo cual se usaron vitaminas, minerales, probióticos, leche materna y artificial (Neocate); así como terapia con eritropoyetina recombinante humana. Siempre se mantuvo la fracción inspirada de oxígeno mínima posible para lograr saturaciones adecuadas del mismo en el monitor y se administraron broncodilatadores, teofilinas, cafeína, diuréticos y corticoides inhalatorios.
Se interconsultó con especialistas en Cardiología, Hematología, Imagenología, Nutrición, Inmunología y Genética, del Hospital Pediátrico José Luis Miranda y en colectivo, se decidió la terapéutica desarrollada. Una vez en sala de piel a piel con el método canguro la evolución fue favorable, alcanzó una notable recuperación del peso, lo que permitió su egreso con un peso de 2 610 g a los 110 días de vida. En la actualidad se mantiene con un fallo de medro, con evaluación y estimulación de su desarrollo psicomotor, con estrecho seguimiento por su área de salud.
Discusión
La restricción del crecimiento intrauterino grave es un determinante de la morbilidad y mortalidad perinatal, del manejo acertado dependerán los efectos adversos en el recién nacido.7 Según Hernández et al.,8 es decisión del obstetra la de detener el embarazo a temprana edad gestacional por falta de crecimiento intrauterino importante, debido a alteraciones de la circulación placentaria-fetal, confirmado en el flujo Doppler umbilical. En el caso ocurrió una evolución similar.
Sucasas et al.,4 hallaron que la edad gestacional, la ventilación mecánica en los primeros días de vida y la sepsis nosocomial fueron los factores de riesgo precoces en su estudio; mientras que Bhunwal et al.,9 señalaron la presencia de sepsis como uno de los factores de riesgo significativos para el desarrollo de DBP; concuerda con lo descrito en el caso.
Zavaleta et al.,1 apreciaron que la prematuridad extrema, el peso extremadamente bajo al nacer, la reanimación neonatal, dos o más episodios de sepsis neonatal tardía y la exposición a esteroides antenatales constituyeron factores asociados a la displasia broncopulmonar; lo cual es congruente con el presente caso, con la excepción de que el neonato no fue reanimado al nacer.
Brener et al.,10 establecieron que la incidencia de displasia broncopulmonar se encontró asociada al menor peso de nacimiento y duración de la ventilación; lo que coincide con el caso presentado. Por el contrario, no encontraron asociación con corticoides prenatales, presencia de corioamnionitis, restricción del crecimiento intrauterino o haber presentado enterocolitis necrotizante; se difiere parcialmente con estos hallazgos.
El manejo integral de los niños con DBP tiene repercusión tanto en la mejora de la supervivencia de los recién nacidos prematuros, como en la disminución de las secuelas.5,8,11) La permanencia en sala de piel a piel, contribuye a incentivar la participación de los padres en el cuidado, fomenta la lactancia materna y la recuperación nutricional del neonato pretérmino durante el período de hospitalización.12) El recién nacido sobrevivió a pesar del extremo bajo peso al nacer.
Conclusiones
La displasia broncopulmonar es una enfermedad pulmonar crónica de inicio en edad neonatal, donde la prematuridad es el principal determinante. Debido a que resulta un reto de la Neonatología salvar neonatos con peso al nacer inferior a 1 000 g. Se mostró el manejo interdisciplinario de la displasia broncopulmonar.