Introducción
Según Kalil y Amari,1) el tumor de células gigantes (TCG) es una lesión osteolítica que representa el 5 % de todas las neoplasias óseas. La primera descripción de esta enfermedad se realizó en el año 1818, pero no fue hasta el año 1940 que se diferenció de otras lesiones óseas como el quiste óseo aneurismático (QOA), condroblastoma y fibroma no osificante (FNO) de una forma más detallada.
Alrededor de un 50 a 55 % de los TCG ocurren alrededor de la rodilla y un 10 % se localizan en el radio distal.2,3) Las principales manifestaciones clínicas son el dolor y el aumento de volumen, la fractura patológica se puede detectar de un 6-10 % de los enfermos y un 10 % pueden presentar metástasis, por lo general en el pulmón.2,4
Los exámenes imagenológicos como la radiografía simple y la tomografía axial computarizada muestran osteolisis con las clásicas imágenes en pompa de jabón que pueden o no destruir la cortical adyacente. Por su parte, la imagen de resonancia magnética ayuda a definir la invasión a las partes blandas.1,5
El tratamiento es por lo general de tipo quirúrgico y consiste en la resección de la tumoración mediante curetaje o extracción en bloque. Estos procedimientos se acompañan de otros como el uso de peróxido de hidrógeno, injertos óseos, embolización y la aplicación de medicamentos como el denozumab y en caso de malignización está justificada la amputación de la extremidad.1,6
La malignización de un TCG ocurre como consecuencia de la terapia de radiación o a partir de una lesión primaria. La malignización a partir de un tumor de células gigantes es extremadamente rara, su incidencia es menor al 1 % de todos los TCG y ocurren por lo general en el sexo femenino una década después de las edades habituales de presentación del TCG.1,7
Debido a la escasa frecuencia con que las tumoraciones benignas se malignizan, los autores del trabajo tienen como objetivo mostrar un paciente con TCG malignizado en la rodilla derecha.
Presentación del caso
Paciente masculino de 28 años de edad, blanco sin antecedentes mórbidos de salud, que acude a la Consulta Externa de la Especialidad de Ortopedia y Traumatología por presentar desde hace dos años una tumoración dolorosa a nivel de la rodilla que en los últimos dos meses ha aumentado de tamaño.
Mediante la exploración física se constató una tumoración en la cara anterior y lateral de la rodilla derecha, mayor de ocho centímetros, irregular, consistencia dura, dolorosa, fija, con aumento de la temperatura local.
Se realizaron estudios imagenológicos mediante radiografía simple, tomografía axial computarizada e imagen de resonancia magnética. El topograma de ambas rodillas mostró en la rodilla derecha imagen osteolítica que ocupaba toda la zona proximal sin bordes escleróticos y muy mal definidos (Figura 1).
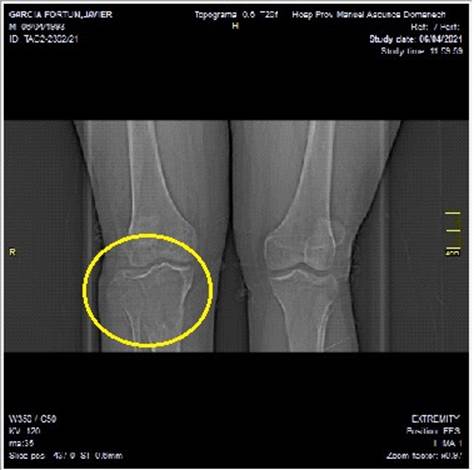
Figura 1 Topograma de ambas rodillas, donde se observa imagen tumoral de tipo osteolítica en la tibia proximal derecha (círculo amarillo). (Imagen propia de los autores).
La vista tomográfica axial evidenció la imagen osteolítica por debajo de la superficie articular (Figura 2).
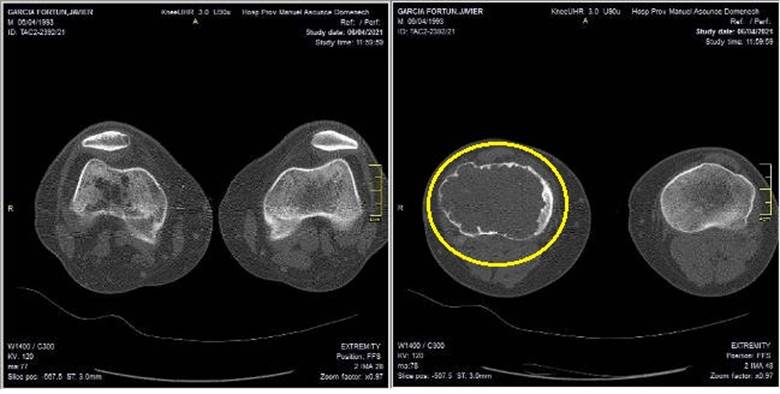
Figura 2 Vista axial de la tomografía axial computarizada, donde se detecta imagen osteolítica de la tibia proximal derecha (círculo amarillo) que ocupa prácticamente toda su extensión. (Imagen propia de los autores).
Por su parte, en la imagen de resonancia magnética se pudo constatar la invasión de la tumoración hacia las partes blandas circundantes (Figura 3).
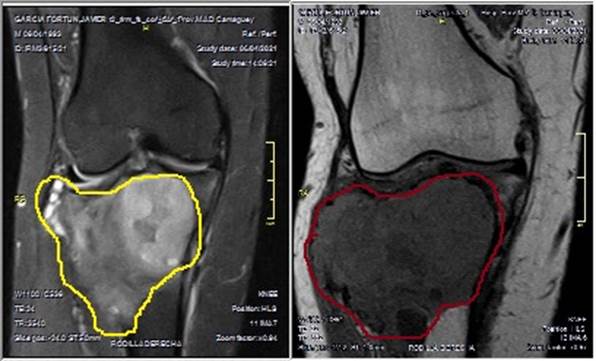
Figura 3 Imagen de resonancia magnética de la rodilla derecha donde se observa tumoración de la rodilla en la tibia proximal derecha con invasión a las partes blandas que la rodean, en área amarilla la imagen de la izquierda y en color rojo la derecha. (Imagen propia de los autores).
Los estudios analíticos mostraron: hematocrito 0,40 %, glucemia 6,0 mmol/l, velocidad de sedimentación globular de 25 mm/h, creatinina 67, fosfatasa alcalina 161, TGO 27 grupo sanguíneo y factor Rh O+.
Al tener en cuenta los elementos anteriores se decidió llevar el paciente al quirófano, para toma de biopsia incisional, la que evidenció un TCG malignizado de hueso con extensión a partes blandas e infiltración linfohistiocitaria intensa.
Al considerar los resultados de la exploración clínica y los estudios imagenológicos e histológicos se discutió el caso en el equipo multidisciplinario conformado por especialistas en: Ortopedia y Traumatología, Oncología, Imagenología y Anatomía Patológica quienes en consenso y previo consentimiento del enfermo y la familia decidieron la amputación de la extremidad con un margen amplio.
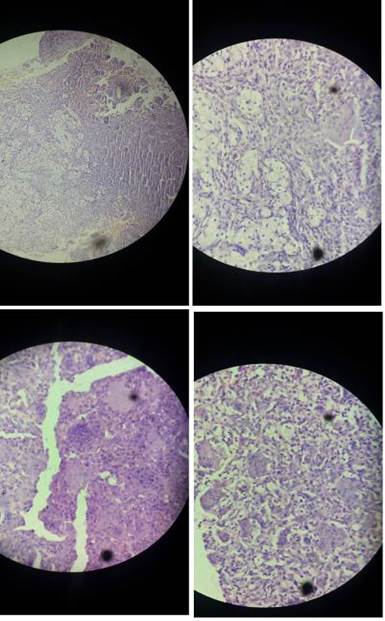
El resultado histológico de la pieza tumoral en su totalidad, después de la amputación reveló tumor maligno de células gigantes de hueso (tibia proximal), con extensión a partes blandas e infiltración linfohistiocitaria intensa. La presencia de abundantes células gigantes multinucleadas de tipo osteoclasto, distribuidas uniformemente y rodeadas por acúmulos densos de células mononucleadas. La muestra además presentó grado histológico III, presencia de necrosis, índice mitótico de alto grado, y presencia de invasión linfovascular (Figura 4).
En el momento del diagnóstico no se demostró la presencia de metástasis pulmonares mediante la tomografía axial computarizada, ni afección de órganos abdominales con el empleo del ultrasonido.
Discusión
Según Cheng et al.2 y Roessner et al.,9 la edad del paciente se encuentra dentro del rango típico de esta tumoración que es entre 20 y 45 años. Por su parte y según Kalil y Amary,1 el sexo femenino es el más afectado con relación al masculino en una razón de 1,5 a 1, por esta razón de tipo estadística las transformaciones malignas son más frecuentes en el primero, lo cual no tiene relación con lo encontrado por los autores en el paciente presentado en el trabajo según plantean Cheng et al.2 y Chen et al.10
La principal localización de los TCG son los huesos que conforman la articulación de la rodilla, lo que guarda relación con el paciente presentado lo cual está refrendado por Kalil y Amary1 y Jamshidi et al.4
En el diagnóstico diferencial del TCG desde el punto de vista imagenológico se deben tener en cuenta otras lesiones como el QOA, condrosarcoma, cordoma y el osteosarcoma telangectásico, según afirman Cheng et al.,2 Roessner et al.9 y Lin et al.11
Al tener en cuenta las características histológicas existen tumoraciones con rasgos similares que deben ser descartadas como el granuloma de células gigantes, QOA, el tumor pardo del hiperparatiroidismo, histiocitoma fibroso maligno, condroblastoma y FNO. En caso de este paciente la principal enfermedad a descartar por la edad y las características imagenológicas es el QOA, por lo general se localiza en la zona metafisaria para luego extenderse a la epífisis, elemento este que lo diferencia del TCG que es de tipo epifisario desde un inicio. La histología del TCG tiene componentes sólidos en el tumor y en el QOA se presentan estos elementos cuando ocurren los cambios secundarios según Kalil y Amary1) y Roessner et al.9
De acuerdo con Alaqaili et al.7 y Palmerini et al.,12 las tres complicaciones más frecuentes en pacientes con TCG son: la recurrencia que varía de un 15 al 50 %, la presencia de metástasis pulmonares en un 5 % y la transformación maligna que es la más rara.7,12
Desde el punto de vista histológico la transformación maligna del TCG puede ser de tres tipos: fibrosarcoma, sarcoma pleomórfico indiferenciado y el osteosarcoma, clasificación histológica que se diagnosticó en el paciente presentado a juicio de Kalil y Amary1) y Roessner et al.9
La malignización del TCG es de dos tipos: primaria cuando ocurre a punto de partida de una tumoración benigna en el momento del diagnóstico y secundaria cuando aparece después del tratamiento en el sitio de origen primario. Esta ocurre con mayor frecuencia después de la radioterapia. En el caso presentado se trata de un tipo primario, en el cual el paciente demoró dos años en buscar asistencia médica especializada.11,12
Desde el punto de vista de Kalil y Amary,1) en la actualidad existen estudios genéticos (gen H3F3A) y moleculares avanzados que ayudan de forma temprana al diagnóstico de malignidad en pacientes con TCG, la mutación p53 se asocia a la recurrencia y transformación maligna. Desde el punto de vista inmuno-histoquímico los TCG son positivos a los CD (cluster of differentiation) 68, CD 45 y CD33.
Aunque la modalidad de tratamiento quirúrgico más empleada es la resección tanto a través de un margen amplio o radical, la amputación está justificada en pacientes con TCG agresivos o con trasformación maligna demostrada desde el punto de vista histológico, como en el paciente presentado.1,2,12
Conclusiones
El TCG es una enfermedad que se presenta con mayor frecuencia desde la tercera a quinta décadas de la vida, sus complicaciones principales son la recidiva, las metástasis pulmonares y la transformación maligna. Por lo general, los enfermos con esta última complicación necesitan de procedimientos como la amputación de la extremidad comprometida.