Introducción
La mayoría de los modelos de evaluación de riesgos se enmarcan en poblaciones más jóvenes y, por ende, se desconoce su especificidad y sensibilidad en la vejez; etapa donde, a menudo, existen rasgos sociales y demográficos diferentes, síntomas y signos distintos, así como otros factores de riesgo, comorbilidades y características analíticas disímiles.1
Cabe destacar que la estratificación del riesgo cardiovascular mediante escalas es un pilar fundamental para tomar decisiones terapéuticas en el primer nivel de atención y su determinación global constituye la piedra angular para poder establecer políticas de prevención de las enfermedades cardiovasculares (ECV). Una vez identificados los factores de riesgo, se puede actuar sobre los modificables y así evitar que el pronóstico se cumpla.2
Aunque se trata de una población con gran fragilidad, debido a su dependencia funcional y la existencia de comorbilidades, unido a la polifarmacia; la intensificación de las estrategias para el control del riesgo vascular y de las cardiopatías traería consigo un impacto favorable.3
La identificación de los factores de riesgo cardiovascular en la población anciana es de suma importancia, pues supone una disminución en la morbilidad y mortalidad por esta causa y, además, puede convertirse en el punto de partida para adecuar políticas de decisiones pertinentes sobre la prevención y el control de episodios cardiovasculares.
En el contexto del envejecimiento saludable, la prevención de las ECV es un desafío, puesto que todavía existe un riesgo remanente de efecto cardiovascular adverso, a pesar de las terapias estándar, aunque estas generalmente se basan en evidencias de ensayos controlados aleatorios en poblaciones más jóvenes; por tanto, reducir la carga de ECV en personas mayores implica una cuidadosa anticipación a los factores de riesgo y la aplicación de un enfoque más multidimensional en el cuidado de pacientes mayores y más frágiles.4
La evaluación del riesgo cardiovascular, sobre todo en el primer nivel de atención sanitaria en los países de bajos ingresos, genera un aporte invaluable para el cuidado del paciente, por lo cual se establecen las directrices del seguimiento y la intensidad de las intervenciones, con un enfoque preventivo de los episodios.
Ciertamente, llaman la atención los pocos estudios hallados en Cuba, en contraste con la gran cantidad de publicaciones procedentes de otros países, especialmente de los de altos ingresos.
Partiendo de la escasez de evidencias sobre modelos predictivos de ECV en Cuba, lo que impide una valoración más adecuada en las personas de edad avanzada, y teniendo en cuenta que estos presentan ciertas particularidades, que limitan su uso en la práctica clínica, los autores decidieron diseñar una escala, basada en los factores de riesgo identificados, para predecir la mortalidad por afección cardiovascular en adultos mayores.
Métodos
Se realizó un estudio analítico, observacional, retrospectivo, de tipo caso-control, de ancianos pertenecientes a 3 áreas de salud (policlínicos Ramón López Peña, Municipal y 28 de Septiembre) del municipio de Santiago de Cuba, durante el 2021.
Los casos se definieron por los adultos mayores fallecidos por causa directa de cardiopatía ateroesclerótica: infarto agudo de miocardio (IMA) o accidente vascular encefálico de tipo isquémico o hemorrágico, con residencia permanente en la comunidad en los últimos 5 años y seguimiento estable por el médico de la familia en el último periodo, cuya información de interés para el estudio pudiera ser recopilada.
Como controles se consideró a los ancianos vivos, sin antecedentes de ECV, con las mismas características de los casos y que dieron su consentimiento de participar en la investigación.
El tamaño de la muestra se estimó con la calculadora Granmo. Independientemente de que la muestra calculada de casos fue de 171, se decidió trabajar con la totalidad de fallecidos (192 casos) y 576 pacientes vivos (controles), quienes cumplían los criterios de selección. Se tuvo en cuenta la regla de 10 eventos de la variable dependiente (fallecidos) por cada variable independiente que entró a la regresión logística. La escala se diseñó con 70,0 % de la muestra, seleccionada de manera aleatoria simple, la que quedó conformada por 134 casos y 402 controles.
Se delimitó como variable dependiente a los fallecidos: se midió como presente (1) o ausente (0).
Se determinaron como variables independientes o covariables a aquellos factores con posible influencia en la muerte por ECV. Los factores de riesgo tradicionales son los que utilizan la mayoría de los modelos existentes: edad, sexo, hipertensión arterial (HTA), tabaquismo, hipercolesterolemia y diabetes mellitus de tipo 2 (DM2). Se seleccionaron 8 posibles predictores adicionales de ECV en función de la bibliografía consultada y la disponibilidad en el conjunto de datos que poseían los autores: antecedentes familiares de ECV, polifarmacia, insuficiencia renal crónica (ERC), obesidad, sedentarismo, dieta poco saludable, consumo excesivo de alcohol, deterioro cognitivo, fragilidad y multimorbilidad. Las covariables se dicotomizaron y se operacionalizaron como sigue a continuación (0= NO; 1= SI).
En la fase de construcción de la escala se tuvieron en cuenta 3 aspectos fundamentales: la selección de los predictores que conformaron la escala, la búsqueda de las ponderaciones de los factores de riesgo predictores y la determinación del punto de corte de la escala. La selección de los predictores de la escala (Xi en adelante) fue a partir de los obtenidos en el modelo generado de la regresión logística multivariada. Para asignar pesos (wi en adelante) a estos predictores se utilizó la variante de redondear al número entero superior los coeficientes β correspondientes, obtenidos en el modelo.
Posteriormente, se procedió a clasificar el riesgo en una escala ordinal, al dividir la escala en 3 zonas enmarcadas por los percentiles 25 y 75. Así se llegó a la propuesta de una escala de riesgo con 3 categorías, de menor a mayor riesgo: categoría I (bajo) de 0 a 3 puntos, categoría II (moderado) de 4 a 10 puntos y categoría III (alto) mayor de 10 puntos. Para evaluar el rendimiento de la escala se tuvo en cuenta su calibración (prueba de bondad de ajuste de Hosmer-Lemeshow) y su capacidad de discriminación: área bajo la curva (ABC).
El procesamiento de la información se realizó mediante el paquete estadístico para ciencias sociales, versión 17.5.
Para la ejecución de esta investigación se tuvieron en cuenta los principios éticos recomendados en la Declaración de Helsinki y se obtuvo la aprobación del Comité de Ética de las áreas de salud y el Comité Científico de la Facultad de Medicina No. 1.
Resultados
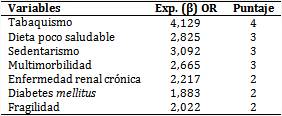
La tabla 1 muestra los 7 predictores que formaron parte del modelo: el tabaquismo [OR=4,129; (2,462-6,924); p=0,000], la dieta poco saludable [OR=2,825; (1,753-4,552); p=0,000], el sedentarismo [OR=3,092; (1,898-5,037); p=0,000], la diabetes mellitus [OR=1,883; (1,141-3,109); p=0,013], la enfermedad renal crónica (ERC) [OR=2,217; (1,289-3,811); p=0,004], la fragilidad [OR=2,022; (1,184-3,454); p=0,010] y la multimorbilidad [OR=2,665; (1,572-4,519); p=0,000].
Tabla 1 Modelo de regresión logística multivariada y sus resultados por el método paso a paso (hacia delante)

Prueba de Hosmer y Lemeshow χ 2= 4,352; p= 0,824
IC: Intervalo de confianza; *Coeficientes estimados del modelo que expresa la probabilidad de enfermar en función de las variables. †Coeficientes estandarizados
La diabetes mellitus, la fragilidad y la ERC se ponderaron con 2 puntos cada una; en tanto, la multimorbilidad, la dieta poco saludable y el sedentarismo tuvieron un puntaje de 3, respectivamente, y el tabaquismo de 4. El rango posible de la escala sería de cero a 19 puntos, tal como se muestra en la tabla 2.
En la figura 1 se observa la relación entre el puntaje de riesgo de la escala confeccionada y la mortalidad por ECV, donde se evidencia que en la medida que aumenta el puntaje de la escala, se incrementa el porcentaje de pacientes fallecidos.
En la tabla 3 se observa el análisis del resultado de la regresión logística binaria simple con la variable dependiente estado (1-fallecido, 0-vivo); como variable explicativa se incluyó el valor de la escala. La estimación del coeficiente (OR: 3,696) reveló que por cada punto incrementado en la escala fue 3 veces mayor la probabilidad de que un paciente con riesgo moderado falleciera por una ECV, y esta probabilidad aumentó en 18 veces si el riesgo fue alto (OR: 18,296), con una precisión bastante estrecha. La evaluación de la calibración evidenció buen ajuste de la escala confeccionada al realizar la prueba de Hosmer-Lemeshow (p=1,000)
Tabla 3 Regresión logística binaria simple con el valor de la escala como variable explicativa

Prueba de Hosmer-Lemeshow; p= 1,000
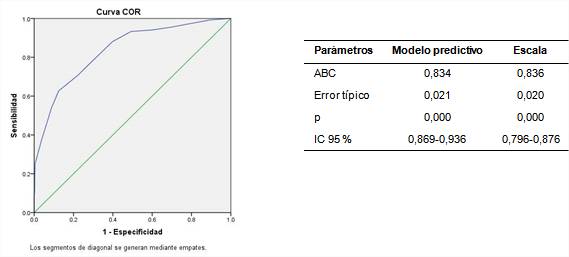
En la figura 2 se observa el ABC de la escala y del modelo de regresión logística que le dio origen. En ambos se evidencia una buena capacidad discriminativa con un ABC de 0,836 de la escala creada y 0,834 del modelo, con intervalos de confianza bastante estrechos. A partir del valor del estadístico Z en 0,24 según la fórmula de Hanley y McNeil y teniendo en cuenta un nivel de significación de 5 %, se puede afirmar con una confianza de 95 % que no hay evidencia para rechazar la hipótesis nula de que ambas ABC sean iguales.
Discusión
Las tablas de riesgo son métodos simplificados de estimación basados en funciones matemáticas, que modelan el riesgo de los individuos de distintas cohortes de poblaciones seguidas, generalmente, durante 10 años. Esta estimación, llevada a escala individual, sustenta la toma de decisiones y facilita que se prioricen las acciones preventivas.
En la actualidad existen varias escalas de riesgo de ECV, pero con problemas que limitan su mayor uso en la práctica clínica; por ejemplo, solo abarcan una franja de edad en la que quedan excluidas las personas de edad avanzada; su capacidad para sobrestimar el riesgo y su escaso poder de discriminación en dicha población, no suelen tener en cuenta factores de riesgo cardiovascular (FRCV) particulares, entre los cuales figuran: fragilidad y deterioro cognitivo. La mayoría de estas escalas se originaron en países de altos ingresos y resulta muy engorrosa su utilización para el médico de la familia en Cuba, pues en ellas se emplean recursos no disponibles en este contexto.
Respecto a las diferentes escalas existentes, posiblemente lo correcto sería que cada cual en su medio consensúe el uso de una, la que más facilidad o aplicabilidad tenga en el escenario habitual del médico de la familia en la atención primaria de salud. Cada una de ellas presenta sus ventajas y limitaciones. La escala ideal debe ser la que posea una alta capacidad predictiva y sea factible en la práctica.
La escala propuesta en la actual investigación está en correspondencia con esta idea, puesto se enmarca en los adultos mayores y está adaptada a las características de la población objeto de estudio; además, evalúa factores de riesgo tradicionales, como el hábito de fumar, el sedentarismo, la dieta poco saludable y la diabetes mellitus. Llama la atención que la HTA y la hipercolesterolemia fueran eliminadas del modelo, aunque se ha reconocido que la mortalidad por afección cardiovascular se relaciona estrechamente con estos factores de riesgo.
En una revisión sistemática,5 basada en 12 estudios de 11 cohortes únicas, sobre los mismos factores de riesgo evaluados en este estudio, los principales predictores en personas mayores de 60 años fueron la edad, el sexo, la diabetes mellitus y el tabaquismo; similares resultados se obtuvieron con la diabetes mellitus y el tabaquismo, la edad y el sexo que, como se explicó anteriormente, no mostraron significación estadística respecto a la mortalidad. Otras variables como la HTA, le hipercolesterolemia y la obesidad tuvieron un valor adicional muy limitado o nulo, lo que coincidió con el presente hallazgo.
En cuanto al hábito de fumar, está demostrado que la mortalidad por enfermedades cardiovasculares aumenta en los fumadores. Existe una relación directa entre el número de cigarrillos consumidos al día, la cantidad de años en la práctica tabáquica y la probabilidad de aparición de episodios coronarios agudos.6 El sedentarismo también resulta un factor de riesgo cardiovascular.7)
Aunque la dieta poco saludable no está incluida en los puntajes existentes, no hay duda de que este estilo de vida está muy vinculado a otros factores de riesgo cardiovascular como la HTA, la hipercolesterolemia y la diabetes mellitus; esta última resulta un predictor potente de mortalidad por ECV.8
Asimismo, la enfermedad renal crónica constituye un potente predictor de ECV.9 Esto se debe a la alta prevalencia de factores de riesgo tradicionales relacionados con la ERC.
Otros estudios10,11 revelan que la asociación entre hipertensión arterial, hipercolesterolemia y mortalidad se atenúa en los ancianos; sin embargo, el valor predictivo de la HTA y la dislipidemia en estos modelos no es informativo del riesgo que pueden implicar estas enfermedades en las personas mayores sin tratamiento y, lo que es más importante, la falta de asociación con los resultados adversos tampoco significa que estas afecciones no deban controlarse con farmacoterapia o que esta pueda interrumpirse de manera segura.
Los resultados de la presente investigación respaldan que para estimar el riesgo de ECV en las personas de edad avanzada no bastan los factores de riesgo cardiovasculares tradicionales, sino que también es necesario tener en cuenta condiciones predisponentes particulares como la fragilidad y el deterioro cognitivo.
Se han explorado ampliamente los posibles predictores no tradicionales de ECV en personas mayores. Individualmente la fragilidad parece ser importante, lo que concuerda con la bibliografía consultada.12
La multimorbilidad y el estado de fragilidad son utilizados como estimadores del riesgo de mortalidad en personas mayores de 65 años de edad.13,14
Al analizar los datos derivados del presente estudio se observa que la mayor morbilidad estuvo representada en los sujetos clasificados con riesgo alto, lo cual indica que la escala propuesta clasifica con exactitud el riesgo de mortalidad por ECV en ancianos. También es importante señalar que los pacientes ubicados en las categorías de menor riesgo tuvieron menos probabilidad de fallecer. Los autores de este artículo consideran que estos aspectos están muy relacionados con los factores identificados en la fisiopatología y la evolución de la enfermedad.
En los últimos años se han desarrollado, a escala internacional, modelos de predicción de riesgo cardiovascular específicos para la población anciana. Al respecto, las ecuaciones usadas actualmente se basan principalmente en funciones de riesgo calibradas a partir de las escalas de riesgo originales de Framingham y la europea.15 Estas ecuaciones tienen limitaciones importantes, dadas por el pequeño número de participantes mayores de 70 años y el origen laboral de algunas cohortes.
Recientemente se ha publicado una nueva versión de la escala de riesgo europea para personas de edad avanzada, la SCORE-OP,16 un artículo sobre la escala riesgo EPICARDIAN para la población anciana española17 y otro acerca de ASPREE,18 un modelo predictor de ECV, aplicado en personas mayores en Australia y los EE. UU.
La validación original de la SCORE 2-OP mostró un ABC de 0,63.19,20 El modelo predictivo del que posteriormente se originó la escala EPICARDIAM17 presentó un poder discriminativo de 0,656 (IC 95 %; 0,601-0,701) en los hombres y 0,702 (IC 95 %; 0,669-0,723) en las mujeres. La puntuación de cardiopatía ateroesclerótica en el estudio de Neuman et al18 resultó en un ABC de 0,62. Todas las puntuaciones fueron inferiores a las del actual modelo.
Estos resultados pudieran estar relacionados con los elementos siguientes:
La SCORE 2-OP16 solo se basa en el riesgo establecido por factores incluidos en el proyecto SCORE original: sexo, edad, tabaquismo y el colesterol unido a lipoproteínas de alta densidad (HDLc), mientras que no se consideran predictores como la diabetes mellitus, la función renal o las comorbilidades; además, la cohorte procedía principalmente del norte y el centro de Europa, donde difiere la prevalencia de factores de riesgo.
La escala de riesgo EPICARDIAM17 permite la estimación directa del riesgo total de ECV basada en el riesgo actual específico de la población anciana española, de bajo riesgo cardiovascular, con una prevalencia de factores de riesgo diferentes de los relacionados con la población cubana; en la función de riesgo se incluyen las variables similares al SCORE 2-OP, sustituye el HDLc por el colesterol total y tiene en cuenta el uso de antihipertensivos; variables que no alcanzaron significación estadística en la actual serie.
ASPREE18 es un modelo predictor de ECV, con personas mayores en Australia y los Estados Unidos. La población donde se realizó el estudio fue predominantemente blanca, multiétnica y multicultural; se utilizan las mismas variables que en la SCORE 2-OP. El tratamiento antihipertensivo y otros exámenes complementarios, como la creatinina sérica, tienen poca disponibilidad en este medio.
De igual forma, los autores consideran que las puntuaciones de estas escalas varían considerablemente según la complejidad, las variables que los componen, las características de las cohortes de derivación, el enfoque o criterio que se empleó para definir el episodio cardiovascular, la facilidad para su aplicación, la coherencia en su validez externa y en la evaluación del desempeño.
De hecho, los hallazgos de la presente investigación demuestran que la escala más adecuada para el cálculo del riesgo cardiovascular es la que se acerque más a la realidad del individuo, sin olvidar que, aunque es una herramienta valiosa para la toma de decisiones en la prevención cardiovascular, debe realizarse una valoración clínica integral del paciente.
Las principales limitaciones de este estudio radicaron en el tamaño de la muestra, relativamente pequeña, y en que no se evaluaron factores de riesgo psicosociales, que son muy frecuentes en ancianos. Asimismo, no se realizaron validaciones de la escala en diferentes poblaciones, lo cual pudiera efectuarse en próximos estudios.
Se concluye que la escala propuesta pudo predecir la mortalidad por ECV en adultos mayores y presentó buena capacidad de discriminación y calibración.