Presentación de caso
Heberprot-P® en el tratamiento de trauma vascular distal
Heberprot-P® in the treatment of distal vascular trauma
0000-0002-8286-275XYailin Ríos Caballero
1
*
, 0000-0003-0953-0377Osvaldo Eliseo Musenden
1
, 0000-0001-8797-3056Yanela Peguero Bringuez
1
, 0000-0001-5825-6779Roberto Santana Caballero
1
1Hospital Docente Clínico Quirúrgico “Hermanos Ameijeiras”. La Habana, Cuba.
RESUMEN
Introducción:
Los traumatismos constituyen causa frecuente de consulta. Entre sus localizaciones más comunes se encuentran las extremidades inferiores. El Heberprot-P® resulta un factor de crecimiento epidérmico que se ha utilizado durante más de una década para la cicatrización de las úlceras del pie diabético con excelentes resultados. Ampliar su utilización a otras patologías, incluso de etiología traumática, permitiría expandir las posibilidades terapéuticas para la cicatrización de las heridas.
Objetivo:
Exponer el resultado de la aplicación del Heberprot-P® en una amputación transtarsiana en un paciente portador de un trauma vascular distal.
Presentación del caso:
Paciente masculino de 23 años con antecedentes de salud. Luego de traumatismo por accidente de tránsito presentó fractura de huesos del metatarso y la sección total de la arteria pedia del pie izquierdo, lo cual provocó una gangrena húmeda de la extremidad. Por este motivo se realizó una amputación transtarsiana del pie. Se usó el Heberprot-P® como terapia para acortar el tiempo de cicatrización.
Conclusiones:
El Heberprot-P® resultó útil para la evolución de la herida como consecuencia de un trauma vascular, al evitar una amputación mayor, acelerar el proceso de cicatrización y conservar una extremidad funcional, lo que demostró que puede constituir una terapia eficaz para las heridas de difícil cicatrización, independientemente de su etiología.
Palabras-clave: extremidades inferiores; amputación transtarsiana; trauma vascular; factor de crecimiento epidérmico; Heberprot-P®; cicatrización
ABSTRACT
Introduction:
Trauma is a frequent cause of consultation. Among its most common locations are the lower extremities. Heberprot-P® is an epidermal growth factor that has been used for more than a decade for the healing of diabetic foot ulcers with excellent results. Extending its use to other pathologies, including traumatic etiology ones, would expand the therapeutic possibilities for wound healing.
Objective:
To present the result of the application of Heberprot-P® in a Chopart´s amputation in a patient with distal vascular trauma.
Case presentation:
A 23-year-old male patient with a health history. After trauma from a traffic accident, he presented a fracture of the bones of the metatarsus and the whole section of the left foot´s pedis artery, which caused a wet gangrene of the extremity. For this reason, a Chopart´s amputation of the foot was performed. Heberprot-P® was used as therapy to shorten healing time.
Conclusions:
Heberprot-P® was useful for wound evolution as a result of vascular trauma, avoiding major amputation, accelerating the healing process and preserving a functional limb, which showed that it can be an effective therapy for wounds that are difficult to heal, regardless of their etiology.
Key words: lower extremities; Chopart´s amputation; vascular trauma; epidermal growth factor; Heberprot-P®; cicatrization
Introducción
El trauma vascular es un evento de baja frecuencia, con alta carga de morbilidad y mortalidad, que afecta mayormente a hombres jóvenes y, en muchas ocasiones, requiere manejo quirúrgico. Se asocia con múltiples complicaciones, que van desde la reintervención quirúrgica hasta la amputación de la extremidad, las cuales, a su vez, se ven influenciadas por variables relacionadas tanto con el trauma como con la atención hospitalaria.1 Este se considera como responsable de aproximadamente el 3 % de todos los traumas a nivel mundial.2
Actualmente, aunque este tipo de lesiones puede prevalecer en algunos países en guerra, lo más habitual en Europa son los traumatismos cerrados, secundarios a accidentes automovilísticos, o el daño iatrogénico por procedimientos endovasculares.3
Este representa un porcentaje menor en civiles. Corresponde a un 1,5 % de los pacientes traumatizados en Estados Unidos y un 1 %-2 % en Australia.3,4. En estos países, la mortalidad global resultante del trauma vascular se sitúa entre el 20 % y el 26 %.4
Las caídas de grandes alturas, los accidentes laborales o los accidentes en motocicleta son causas comunes de lesión vascular en el trauma cerrado.5
En Latinoamérica representa entre el 0,65 % y el 1,14 % de los casos de traumatismo, de los cuales el 89 % corresponde a trauma vascular penetrante y el 3 % ocurre por otras causas, incluyendo lesiones iatrogénicas, explosiones y lesiones por aplastamiento.6
Con respecto al mecanismo de trauma, hay tres tipos principales: el trauma penetrante, el cerrado y el iatrogénico.7
Por su fisiopatología se conoce que esta lesión puede tener efectos sistémicos ocasionados por el choque hemorrágico y efectos locales debido a la isquemia tisular. El manejo se inicia desde el primer contacto con el paciente, bien sea por personal médico o de atención prehospitalaria.8
Aproximadamente el 33 % de las lesiones vasculares se encuentran de manera concomitante con fracturas y el 17 % con lesión nerviosa, lo que convierte a las fracturas en un factor independiente para aumentar el riesgo de amputación.9) Sin embargo, con el tratamiento quirúrgico adecuado y oportuno se puede llegar a tasas de salvamento de extremidad de hasta el 83,8 % y de supervivencia de 98,5 %.10
La terapia con Heberprot-P® se perfila como una de las técnicas más prometedoras del futuro arsenal médico para la reparación de tejidos destruidos o con daños. En la última década en Cuba ha tenido lugar una verdadera revolución regenerativa, en la que está implicado el Heberprot-P® por sus propiedades reparadoras y regenerativas de los tejidos dañados.11
Existen escasas publicaciones de pacientes con lesiones de etiología traumática, donde, para la cicatrización, se ha utilizado el factor de crecimiento humano recombinante (Heberprot-P®), porque este se indica para las úlceras del pie diabético.
A partir del conocimiento de las bondades de este producto, se decidió su utilización en un paciente con traumatismo de arteria pedia, que requirió de una amputación transtarsiana de urgencia.
Presentación del caso
Paciente masculino de 23 años con antecedentes de salud anterior que sufrió traumatismo en el pie izquierdo, secundario a accidente de tránsito, y presentó fracturas del primer dedo, segundo y tercer metatarsiano, por lo cual fue intervenido quirúrgicamente por el servicio de ortopedia durante las primeras 24 horas del trauma, con colocación de fijadores óseos externos.
Al ser valorado a las 72 horas del traumatismo presentaba síntomas y signos de shock séptico.
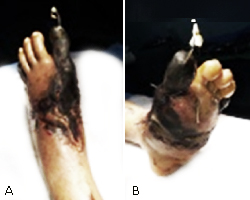
Como datos positivos, al examen físico en el pie se observó gangrena húmeda del tercio superior y medio del pie, que incluía primero y quinto artejos, con extensión a región plantar y presencia de fijadores óseos externos (fig. 1 A y B).
Ante examen vascular presentó ausencia de pulso pedio del pie con presencia de pulso tibial posterior. El resto del examen vascular fue normal para ambos miembros inferiores y superiores.
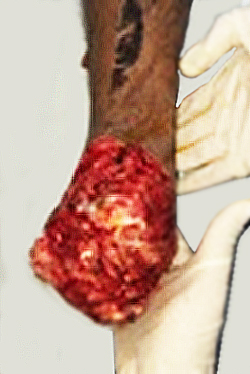
Se decidió reintervención y exploración quirúrgica. Se observó sección total de arteria pedia y se realizó amputación transtarsiana modificada de Chopart, con extensión de la incisión en el dorso del pie (fig. 2).
El paciente se trasladó posteriormente a la sala de cuidados intensivos con tratamiento con antibióticos de amplio espectro y curaciones locales.
Tratamiento
La terapéutica se encaminó a la corrección del medio interno con soluciones electrolíticas y antibióticos por vía parenteral, asociada a tratamiento local con curaciones diarias con suero fisiológico. A los cinco días del posoperatorio, y luego de recibir cultivo negativo de la herida quirúrgica y analítica sanguínea normal, se comenzó con la aplicación del Factor de Crecimiento Humano Recombinante (Heberprot-P)® en días alternos, de forma intralesional, previa cura local con suero fisiológico. Requirió de cinco semanas de tratamiento con una frecuencia de tres aplicaciones semanales para un total de 15 aplicaciones.
Resultado del tratamiento
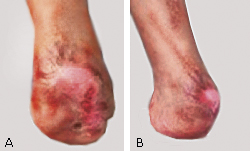
Luego de cinco semanas de terapia se logró una granulación total, por lo que se decidió suspender y mantener solo la cura con suero fisiológico. De este modo, se logró la epitelización y el cierre a los tres meses luego de la cirugía. El paciente se rehabilitó y logró deambular de forma satisfactoria (fig. 3).
Discusión
El trauma vascular en las extremidades es una causa importante de mortalidad y morbilidad. Por su fisiopatología se conoce que esta lesión puede tener efectos sistémicos, ocasionados por el choque hemorrágico; y locales, debido a la isquemia tisular.12
Con el aumento de la esperanza de vida de la población se ha incrementado la prevalencia de heridas cutáneas agudas y crónicas que presentan problemas de cicatrización. Cirugías, laceraciones accidentales, infecciones, quemaduras, úlceras por presión -venosas o diabéticas- resultan algunas de las principales causas de este aumento de heridas agudas, cuyo tratamiento supone un elevado coste. Urge encontrar nuevos abordajes terapéuticos para una mejor y más rápida cicatrización de estas.13
Se conoce que el Factor de Crecimiento Epidérmico estimula la proliferación de los fibroblastos, los queratinocitos y las células endoteliales de los vasos sanguíneos, por sus propiedades cicatrizantes. En estudios clínicos realizados en pacientes con úlcera del pie diabético se comprobó que la administración intralesional de Heberprot-P® estimula la cicatrización debido a la formación de un tejido de granulación útil en el lecho de las úlceras, o que permite el cierre por segunda intención o mediante injerto de piel.14,15
Aunque las arterias terminales y de pequeño calibre pueden ser ligadas, en este caso y en unión con el predominio de la infección, se puso en presencia de síntomas y signos de isquemia de la extremidad. Lo anterior demostró la función angiogénica del Heberprot-P®.
Existen escasas publicaciones sobre el uso de este medicamento en traumatismos como coadyuvante del tratamiento, ya que su indicación precisa se mantiene limitada al pie diabético. En el caso que se presenta se observa cuán beneficioso puede ser su uso en otras patologías, como esta de origen traumático.
Conclusiones
El Heberprot-P® resultó útil para la evolución de la herida como consecuencia de un trauma vascular, al evitar una amputación mayor, acelerar el proceso de cicatrización y conservar una extremidad funcional. Esto demostró que puede constituir una terapia eficaz para las heridas de difícil cicatrización, independientemente de su etiología.
Referencias bibliográficas
1.
Jime´nez H, Romero E, Medina R, Botache W, Sanjuán J, Marti´nez C, et al. Caracterización de trauma arterial periférico en un hospital de tercer nivel. Rev Colomb Cir. 2018;33(3):272-9. DOI: https://doi.org/10.30944/20117582.721.
[ Links ]
2.
De Greiff M, Díaz J, García J. Balance de la seguridad en Bogotá, primer semestre de 2014. Observatorio de Seguridad en Bogotá. 2014[acceso 11/11/2014];48:7. Disponible en: Disponible en: https://docplayer.es/6726984-Observatorio-de-seguridad-en-bogota-balance-primer-semestre-de-2014-noviembre-de-2014-no-47-issn-2248-4906.html
2.
[ Links ]
3.
Pérez Saus DI, Caldevilla Bernardo DD, Rubio Medina DJ, Rodenas Lozano DR, Lizarán Parra IE, Martínez Villalba DM. Lo que el traumatismo nos dejó: Lesiones vasculares traumáticas más frecuentes. 35 Congreso Nacional SERAM. 2021[acceso 18/05/2021];1(1). Disponible en: Disponible en: https://piper.espacio-seram.com/index.php/seram/article/view/4648
3.
[ Links ]
4.
Fingerhut A, Leppäniemi AK, Androulakis GA, Archodovassilis F, Bouillon B, Cavina E, et al. The European experience with vascular injuries. Surg Clin North Am. 2002;82:175-88. DOI:https://doi.org/10.1016/S0039-6109(03)00147-64.
[ Links ]
5.
Herrera MA, Millán M, Del Valle AM, Betancourt-Cajiao M, Caicedo Y, Caicedo I, et al. Control de daños del trauma vascular periférico-No le tema a la fosa axilar o poplítea. Cirugía de Control de Daños (II). 2021;52(2). DOI: https://doi.org/10.25100/cm.v52i2.47355.
[ Links ]
6.
López L, Narváez A, Cáceres S, Rincón-Guio C, Charry-Cuellar JD. Trauma vascular periférico. Revisión de la literatura. Cir. Gen. 2019;41(3). Disponible en: https://www.scielo.org.mx/pdf/cg/v41n3/1405-0099-cg-41-03-184.pdf 6.
[ Links ]
7.
Bains SK, Vlachou PA, Rayt HS, Dennis M, Markose G, Naylor AR. An observational cohort study of the management and outcomes of vascular trauma. Surgeon. 2019;7:332-5. DOI:https://doi.org/10.1016/S1479-666X(09)80105-47.
[ Links ]
8.
Caicedo Valle J, Estrada Atehortúa AF. Trauma vascular en extremidades: enfoque diagnóstico y terapéutico en urgencias. Medicina U.P.B. 2019;38(1):57-66. DOI: [url]https://doi.org/10.18566/medupb.v38n1.a07[/url] [ Links ]
9.
Parada-Guzmán M. Herrera-Camacho B. Islas-Alcala J. Vargas-González K. Olivares-Cruz S. Importancia de atender el trauma vascular oportunamente y contar con centros de referencia. Rev. Mex. Angiol. 2020;48(2). DOI:https://doi.org/10.24875/rma.m200000159.
[ Links ]
10.
Ascaño Ortega A. Experiencias en el diagnóstico y tratamiento del trauma vascular. Revista Cubana de Medicina Militar. 2017[acceso 24/12/2017];46(1):28-38. Disponible en: https://revmedmilitar.sld.cu/index.php/mil/article/view/3/62 [ Links ]
11.
Álvarez López A. Respuesta al tratamiento con Heberprot-P®11.
según la severidad de la enfermedad arterial periférica. Rev Cubana Angiol Cir Vasc. 2016[acceso 25/10/2018];17(2):130-7. Disponible en: Disponible en: http://scielo.sld.cu/pdf/ang/v17n2/ang03216.pdf
11.
[ Links ]
12.
Caicedo Valle J, Estrada Atehortúa AF, Zuluaga Gómez M. Trauma vascular en extremidades: enfoque diagnóstico y terapéutico en urgencias. Medicina U.P.B. 2019;38(1):57-67. DOI:https://doi.org/10.18566/medupb.v38n1.a0712.
[ Links ]
13.
Chicharro Alcántara D. Una doble terapia regenerativa acelera la cicatrización cutánea. Diario Médico Redacción. 2017[acceso 06/03/2017];12(28). Disponible en: Disponible en: https://gneaupp.info/una-doble-terapia-regenerativa-acelera-la-cicatrizacion-cutanea/
13.
[ Links ]
14.
Fernández-Montequín JI, Infante-Cristiá E, Valenzuela-Silva C, Franco-Pérez N, Savigne-Gutierrez W, Artaza-Sanz H, et al. Intralesional injections of Citoprot P(r) (Recombinant human epidermal growth factor) in advanced diabetic foot ulcers with risk of amputation. Int Wound J. 2007;4:333-43. DOI:https://doi.org/10.1111/j.1742-481X.2007.00344.X [ Links ]
15.
Berlanga-Acosta J, Gavilondo-Cowley J, López-Saura P, González-López T, Castro-Santana MD, López-Mola E, et al. Epidermal growth factor in clinical practice-a review of its biological actions, clinical indications and safety implications. Int Wound J. 2009;6(5):331-46. DOI: https://doi.org/10.1111/j.1742-481X.2009.00622.X15.
[ Links ]