Introducción
La región de las Américas presentó la mayor cantidad de casos (>97 millones) y fallecidos (>2 millones, hasta diciembre 2021) por la enfermedad por coronavirus 2019 (COVID-19), situándola como la más afectada por la pandemia a nivel mundial.1 A su vez, Perú presentó una de las mayores tasas de mortalidad2 (fallecidos/1 000 000 habitantes) y letalidad1 (fallecidos/1 000 casos) por la COVID-19, así como de exceso de mortalidad general (~590 fallecidos/100 000 habitantes3) hasta el 27 de junio del 2021), en Latinoamérica y el mundo.
En ese contexto de catástrofe sanitaria, desde que inició la pandemia, los trabajadores de la salud han estado expuestos a contraer la infección y desarrollar la COVID-19, dentro de un sistema de salud precario,4) fragmentado2 y habitualmente saturado.5,6 Factores como el contacto diario con pacientes con la COVID-19, procedimientos generadores de aerosoles, convivencia entre trabajadores de salud, escasez de equipos de protección personal, hacinamiento en los hospitales, sobrecarga laboral, altos niveles de estrés en el personal de salud,7,8,9 experiencias de violencia por parte de los pacientes,10 entre otras causas11 que habrían favorecido el riesgo de enfermedad y muerte por la COVID-19 en los trabajadores de salud.
Los determinantes mencionados no han sido uniformes durante la pandemia. En otros países,12,13,14,15 hubo comportamientos distintos entre las denominadas olas pandémicas en la población general; por lo que en trabajadores de salud en Perú se espera que también varíe el índice de letalidad. Si bien se han realizado comparaciones entre los índices de letalidad y/o mortalidad -y determinantes asociados- entre la primera y segunda (o tercera) olas en diversos países,12,13,14,15) estas se han centrado en la población general, pero poco se sabe sobre las diferencias en el personal de salud.
El estudio de los determinantes de letalidad por la COVID-19 en trabajadores de salud -pilar fundamental en la contención de la pandemia con exposición permanente a la COVID-19- en el país con una de las mayores tasas de mortalidad por esta pandemia en el mundo, resulta clave para mejorar la comprensión acerca de transmisión, morbilidad, letalidad y mortalidad16 de esta enfermedad y la propuesta de políticas públicas para reducir el impacto de la pandemia sobre ellos.
Por ello, el objetivo del presente estudio es evaluar el índice de letalidad por la COVID-19 y los determinantes asociados, en trabajadores de salud del Perú con énfasis en la comparación entre las dos primeras olas pandémicas.
Materiales y Métodos
Se realizó un estudio observacional de tipo transversal analítico, basado en el análisis secundario de datos disponibles en la Sala situacional de trabajadores del sector salud de COVID-19 al 21 de octubre de 2021.17 Esta base de datos fue recolectada por el Centro Nacional de Epidemiología, Prevención y Control de Enfermedades (CDC-Perú) -entidad pública adscrita al Ministerio de Salud del Perú-, e incluyó datos individualizados de los trabajadores del sector de la salud que presentaron infección confirmada por la enfermedad (incluye datos sociodemográficos y datos relacionados a episodios de infección, hospitalización y/o fallecimiento por COVID-19).17
La actualización semanal de esta base de datos utiliza las siguientes fuentes peruanas: a) Notiweb, la base de datos de vigilancia epidemiológica, b) SISCOVID-19, el sistema integrado para la COVID-19, c) INFORHUS, el sistema de registro nacional del personal de salud, d) relación de ingresantes del Concurso Nacional de Admisión al Residentado Médico, e) plataformas de los colegios profesionales, y f) páginas web de los establecimientos de salud.17
Asimismo, de acuerdo con el comportamiento de la curva epidémica, de casos por la COVID-19, ocurridos en el Perú, según fecha de inicio de síntomas, el CDC-Perú estableció como primera ola pandémica al período entre el 01 de marzo al 30 de noviembre de 2020 y segunda ola pandémica al intervalo entre el 01 de diciembre y el 21 de octubre de 2021.18
Se incluyeron en este estudio a todos los trabajadores del sector de la salud menores de 70 años que presentaron confirmación de infección por la COVID-19 (n = 96 765); de los cuales se excluyeron 799 registros debido a que no se consignó la fecha de hospitalización o de defunción, y quedando 95 966 para el análisis. De estos, 58 854 casos ocurrieron durante la primera ola y 37 112 casos durante la segunda ola pandémica. Se decidió excluir a los internos de salud porque el número de casos reportado fue bajo (total: 153; primera ola: 61; segunda ola: 92), dado que su actividad -al ser considerada educativa- fue suspendida19 por el Ministerio de Salud en Perú hasta aproximadamente el mes de setiembre 2020, momento en que se inició el retorno progresivo hacia los establecimientos de salud. El CDC-Perú decidió no recolectar información sobre las personas de 70 años o más, dado que superan la edad de cese laboral en Perú.17
Se consideró trabajador del sector de la salud a toda persona que labora en una institución encargada de brindar atención de salud, los cuales se dividieron en tres grupos: I) personal de salud: médicos, enfermeros, obstetras, otros profesionales de salud, técnicos y auxiliares de salud, II) personal de apoyo: trabajadores de limpieza, lavandería, ropería, seguridad, mantenimiento, mecánica y conductores, III) personal administrativo: aquellos que realizan labor administrativa, y no incluye profesionales de salud.17 En Perú, el sistema de salud está comprendido por las instituciones adscritas a: I) Ministerio de Salud y Gobiernos Regionales (MINSA/GORE), II) Seguridad Social (EsSalud), III) Sanidad de las Fuerzas Armadas y Policiales (PNP/FF.AA.); IV) Instituto Nacional Penitenciario (INPE) y V) sector privado.
Se estudiaron las siguientes variables:
Desenlace: El evento de interés fue fallecimiento por la COVID-19 (sí/no).
Covariables: Se incluyeron los siguientes datos sociodemográficos: residencia (Lima y otros departamentos); sexo (femenino, masculino); grupo etario en años (18-19, 20-29, 30-39, 40-49, 50-59 y 60-69 años); grupo ocupacional (médicos, enfermeros, obstetras, otros profesionales de salud, técnicos y auxiliares de salud, personal de apoyo y personal administrativo); centro laboral (Ministerio de Salud [MINSA] / Gobiernos regionales [GORE], Seguridad Social [ESSALUD], Policía Nacional del Perú [PNP] / Fuerzas Armadas [FFAA.], Ministerio Público [MP] / Instituto Nacional Penitenciario [INPE] y sector privado). Asimismo, se consideró el requerimiento de hospitalización por la COVID-19 (sí/no).
Para el estudio de los datos se realizó un análisis univariado que incluyó el índice de letalidad (número de fallecidos / total de casos con la COVID-19 x 100) global, por cada ola pandémica y, luego, según las covariables descritas anteriormente, con su intervalo de confianza a 95 % (IC 95 %).
En el análisis bivariado, se evaluó la asociación entre cada una de las covariables y la muerte por la COVID-19 mediante las pruebas de Chi Cuadrado y odds ratio crudo.
Finalmente, se realizó el análisis multivariado mediante regresión logística binaria, usando el método de selección hacia adelante (Wald) para obtener un modelo ajustado (odds ratio ajustado) con todas las covariables. Se reportaron los valores de odds ratio crudos (ORc) y ajustados (ORa) y sus intervalos de confianza a 95 % (IC 95 %) para cada ola pandémica. Se consideró un valor p menor de 0,05 para determinar la significancia estadística. Los programas Microsoft Excel® y el paquete estadístico IBM SPSS® v.25 fueron utilizados para el análisis univariado y bivariado/multivariado, respectivamente.
El presente estudio realizó un análisis secundario de datos disponibles en la página web (https://www.dge.gob.pe/dashpersonalsalud/#principal), administrada por el CDC-Perú, adscrito al Ministerio de Salud de Perú. Los datos son de acceso público, de libre descarga y se encuentran anonimizados, por lo que no se requirió aprobación por Comité de Ética. No se recolectó información adicional ni se contactó a los participantes.
Resultados
Se analizaron datos de un total de 95 813 trabajadores de salud con la COVID-19, de 41,2 (D.E.=11,2) años en promedio, la mayoría de sexo femenino (64,5 %; n = 61 767). El mayor número de trabajadores laboraba en MINSA/GORE (74,9 %; n = 71 722) o ESSALUD (18,6 %; 71 873). El personal técnico o auxiliar de salud (29,8 %; n = 28 632), seguidos de los enfermeros (19,9 %; n = 19 121), administrativos (15,3 %; n = 14 701) y médicos (14,6 %; n = 13 999) fueron los grupos más frecuentes.
El índice global de hospitalización fue 9,1 hospitalizados/ 1 000 casos (IC 95 % = 8,9-9,3), y de letalidad general fue 2,3 % (IC 95 % = 2,2-2,4), mientras que el índice de letalidad hospitalaria fue de 2,4 % (IC 95 % = 2,3-2,5).
De los 95 966 casos analizados, 61,3 % (n = 58 854) ocurrieron durante la primera ola y 38,7 % (n = 37 112), durante la segunda ola pandémica.
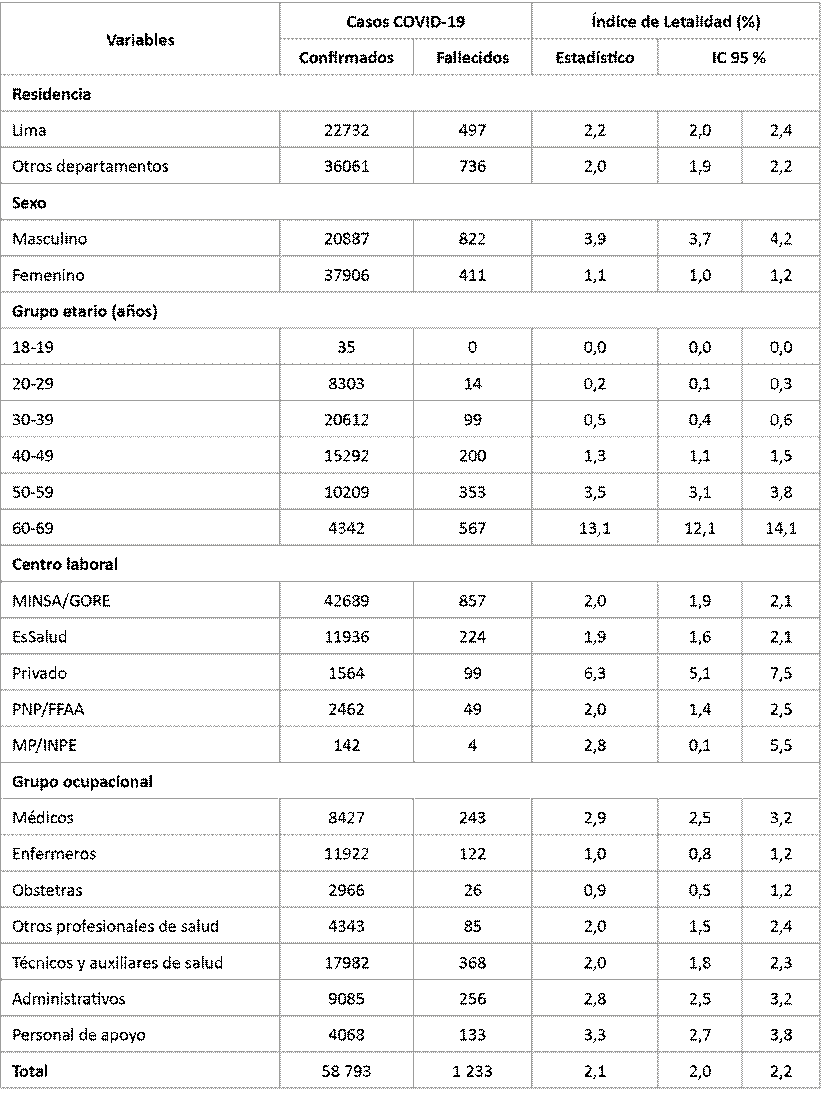
En la Tabla 1, se puede observar que el índice de letalidad por la COVID-19 en la primera ola fue 2,1 % (IC 95 % = 2,0-2,2). El departamento de Lima registró el mayor índice (2,2 %) en comparación con el resto de los departamentos (2,0 %). Asimismo, fue mayor en trabajadores de sexo masculino (3,9 %), de 60 a 69 años (13,1 %), que laboraban en el sector privado (6,3 %) y en personal de apoyo, médicos o administrativos (3,3 %; 2,8 % y 2,9 %; respectivamente).
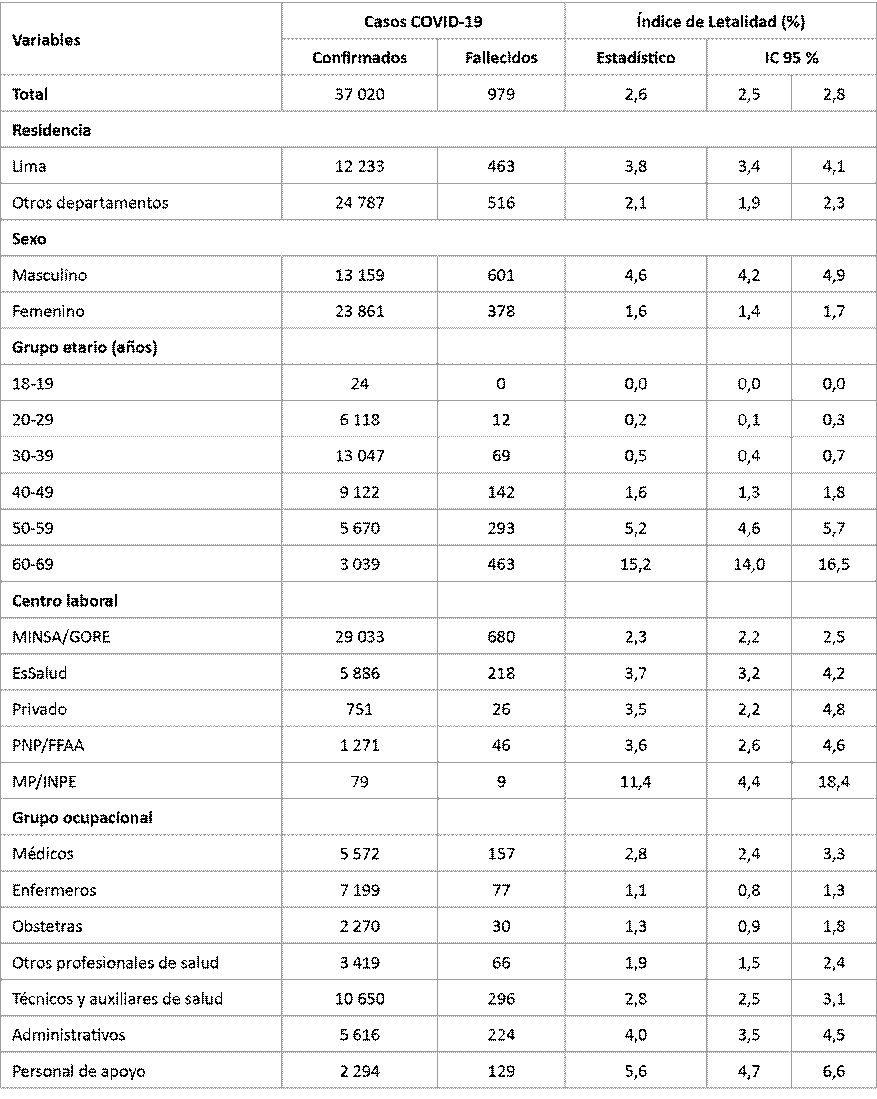
En la Tabla 2, se puede observar que, durante la segunda ola, el índice de letalidad fue 2,6 % (IC 95 % = 2,5-2,8); fue mayor en el departamento de Lima (3,8 %) en comparación con el resto de los departamentos (2,1 %), en trabajadores de sexo masculino (4,6 %), de 60 a 69 años (15,2 %), quienes laboraban en el MP/INPE (11,4 %), así como en personal de apoyo, administrativo, médicos o técnicos/auxiliares de salud (5,6 %; 4,0 %; 2,8 % y 2,8 %; respectivamente).
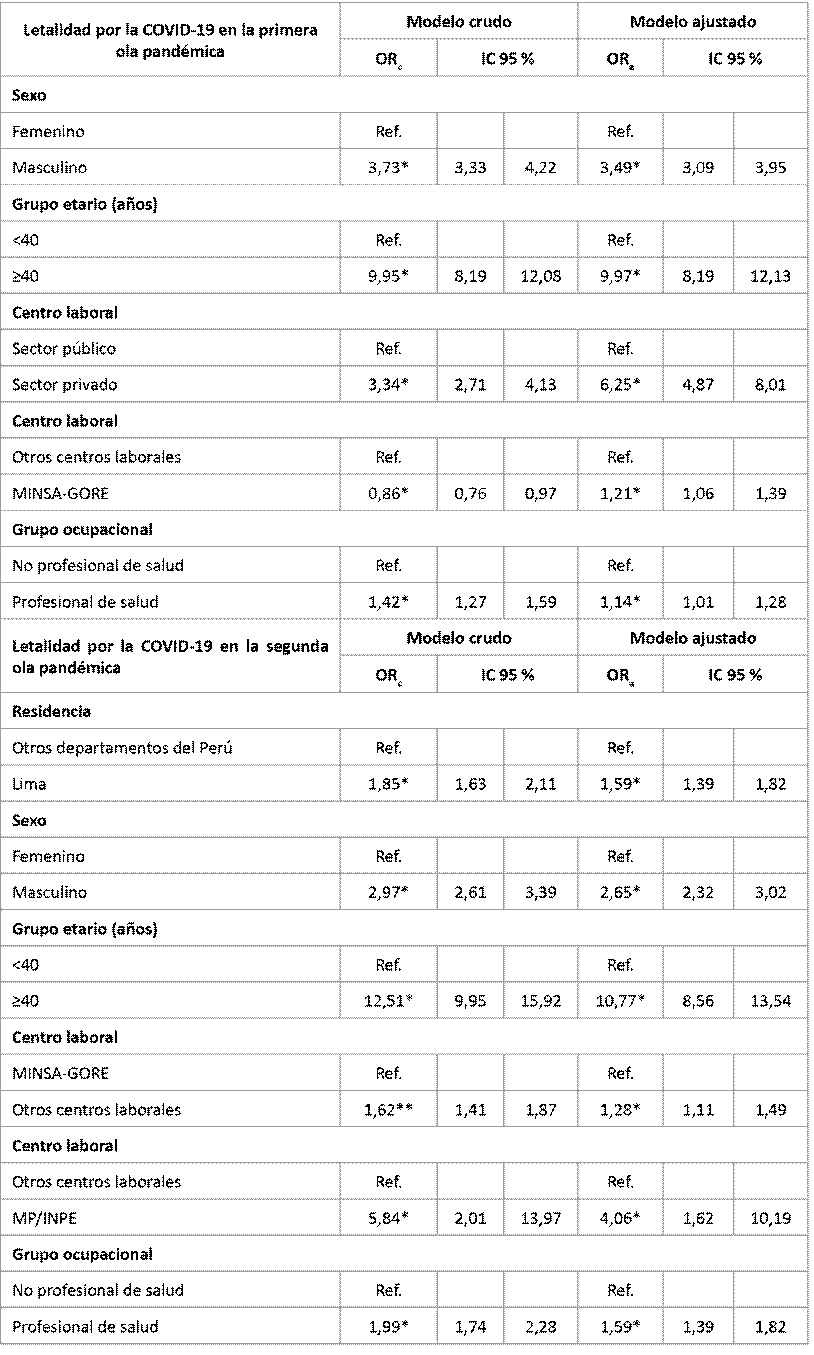
En el modelo de regresión múltiple de la Tabla 3, durante la primera ola pandémica, el odds ratio de la letalidad por la COVID-19 en trabajadores de salud fue 9,97 (IC 95 % = 8,19-12,13) veces en aquellos que tenían ≥40 años (vs. <40 años); 6,25 (IC 95 % = 4,87-8,01) veces en los que laboran en sector privado (vs sector público); 3,49 (IC 95 % = 3,09-3,95) veces en varones (vs. mujeres); 1,21 (IC 95 % = 1,06-1,39) veces en los que laboraban en establecimientos MINSA-GORE (vs otros centros laborales) y 1,14 (IC 95 % = 1,01-1,28) veces en los profesionales de salud (vs. no profesionales de la salud).
Durante la segunda ola pandémica, el odds de letalidad por la COVID-19 en trabajadores de salud fue 10,77 (IC 95 % = 8,56-13,54) veces entre los ≥40 años (vs. <40 años); 4,06 (IC 95 % = 1,62-10,19) veces en los que laboran en el MP/INPE (vs. otros centros laborales); 2,65 (IC 95 % = 2,32-3,02) veces en aquellos de sexo masculino (vs. femenino); 1,59 (IC 95 % = 1,39-1,82) veces en los profesionales de salud (vs. no profesionales de la salud) y en los que residían en Lima (vs. otros departamentos del Perú). No laborar en el MINSA-GORE tuvo un odds de letalidad por la COVID-19 de 1,28 (IC 95 % = 1,11-1,49) veces (vs. laborar en MINSA/GORE).
Discusión
Los trabajadores de salud se encuentran en la primera línea de contención contra la pandemia, situación que incrementa su riesgo de presentar la COVID-19, por lo que el estudio de sus tasas de letalidad y determinantes asociados -durante cada ola pandémica- provee información valiosa para las intervenciones de salud pública en el Perú, que ostenta una las mayores tasas de mortalidad global por la COVID-19 en el mundo.
En el Perú, la primera ola pandémica (marzo-noviembre 2020)18 se caracterizó por cuarentena estricta, con aglomeraciones en bancos y mercados6 y hacinamiento en domicilio,6 uso de terapias no probadas,2 uso de pruebas rápidas,5 limitada capacidad de diagnóstico molecular, escasez de camas de hospitalización general y camas críticas, así como escasez de oxígeno2 y de equipos de protección personal. Durante la segunda ola (diciembre 2020-octubre 2021)18 ocurrió la liberación progresiva de restricciones, implementación progresiva de camas críticas temporales, avance de la estrategia de vacunación (desde febrero 2021) y uso de doble mascarilla (desde julio 2021), entre otros.
El presente estudio analizó datos oficiales de trabajadores de salud del Perú con la COVID-19. En ellos, se observa mayor letalidad durante la segunda ola, en comparación con la primera. Patrón similar ocurrió en la población general de algunos países como Brasil (letalidad hospitalaria: 34,8 % a 39,3 %; datos hasta abril 2021) e India15 (letalidad hospitalaria en un hospital de tercer nivel: 19,2 % a 24,8 %; datos hasta junio-2021); otros países como Inglaterra20 reportaron menor mortalidad en la segunda ola. Estas diferencias pueden deberse al balance de determinantes que favorecen la reducción de morbimortalidad por la COVID-19 (mejora del tratamiento, incremento de unidades críticas y recursos, vacunación, otros) y aquellos que la incrementan (aparición de variantes, relajamiento del distanciamiento y de uso de mascarillas); condicionantes que deben considerarse para la interpretación del impacto de la pandemia en trabajadores de salud.
Sobre trabajadores de salud, en la era prevacunación (datos hasta diciembre 2020), una revisión sistemática21 estimó la seroprevalencia de infección en 8 % (IC 95 % = 6-10), aunque otra revisión22 (datos hasta julio-2020) estimó la prevalencia de infección, hospitalización y letalidad en 51,7 % (IC 95 % = 34,7-68,2), 15,1 % (IC 95 % = 5,6-35,0) y 1,5 % (IC 95 % = 0,5-3,9), respectivamente. Postvacunación, la prevalencia de infección se estimó en 2,1 % (IC 95 % = 1,2-3,5), con diferencias entre aquellos completamente vacunados (2,3 %; IC 95 % = 1,2-4,4), parcialmente vacunados (1,3 %; IC 95 % = 0,6-2,9) y no vacunados (10,1 %; IC 95 % = 4,5-19,5).23) Sin embargo, son escasas las comparaciones de letalidad entre olas pandémicas. Durante la primera ola (datos hasta mayo-2020) la tasa de letalidad en trabajadores de salud se estimó en 0,69 % a nivel mundial y 0,40 % en Italia.24 En Alemania la tasa de letalidad y de letalidad hospitalaria en trabajadores de salud fue mayor en la primera ola (vs. segunda y tercera ola; datos hasta mayo 2021).25
Los trabajadores de salud varones y de mayor edad presentaron mayor letalidad por la COVID-19 en ambos periodos (olas). Estos hallazgos son consistentes con la literatura previa tanto en personal de salud22,25,26 como en población general.27 Por otro lado, cuando se evaluó la residencia del personal de salud, hubo variación en el índice de letalidad con distintos focos en cada ola pandémica. Cajamarca (ubicado en la zona altoandina y mayoritariamente rural) fue el Departamento con mayor letalidad durante la primera ola, mientras que en la segunda fue Ica (ubicado en la franja costera, principalmente urbano). Además, durante la segunda ola, junto con otros departamentos predominantemente urbanos (Lima, Callao, y Lambayeque) presentaron tasas de letalidad superiores a 30 fallecidos/1000 casos.
Aunque el gran impacto en el área urbana pueda ser multifactorial, la reapertura de establecimientos y el relajamiento del distanciamiento social pueden haber tenido un papel importante en la transmisión. Este patrón difiere, por ejemplo, de (I) Italia (datos hasta diciembre-2020) donde las provincias con mayor letalidad en la primera ola presentaron menores tasas de letalidad durante la segunda ola12 y (II) Brasil,27 donde la mayor mortalidad se presentó en zonas rurales, argumentando causas como déficit de infraestructura de servicios de salud.
En cuanto al grupo ocupacional, el personal de apoyo y servicios tuvo la mayor letalidad, indistintamente del período evaluado; además, esta se incrementó en la segunda ola y pasó de 32,7 a 56,2 fallecidos/100 000 casos. Hallazgo similar se observó en el personal administrativo que presentó un incremento de la letalidad en la segunda ola (28,2-39,9 fallecidos/100 000 casos). Algunas razones que podrían explicar esta situación incluyen la escasa provisión y/o uso inadecuado de equipos de protección personal, deficientes prácticas de lavado de manos, falta de capacitación en prevención, menor nivel educativo o socioeconómico, entre otros; y merece ser investigada en mayor profundidad a fin de planificar políticas para reducir el impacto de la pandemia por la COVID-19 en estos grupos.
Estos hallazgos difieren de otros estudios, donde usualmente el personal médico o de enfermería es el que presenta mayor morbimortalidad. Globalmente,25 hasta mayo 2020, las infecciones entre trabajadores de salud ocurrieron principalmente en enfermeras (38,6 %), pero las muertes principalmente en médicos (51,4 %), especialmente los médicos generales. En Alemania,24 (datos hasta mayo 2021), las enfermeras fueron el segmento de trabajadores de salud más afectado (39,5 %).25 Los resultados de este estudio muestran que, entre ambas olas, los índices de letalidad en personal médico, de enfermería y obstetricia fueron similares.
El lugar de trabajo también fue predictor de letalidad por la COVID-19. El personal del sector privado registró la mayor letalidad global en la primera ola; en la segunda ola, el personal del Ministerio Publico y del INPE presentó la mayor letalidad, aunque el número de casos fue relativamente bajo, hecho que pudiera estar relacionado con las actividades médico-legistas durante la pandemia y las condiciones de la atención médica en establecimientos penitenciarios. Adicionalmente, se observó que el resto de los lugares de trabajo tuvo tasas de letalidad similares y estuvieron alrededor de los 30 fallecidos/1 000 casos. En términos generales, estos hallazgos ponen de manifiesto el riesgo ocupacional de infección en trabajadores de salud,22 por lo que debe valorarse la provisión adecuada de equipos de protección personal, las prácticas de lavado de manos e higiene, el manejo de pacientes con la COVID-19, el cumplimiento del distanciamiento físico durante la jornada laboral, entre otros, como elementos que podrían estar determinando esta situación.
Este estudio analiza datos oficiales, de un sistema de vigilancia nacional, con más de 95 000 registros de trabajadores del sector salud del Perú, observando diferencias en los índices de letalidad y determinantes asociados entre la primera y segunda olas; sin embargo, presenta limitaciones. Primero, no se contaba con información sobre otras variables de interés como estado de vacunación, lugar en que ocurrió la infección (contagios en la comunidad vs. contagios en lugar de trabajo), tratamiento recibido, entre otros factores potencialmente importantes para la adecuada vigilancia epidemiológica de letalidad asociada a la COVID-19. Segundo, se observa diferencias entre la cantidad de médicos fallecidos en la base de datos analizada (n = 400) vs. la informada por el Colegio Médico del Perú (n = 550).28 Este subregistro podría estar ocurriendo en otros grupos ocupacionales y es probable que esté relacionado a diversas causas de subregistro nacional (falta de reporte estandarizado, duplicación de casos autoreportados, fragmentación del sistema de salud, entre otras) en el reporte de fallecidos por la COVID-19 en Perú.29,30,31 Tercero, no se tienen datos de trabajadores de salud ≥70 años, dado que el CDC-Perú decidió no recolectar información de este grupo etario por encontrarse fuera de rango laboral17 y que debe tenerse en cuenta para la comparación con otros estudios. Finalmente, debe considerarse que los datos forman parte del sistema de vigilancia epidemiológica en la salud pública del Perú por lo que estos son dinámicos y se actualizan permanentemente, según los protocolos establecidos, afectando al numerador y denominador de los indicadores utilizados en el presente estudio.
Conclusiones
Los resultados del estudio en trabajadores de la salud del Perú con la COVID-19, en la primera y segunda olas, indican que hubo mayor letalidad durante la segunda ola, en comparación con la primera ola pandémica. Asimismo, los determinantes asociados a mayor letalidad en este grupo poblacional incluyen al sexo masculino, a los mayores de 40 años de edad, ser personal de apoyo, de las regiones de Cajamarca e Ica y trabajar en el sector privado en la primera ola; y el Ministerio público/INPE en la segunda ola.