INTRODUCCIÓN
El electrocardiograma (ECG) de superficie constituye una herramienta indispensable en el diagnóstico de eventos coronarios agudos, arritmias cardíacas y trastornos hidroelectrolíticos. Permite evaluar alteraciones en la generación del impulso y su propagación, así como en la repolarización ventricular. Su inocuidad y sencillez permiten el uso de este método diagnóstico tanto en una consulta médica, un chequeo de rutina, hasta una unidad de terapia intensiva (UTI) o un salón de operaciones.
En la evaluación electrocardiográfica de pacientes con eventos abdominales o torácicos agudos, algunos autores encontraron la presencia de una elevación del segmento ST similar a la del infarto agudo de miocardio (IAM)1-2, pero con un nuevo patrón que presentaba características distintivas que se describen más adelante. Inicialmente se formuló la hipótesis de que el estiramiento epidérmico, resultado del aumento de las presiones intraabdominales y torácicas, era el responsable de esta nueva alteración en el ECG o artefacto de voltaje1-4. Sin embargo, informes sucesivos encontraron este mismo patrón en casos de hemorragia intracraneal, sepsis graves y trastornos metabólicos2.
Este patrón electrocardiográfico, denominado signo de «spiked helmet» o signo de casco con púas -por su similitud al casco utilizado por el ejército, los bomberos y la policía de Prusia (pickelhaube)-, fue descrito por primera vez en el año 2011 por Littmann y Monroe1, y se describió como una elevación de la línea isoeléctrica precedente a los QRS con ondas R picudas y elevación convexa del segmento ST, que inicialmente se inscribían en las derivaciones inferiores1. Su desaparición precoz, sin evidencia de necrosis miocárdica, ni gran elevación de los marcadores enzimáticos de daño miocárdico (troponinas T e I)5, hacen pensar más en una causa mecánica; sin embargo, se han formulado otras teorías que justifican su aparición. Más allá de la contracción simultánea del diafragma y el corazón, esta nueva alteración del segmento ST podría obedecer a otras causas como la prolongación de la repolarización mediada por la estimulación adrenérgica2.
El signo de «spiked helmet» es un fenómeno poco conocido y su verdadera relación con la evolución de los pacientes graves podría ayudar a establecer un tratamiento más eficaz. Lo que sí se conoce es que su aparición representa, por sí solo, un elemento de mal pronóstico en la evolución de estos pacientes, e incluso un mayor riesgo de muerte1,2.
CASO CLÍNICO
Mujer de 56 años de edad y color negro de piel, con antecedentes patológicos personales de hipertensión arterial, que acudió al Cuerpo de Guardia del Hospital Manuel Fajardo por presentar dolor abdominal de aproximadamente 24 horas de evolución. Fue consultada por la guardia de Cirugía General y se valoró la posibilidad de una apendicitis aguda, por lo se decidió tratamiento quirúrgico.
Después de realizada la laparotomía exploratoria se constató presencia de abundante pus, por lo que se realizó limpieza de la cavidad abdominal y apendiceptomía, sin complicaciones. La paciente evolucionó favorablemente en el posquirúrgico y fue trasladada a la UTI, donde se observó una disminución de las cifras de tensión arterial (inferiores a 80/60 mmHg) y se realizó ECG (Figura 1), en el cual se constató supradesnivel del segmento ST > 1 mm en DII, DIII y aVF, e infradensivel en DI, aVL, V2-V5. Se decidió utilizar soporte hemodinámico farmacológico con dobutamina y norepinefrina, y se repitió el ECG (Figura 2) pasados 5 minutos, donde se visualizó la presencia de ondas R picudas en los complejos QRS con supradesnivel convexo del segmento ST (signo de «spiked helmet»).
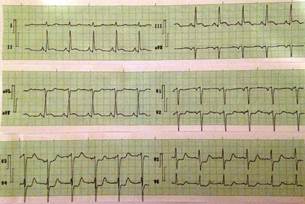
Figura 1 Electrocardiograma de doce derivaciones donde se constata supradesnivel del segmento ST > 1 mm en DII, DIII y aVF, e infradesnivel del segmento ST en DI, aVL, V2-V5.

Figura 2 Presencia del signo de «spiked helmet», ondas R picudas que preceden al supradesnivel del segmento ST en las derivaciones DII, DIII y aVF.
Se realizó entonces un ecocardiograma transtorácico donde se encontró una fracción de eyección del ventrículo izquierdo (VI) mayor a 60%, sin alteraciones de la contractilidad global ni regional y aparatos valvulares competentes. Se mantuvo el control de los parámetros hemodinámicos y, pasadas 6 horas, se realizó un ECG evolutivo donde se observó regresión de los cambios del segmento ST, sin presencia de ondas Q patológicas, con ondas T de base ancha (Figura 3). Se constató la presencia de un intervalo QT largo (480 ms según la fórmula de Framingham) y un QT corregido de 536 ms, según la fórmula de Bazett.
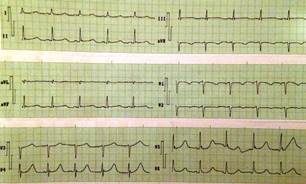
Figura 3 Desaparición de la elevación del segmento ST, sin evidencia de signos electrocardiográficos de necrosis miocárdica. Intervalo QTc: 536 ms.
Después de las primeras 12 horas en la UTI, la paciente estabilizó sus parámetros hemodinámicos y normalizó los hemogasométricos y el ionograma, solo presentaba leucocitosis moderada. Posteriormente mantuvo una evolución favorable y, después de 48 horas, se decidió su traslado a la sala convencional de cirugía.
COMENTARIO
El signo de «spiked helmet» desaparece en las primeras 24 horas sin dejar evidencias de lesión miocárdica (ondas Q de necrosis, o T negativas de isquemia epicárdica)1. En la ecocardiografía no suelen encontrarse alteraciones de la motilidad regional de las paredes del VI, muy frecuentes en el síndrome coronario agudo1.
Los primeros pacientes diagnosticados con este patrón se sucedieron durante eventos abdominales o torácicos agudos. Tejada et al.6, 3 años antes de las primeras descripciones del signo, enunciaron la presencia de un patrón que simulaba un IAM en un paciente con pancreatitis aguda. Por su parte, otros autores han encontrado el mismo patrón electrocardiográfico en otras enfermedades abdominales y torácicas7-8.
Esta paciente, una vez sometida a la cirugía abdominal y durante su estadía en la UTI, presentó el signo de «spiked helmet», que desapareció en las primeras 12 horas, como se describe por numerosos autores; y en la ecocardiografía realizada no se constataron alteraciones del engrosamiento o el movimiento de las paredes del VI, con una fracción de eyección del VI dentro del rango normal.
Este signo electrocardiográfico se ha encontrado con mayor frecuencia en las derivaciones inferiores, sobre todo en las afecciones abdominales9, aunque a día de hoy su descripción se extiende a todas las derivaciones del ECG. El aumento súbito de la presión intraabdminal o torácica, la relación del estiramiento mecánico de la pared con la contracción del corazón, fue de las primeras teorías que intentaron explicar este patrón4.
En el paciente que se presenta -muy similar a lo sucedido en los primeros casos descritos por Littmann y Monroe1-, la estimulación de la contracción repetitiva del diafragma sobre la pared inferior del ventrículo izquierdo o el nervio frénico izquierdo, pudiera ser el responsable de los cambios o artefactos del segmento ST y la aparición del típico signo de «spiked helmet»10-11. Sin embargo, la presencia de un intervalo QT prolongado en ECG consecutivos, resalta la posibilidad de que una estimulación adrenérgica prolongada contribuya a la aparición de este trastorno electrocardiográfico, independientemente de las teorías explicadas anteriormente. Así como también esta misma estimulación adrenérgica explica, en otras enfermedades (miocardiopatía de takotsubo, hemorragia intracraneal y trastornos metabólicos graves), la presencia de este patrón2. Cuál podría ser el verdadero mecanismo responsable del signo de «spiked helmet», o si es la combinación de varios fenómenos, está aún por definir.
Esta elevación del segmento ST es una alteración relativamente común, pero no es específica en los pacientes ingresados en una UTI que no presentan un IAM1,12. El tratamiento de la enfermedad de base y el control de los parámetros hemodinámicos del paciente, hasta el momento, representan la conducta más eficaz.
CONCLUSIONES
El signo de «spiked helmet» en una presentación electrocardiográfica que semeja las alteraciones que aparecen en el infarto agudo de miocardio. Se encuentra con mayor frecuencia en pacientes con enfermedades abdominales y torácicas agudas, para quienes representa un elemento de mal pronóstico. El aumento de la presión intraabdominal y torácica, así como el incremento de la actividad adrenérgica pudieran ser los responsables de este patrón.














