INTRODUCCIÓN
El acné juvenil, también conocido como acné común o acné vulgar, es una enfermedad inflamatoria de la unidad pilosebácea que afecta, principalmente, a adolescentes y adultos jóvenes. Representa el 25% de las consultas en Dermatología pediátrica y se estima que el 85% de los adolescentes se ven afectados por esta condición, aunque puede presentarse en edades más tempranas, entre el nacimiento y los 11 años.1
Estudios epidemiológicos a nivel mundial afirman que el acné juvenil afecta a más de 40 millones de personas. En Madrid, España, hay una prevalencia del 74% en adolescentes, máxima entre los 14 y 16 años, que disminuye según avanza la edad (19% de los 18 a los 24 años). En Estados Unidos la consulta por esta afección es más frecuente en mujeres que en hombres, en una proporción que varía entre un 70 a un 80%; se calcula un estimado de seis millones de consultas al año. Se ha informado que del 80% de los afectados por acné juvenil en algún momento de la vida el 20% desarrolla casos severos capaces de generar cicatrices, tanto físicas como mentales, y que de un 15 al 30% de los pacientes requiere tratamiento debido a la severidad o la persistencia de las lesiones. En Ecuador se ha descrito que del 80 al 90% de los sujetos con acné juvenil son adolescentes. En Colombia, en El Retiro-Antioquia, la prevalencia es del 67%, de ellos el 72% utiliza medicamentos para combatirla y de éstos solo un 16% ha consultado al médico.2,3
La tasa de incidencia de esta enfermedad cambia según la población analizada y los métodos de evaluación. Algunos autores afirman que la incidencia del acné juvenil es de 91% en varones y 79% en mujeres durante la adolescencia, y que disminuye al 3% en varones y 12% en las mujeres durante la edad adulta. No obstante, se dispone de insuficientes datos epidemiológicos del acné juvenil y la prevalencia en ciertas comunidades, se cree que es mucho mayor que las cifras registradas en las investigaciones, probablemente debido a que estos datos solo representan la población que prefirió buscar ayuda médica.
La etiología es multifactorial y se involucran en la patogenia del acné juvenil el aumento de la producción de sebo y la hiperplasia de la glándula sebácea, la descamación anormal de los queratinocitos, la presencia de Propionibacterium acnes, la inflamación, el estrés determinado por las descargas de las glándulas suprarrenales, el consumo de medicamentos, la exposición a compuestos clorados, la sudoración excesiva y los cambios hormonales asociados a la pubertad, el embarazo y la menstruación.1,4
Esta enfermedad ocasiona graves implicaciones para la salud física, psicológica y social y para la calidad de vida. Puede durar muchos años, generar cicatrices persistentes y causar efectos adversos en el desarrollo psicológico del adolescente que la sufre. Los jóvenes son víctimas de prejuicios, estigmas y mitos de los familiares, de los amigos e, incluso, de los médicos. A esto se suman las dudas, la desinformación y las prácticas incorrectas relacionadas con su etiología, su progresión y su tratamiento, al alto por ciento de automedicación y al bajo interés en su manejo físico y psicológico por parte de los pacientes.
El acné juvenil es una enfermedad visible, por lo que la morbilidad psicológica puede ser significativa en la adolescencia, en la que la imagen y la autopercepción pueden determinar el comportamiento y las interacciones sociales. En estos pacientes se suscitan alteraciones psicológicas y conductuales, baja autoestima, falta de confianza en si mismos e imagen corporal alterada, a lo que se une el impacto negativo a nivel social, la humillación y la inhibición en los contactos con los profesionales y los compañeros y en las relaciones amorosas. La evitación de las actividades deportivas y recreativas por vergüenza afectan la esfera emocional, llevan al paciente al ausentismo y al rechazo escolar, al aislamiento social, a la obsesión, al retraimiento, a la depresión, la ansiedad, la frustración, las bajas calificaciones, la falta de interés en el trabajo e, incluso, a ideas suicidas. La repercusión que puede tener el acné juvenil en la calidad de vida de un adolescente puede generar efectos psicológicos que afecten etapas posteriores de la vida.5
Clínicamente se caracteriza por la presencia de un polimorfismo lesional: comedones abiertos y cerrados, pápulas, pústulas y lesiones noduloquísticas. Uno o más tipos de lesiones pueden ser predominantes. En la forma clínica de acné juvenil leve las lesiones están limitadas a comedones en la zona centrofacial y en los conductos auditivos externos. Las lesiones también afectan al tórax, a la zona superior de la espalda y a las regiones deltoideas. En los varones se aprecia con frecuencia una llamativa afectación del tronco. Las lesiones a menudo curan dejando un eritema o una hiperpigmentación postinflamatoria. Según la gravedad, la profundidad y la duración de las lesiones pueden quedar cicatrices punteadas, atróficas o hipertróficas.1,4,6
El tratamiento del acné juvenil depende de la extensión y la intensidad de la enfermedad, de la presencia de cicatrices, del estado hormonal, de las características de la piel, de los antecedentes de la respuesta clínica del paciente a las distintas opciones de tratamiento y de las secuelas psicológicas y el impacto en su calidad de vida. Actualmente existen tratamientos muy efectivos para controlar cada uno de los factores patogénicos implicados; en pacientes con edades pediátricas la tendencia es utilizar tratamientos menos agresivos y evitar la aparición de resistencias microbianas. La educación del paciente y de sus familiares y establecer expectativas razonables y realistas ayudan a mejorar la eficacia y la adherencia al tratamiento.7
Según el Grupo Ibero Latinoamericano de estudios del acné (GILEA) el tratamiento tópico de este enfermedad puede llevarse a cabo mediante diferentes grupos terapéuticos y sus combinaciones o asociaciones como los antibióticos, los retinoides, el peróxido de benzoilo, el ácido salicílico, los alfa hidroxiácidos, la sulfacetamida sódica, el ácido azelaico e, incluso, los cosméticos y los cosmecéuticos. Del mismo modo hay que tener en cuenta el tipo de lesión predominante, el nivel de gravedad y el carácter inflamatorio o no inflamatorio del conjunto. Tanto en la fase activa moderada o leve, como en los casos más graves de acné juvenil o en la etapa de mantenimiento, una adecuada terapéutica tópica puede ser de suma importancia en la evolución del cuadro clínico y en la mejora de la calidad de vida.6,7
Entre las terapias no farmacológicas se encuentra la extracción de comedones, la inyección intralesional de corticoides, el criopeeling, el peelings con ácido tricloroacético al 20%, los alfa hidroxiácidos (ácido glicólico 20%), la fototerapia, la laserterapia y la terapia fotodinámica. Estas variantes terapéuticas tienen ventajas con respecto a las terapias medicamentosas porque presentan menos efectos adversos, no generan resistencia antibiótica del Propionibacterium acnes y mejoran la adherencia al tratamiento.2,7
Desde la década del 70 del pasado siglo XX, al surgir los primeros equipos comerciales para la medicina y la investigación científica, el láser se utilizó en Dermatología para el tratamiento de diversas afecciones como: herpes simple, herpes zóster, acné inflamatorio, rosácea, micosis superficial, dermatitis, eczemas, piodermitis, forúnculos, abscesos, alopecia areata reciente, esclerodermia y pénfigo vulgar. También se ha utilizado para acelerar la cicatrización de heridas quirúrgicas y, en especial, para evitar cicatrices hipertróficas y queloideas (o ambas), úlceras dérmicas traumáticas postflebíticas y diabéticas y quemaduras y para favorecer la implantación de injertos cutáneos.8,9
Este procedimiento se utiliza en pacientes con lesiones de acné juvenil localizadas en la cara, el pecho o la espalda, excepto en pacientes con erupciones ocasionales.
La terapia con láser muestra un panorama optimista y esperanzador en el tratamiento del acné juvenil por su efecto analgésico, antiinflamatorio y bioestimulante; es un método eficaz, inocuo, indoloro, aséptico y con mínimos efectos colaterales.8,9
El láser es un haz estrecho de luz monocromática y coherente que se encuentra en el rango visible, infrarrojo o ultravioleta del espectro de las radiaciones electromagnéticas provenientes de un equipo que proporciona un haz de una radiación especial, basado en la amplificación de la luz por emisión estimulada de radiación.
Existen diferentes tipos de láser que se clasifican: según la forma de excitación que se emplee (continuos y pulsados), según el tipo de medio activo que se utiliza (gaseosos, de estado sólido, excímeres y líquidos), según la longitud de onda que emite (luz ultravioleta, luz azul, luz verde, luz roja y luz infrarroja) y según la potencia que se obtiene a la salida (de alta potencia y de baja potencia); estos últimos se utilizan con fines terapéuticos y de diagnóstico.8
El láser terapéutico de baja potencia es un equipo pequeño, de fácil transportación, que emite una luz coherente, mínimamente divergente, que puede focalizarse sobre una pequeña área de tejido. Los más usados son el láser helio-neón (He-Ne) y los semiconductores como el láser de arseniuro de galio (GaAs) y el láser de arseniuro de galio-aluminio (GaAlAs).
En Cuba, a partir de los años 80, se incorporaron los láseres semiconductores de GaAs como una alternativa más en el tratamiento de diversas enfermedades, con resultados satisfactorios. Se organizó en 1984 el Programa Nacional para el diseño y la construcción de equipos láseres médicos y a partir de 1987 son aplicados en la Medicina.8
La terapia láser se aplica en la Clínica Central “Cira García”, de la Ciudad de La Habana, en la que el 76,0% de los pacientes tratados con acné juvenil mejoran los síntomas subjetivos y las manifestaciones clínicas entre la primera y la tercera sesión de tratamiento, mientras que la curación se produce fundamentalmente entre la cuarta y la sexta sesión de tratamiento.8
El acné juvenil es una enfermedad motivo frecuente de consulta en la práctica dermatológica. Las lesiones se localizan, principalmente, en la región facial, lo que genera en quien lo padece alteraciones de tipo psicosocial como en ninguna otra afección médica. Se dispone de tratamientos tópicos y sistémicos que varían en dependencia de las lesiones cutáneas predominantes, de tratamientos anteriores y de la disponibilidad de los fármacos y los recursos; debe iniciarse en el momento en que el paciente consulta. El riesgo de dejar cicatrices en las diferentes variantes clínicas es elevado, pero evitable con un tratamiento adecuado, por lo que la terapéutica del acné juvenil es un reto para el Especialista en Dermatología. En la Provincia de Villa Clara, desde el año 2011, se ha utilizado con éxito el láser de baja potencia en el tratamiento de afecciones odontológicas, ortopédicas y dermatológicas y en la rehabilitación física, pero no existen informes sobre la aplicación en el acné juvenil en pacientes de Pediatría, lo que motivó a realizar este estudio, con el objetivo de determinar la evolución clínica de los pacientes con edades pediátricas que padecen acné juvenil tratados con láser de baja potencia.
MÉTODOS
Se realizó un estudio descriptivo, pre experimental, longitudinal y prospectivo con láser de baja potencia en el Hospital Pediátrico Universitario “José Luis Miranda” de la Ciudad de Santa Clara, Provincia de Villa Clara, en el período entre septiembre de 2016 y agosto de 2019. La población estuvo determinada por los pacientes con edades pediátricas que acudieron a la Consulta de Dermatología con diagnóstico de acné juvenil en el lapso de enero de 2017 a diciembre de 2018 y la muestra quedó constituida por 47 pacientes con diagnóstico de acné juvenil según muestreo no probabilístico por criterios.
Criterios de inclusión:
Pacientes con edades desde 10 años hasta 18 años, 11 meses y 29 días
Pacientes previamente diagnosticados con acné juvenil de cualquier tiempo de evolución
Pacientes a los que sus padres o tutores les firmaron libremente el consentimiento informado.
Criterio de exclusión:
Criterios de salida:
Pacientes que abandonaron voluntariamente el estudio
Pacientes que presentaron tres inasistencias al tratamiento.
Variables de estudio
Se operacionalizaron las siguientes variables:
Grupo de edad, sexo, tratamiento previo, lesión, número de lesiones, forma clínica, fototipo cutáneo, localización de las lesiones, evolución clínica.
Procedimientos/recolección y manejo de datos
A partir de la información brindada a los padres o tutores de los niños sobre el tratamiento láser objeto de estudio, el desarrollo de la técnica, los posibles beneficios y los riesgos se obtuvo, con declaración escrita, el consentimiento informado para participar. Se realizaron la entrevista respecto a tratamientos previos, tanto tópicos como sistémicos, utilizados para el acné, el examen dermatológico detallando fototipo cutáneo según la clasificación de Fitzpatrick, la identificación del área de tratamiento a través del conteo y la descripción de las lesiones para clasificar y agrupar a los pacientes en la forma clínica que corresponda según la clasificación de GILEA.
Se explicó a los pacientes con edades pediátricas y a los padres y los tutores (o a ambos) el procedimiento y la limpieza de la zona a tratar con agua y jabón. Luego se aplicó el tratamiento con láser de baja potencia en la Sala de Rehabilitación integral del Policlínico Docente “Chiqui Gómez Lubián”. Desde la posición de sentado se le colocaron gafas de protección ocular apropiadas para la longitud de onda específica del láser y se procedió a la aplicación de la fuente de luz. Se emplearon un equipo marca PHYSIOMED® ELEKTROMEDIZIN LAS-Expert, unidad de terapia láser clase IIa, de fabricación alemana, láser gaseoso de helio-neón (He-Ne) de emisión continua, con una longitud de onda de 632,8nm, luz visible de color rojo y una potencia máxima de salida de 25 mW. Se utilizó la técnica de irradiación en forma de ducha o barrido en un área de 35cm2, a una distancia de 1,5cm de la piel y con una frecuencia de 3J/cm2. Se realizó el tratamiento de lunes a viernes por tres semanas, para un total de 15 sesiones.
Se determinaron los eventos adversos durante el tratamiento.
Una semana después de concluida la laserterapia fueron examinados los pacientes en la Consulta de Dermatología y se determinó la evolución clínica en dependencia del número de las lesiones existentes.
Análisis estadístico
El resultado de la entrevista y de la observación de las variables se almacenó en un fichero de Microsoft Excel de Office 2016 que fue exportado al SPSS versión 15.0 para Windows a partir del que se realizaron el análisis y la interpretación utilizando las técnicas de la estadística descriptiva: media, frecuencia absoluta y relativas en correspondencia con el tipo de variable.
Además se utilizaron técnicas de estadística inferencial como las pruebas de las rachas y la de hipótesis de Wilcoxon para confirmar la variación en el número de lesiones al concluir el tratamiento. De acuerdo al valor de la significación del 99% asociada al estadígrafo (p) se rechazó la hipótesis nula cuando fue menor que 0,01.
Los resultados fueron presentados en tablas de frecuencia y gráficos que posibilitaron su interpretación. Se utilizó el editor de texto Microsoft Word versión 2016 para la confección del informe final y para la publicación de los resultados.
Aspectos éticos
En esta investigación se respetaron los cuatro principios éticos básicos: la autonomía, la beneficencia, la no maleficencia y la justicia. Se obtuvo por escrito el consentimiento informado de cada uno de los padres o tutores de los niños antes de comenzar el estudio y también se solicitó el aval del Comité de Ética de la institución en la que se aplicó el tratamiento láser.
RESULTADOS
En los pacientes con edades pediátricas con diagnóstico de acné juvenil tratados con láser el grupo de edades más afectado fue el de 16 a 18 años (29, 61,7%), la edad promedio fue de 16 años y el sexo masculino predominó (57,4%) -Tabla 1-.
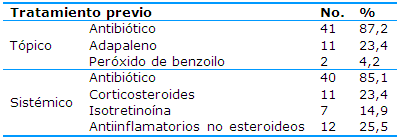
En cuanto a los resultados obtenidos según el tratamiento previo el 87,2% (41) utilizó antibiótico tópico y el 85,1% (40) tratamiento sistémico con antibiótico y el 25,5% (12) con antiinflamatorios no esteroideos (Tabla 2).
En los tres grupos determinados según el número de lesiones predominó la pápula. En el grupo de 1 a 39 lesiones el comedón (52,9%) y en los grupos de 40 a 99 (84,2%) y de 100 o más (100%) la pústula; llama la atención que en el último la pápula y la pústula se presentan de igual forma (Tabla 3).
Tabla 3 Distribución de los pacientes según la lesión y el número de lesiones
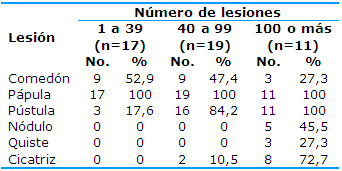
*Los por cientos se calcularon con respecto al total de columnas
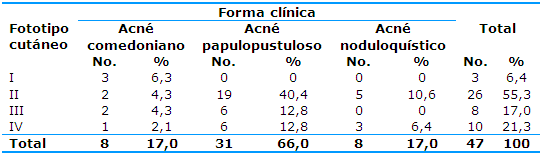
En relación a la distribución de los pacientes según el fototipo cutáneo y la forma clínica se observó que el fototipo cutáneo II (26, 55,3%) y el acné papulopustuloso (31, 66%) fueron los más frecuentes. El acné comedoniano y el noduloquístico se manifestaron en igual por ciento en los pacientes estudiados (Tabla 4).
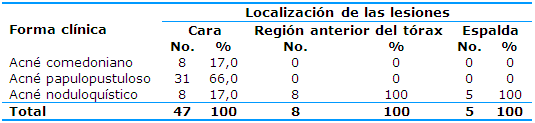
Según la forma clínica y la localización de las lesiones el acné papulopustuloso se localizó en la cara (66%), así como el comedoniano (17%) y el noduloquístico predominó en la cara y en la región anterior del tórax (Tabla 5).
La evolución clínica satisfactoria predominó en un 89%, la mayoría de los pacientes con lesiones localizadas en la cara mostraron una evolución clínica satisfactoria (82,9%), no así las que aparecen en la región anterior del tórax (8,5%) y en la espalda (6,4%), en las que predominó la evolución clínica estacionaria (Tabla 6).
Tabla 6 Distribución de los pacientes según la localización de las lesiones y la evolución clínica

*Los por cientos se calcularon con respecto al total de la muestra
Concluidas las 15 sesiones de tratamiento se encontraron pacientes con un menor número de lesiones que al inicio del estudio (evolución clínica satisfactoria) en un 66%; el acné papulopustuloso exhibió los mejores resultados en más de la mitad (55,3%). En el acné comedoniano la evolución clínica satisfactoria y estacionaria presentó igual proporción (6,4%), no así en el acné noduloquístico, en el que predominó la evolución clínica estacionaria y no satisfactoria (6,4% en cada caso) -Tabla 7-.
Se utilizó la prueba de las rachas para verificar la aleatoriedad de las variables número de lesiones antes y después del tratamiento, lo que permitió aplicar la prueba no paramétrica de Wilcoxon para determinar la evolución clínica del acné juvenil en los pacientes tratados con láser de baja potencia.
Con los resultados obtenidos se puede afirmar que hubo 31 pacientes en los que disminuyó el número de lesiones después de aplicado el tratamiento, en cinco pacientes aumentó y en 11 se mantuvo igual el número de lesiones. Como p<0,01 se confirmó que en los pacientes con edad pediátrica tratados con láser de baja potencia hubo una variación muy significativa del número de lesiones al concluir el tratamiento.
Los eventos adversos durante el tratamiento fueron mínimos, de carácter autolimitado y resolución espontánea.
DISCUSIÓN
Al distribuir los pacientes con edad pediátrica con diagnóstico de acné juvenil tratados con láser según grupos de edades y sexo se observó que el grupo etario más afectado fue el de 16 a 18 años y el sexo masculino el predominante.
La adolescencia no tiene unos límites cronológicos precisos; no obstante, la Organización Mundial de la Salud la considera el período de la vida de los individuos situado entre los 10 y los 19 años de edad, período durante el que se producen cambios físicos, psicológicos y conductuales. En esta etapa de la vida se presentan diferentes cambios estructurales y fisiológicos en la piel y cambios hormonales que predisponen a enfermedades como el acné y la dermatitis seborreica. La relación andrógeno-estrógeno con el sistema sebáceo es evidente. Durante la pubertad las hormonas sexuales masculinas influyen en la queratinización folicular y en la composición del sebo glandular, la piel se vuelve más gruesa, aumenta la actividad de las glándulas sebáceas y el sebo, la piel descamada y las bacterias se acumulan en los poros de la piel y forman un comedón que impide que el sebo fluya desde los folículos pilosos y atraviese los poros, lo que contribuye a los brotes de acné juvenil propios de este período.4,7,10
Este planteamiento coincide con datos de un estudio realizado11 en el Departamento de Dermatología de la Universidad de Medicina Kyung Hee, Seúl, Corea, que sugiere que el acné juvenil afecta a más del 85% de los adolescentes aunque, a menudo, continúa en la edad adulta y puede extenderse hasta la tercera década de la vida. Una investigación12 realizada en el Servicio de Medicina Natural y Tradicional del Hospital Militar Central “Carlos Juan Finlay”, de la Ciudad de La Habana, en 2017, plantea el predominio de las edades entre 15 y 19 años y el sexo masculino. Una publicación13 efectuada en Guayaquil, Ecuador, en 2017, exhibe cifras similares a las del presente estudio.
El resultado de esta investigación difiere de los informes de investigaciones realizadas en el Hospital de clínicas de Paraguay, en abril de 2015,14 y la efectuada en la Universidad de Barcelona, España,5 en la que el 62,3% y el 58,9% correspondió al sexo femenino. Este resultado puede deberse, presumiblemente, al predominio de pacientes de un sexo u otro atendidos en cada centro asistencial y no necesariamente a mecanismos propios de la enfermedad tratada, además por la mayor preocupación que tiene el sexo femenino por su apariencia física.
El tratamiento del acné juvenil es un reto para el Especialista en Dermatología porque se deben tener en cuenta la edad, el número, el tipo de lesiones predominantes, el tipo de piel, las comorbilidades asociadas y la disponibilidad de fármacos en la red de farmacias nacional para poder realizar combinaciones al respecto que incluyan no más de tres medicamentos diferentes, se adapte al estilo de vida, a las actividades y a las costumbres de los pacientes.
En cuanto al tratamiento previo utilizado para el acné juvenil la mayoría de los pacientes (87,2%) utilizaron antibiótico tópico. Los tratamientos tópicos tienen como objetivo disminuir la seborrea y la proliferación de bacterias y normalizar el proceso de queratinización. Deben ser aplicados en todas las áreas afectadas, requieren un cumplimiento estricto, generalmente de uso prolongado, y muchas veces demandan la colaboración de otra persona para su aplicación.
Los resultados de este estudio coinciden con los de otros informes15,16 en los que predominó el uso de tratamientos tópicos, seguido por los antibióticos orales y la isotretinoína.
Hernández-Pérez y Bañuelos-Díaz,17 en la Revista Mexicana de Dermatología, afirman que los antibióticos tópicos, como monoterapia, no se consideran adecuados, se prefiere su administración combinada con otros fármacos, como el peróxido de benzoilo, lo que reduce la resistencia bacteriana; similares resultados se informan en un estudio3 realizado en el Hospital Provincial General Docente de Riobamba, Ecuador, en 2018, en el que informan que el tratamiento sistémico representó el 68,50% de los pacientes, el tópico el 40,50% y el 21,50% de los pacientes se incorporó a la medicina natural y tradicional como parte del esquema terapéutico.
En el estudio actual la lesión más frecuente fue la pápula (100%), en el grupo de una a 39 lesiones los comedones representaron el 52,9% y en los grupos de 40 a 99 lesiones y de 100 o más las pústulas ocupan el segundo lugar. Similares resultados se obtuvieron en un estudio en Nápoles, Italia, en el que las pápulas y los comedones se presentaron en el 86% de los adolescentes italianos, seguidos por las pústulas (76%) y los quistes (57%); en un grupo de pacientes alemanes predominaron las pústulas (100%), las pápulas (66%) y los comedones y los quistes (33% cada uno) y entre los jóvenes del Reino Unido se presentan las pápulas (90%), las pústulas (85%) y, por último, los comedones (70%).18
En la bibliografía revisada el recuento de lesiones de tipo inflamatorio y no inflamatorio se realiza de forma general, no se particulariza por lesión elemental, lo que imposibilita discutir este resultado.
Según pautas aprobadas por GILEA en el abordaje diagnóstico de esta enfermedad se deben considerar cuatro aspectos fundamentales: tipo de lesión (de predominio inflamatorio o no inflamatorio), intensidad y estadio de las lesiones, extensión (afectación de cara, pecho y espalda -o de ambos-) y factores asociados. Específicamente la intensidad y el estadio de las lesiones permite realizar una valoración mucho más precisa de la respuesta al tratamiento y su evolución, en la que el grado I coincide con el acné comedoniano, el grado II con el papulopustuloso y el grado III con el acné noduloquístico.3,5,6,19
En lo que respecta a la distribución de los pacientes según el fototipo cutáneo y la forma clínica se observa que el fototipo cutáneo II (55,3%) y el acné papulopustuloso como forma clínica (66%) predominaron.
Una campaña de detección epidemiológica de acné juvenil realizada en la atención primaria de salud12 informó que de un total de 1 616 pacientes el 34% presentó la forma comedoniano y el 35% la papulopustuloso; Akinboro20 notificó que el 33% correspondió al acné comedoniano, el 57,1% al papulopustuloso y el 9,6% al nódulo-quístico, resultados similares a los del presente estudio.
Otro estudio13 notifica la forma clínica de acné comedoniano en un 65% y la papulopustuloso en un 35% en relación a la muestra de estudio.
En una investigación5 se afirma que los tipos más frecuentes de acné juvenil fueron el comedoniano y el papulopustuloso, con por cientos similares al 32% en cada uno de los grupos, y el 16% eran nódulo-quístico. Respecto al fototipo cutáneo, según la clasificación de Fitzpatrick, se determinó que el fototipo III representó el 66% de los pacientes, el fototipo II el 28% y el fototipo IV el 6%; resultados que no coinciden con el estudio actual.
En un trabajo21 publicado en la Indian Journal of Dermatology se informa el predominio del fototipo IV (46,7%) y del fototipo V (53,3%).
En la provincia china de Shaanxi encuentra un predominio de los fototipos III y IV.22
Se debe considerar que los resultados referentes al fototipo cutáneo están en correspondencia con el área geográfica en la que se realizaron los estudios teniendo en cuenta que el fototipo cutáneo según Fitzpatrick1 es la correlación del color de la piel con la capacidad de eritema y el bronceado a la exposición al sol.
Al analizar la forma clínica según la localización de las lesiones se aprecia que el acné papulopustuloso localizado en la cara predominó en 31 de los pacientes estudiados, para un 66% del total de la muestra. En la región anterior del tórax y la espalda el acné noduloquístico representó el 100% respectivamente y el acné comedoniano solo se observó en la cara en un 17%.
No se encontraron estudios que aborden la relación entre las formas clínicas y la localización de las lesiones, pero García Morales,15 en su trabajo, hace referencia a la cara como la localización predominante de las lesiones de acné (82%) y en el resto de los paciente en la espalda (18%). Patidar21 informa la cara como la localización principal de las lesiones, lo que se relaciona con que la terapia de luz pulsada intensa fue aplicada específicamente en la región facial.
La búsqueda de referencias bibliográficas en las fuentes de información disponibles constituye el mayor desafío de este trabajo. Aunque a nivel mundial se publican estudios referentes a esta temática no se detallan elementos que caracterizan el acné como número y lesiones elementales, fototipo cutáneo y localizaciones de las lesiones y se utiliza el láser de alta potencia y en Cuba son insuficientes, lo que limita comparar los resultados con los de otras investigaciones.
En la actualidad se cuenta con un amplio arsenal terapéutico para el tratamiento del acné juvenil. En el tratamiento local la fototerapia con láser terapéutico tiene un amplio uso dentro de la práctica médica actual y existe un gran número de afecciones agudas o crónicas que pueden ser tratadas con esta terapia, con resultados alentadores, muy superiores a los obtenidos con el uso de la terapéutica convencional.17,23
Se asegura que al usar laserterapia según las técnicas indicadas para cada proceso no se registran efectos secundarios porque no es invasivo, es un tratamiento seguro, inocuo, indoloro y aséptico que se puede aplicar a un amplio abanico de enfermedades que cursen con inflamación, dolor o trastornos de la reparación tisular, con mínimos efectos secundarios.
En este trabajo se presentó edema en un paciente (2,1%) y eritema en tres (6,3%), todos limitados a la región de la cara; todos resolvieron rápidamente, sin tratamiento médico, lo que concuerda con resultados informados en otros trabajos12,22 en los que se aplicó laserterapia y no se evidenciaron eventos adversos en los pacientes estudiados.
Los efectos adversos, como el eritema y el edema, son más intensos y duraderos con el uso de la terapia fotodinámica mediante el empleo del ácido 5 aminolevulínico debido al depósito homogéneo de protoporfirina IX.15
En el estudio actual la mayor cantidad de los pacientes tuvo una evolución clínica satisfactoria (89,4%) y se destacaron las lesiones localizadas en la cara (82,9%) y el acné papulopustuloso (55,3%).
Una investigación realizada en el Hospital Universitario Clínico Quirúrgico “Comandante Faustino Pérez Hernández” de Matanzas mostró una respuesta favorable al tratamiento en el 83,3% de los pacientes con acné comedoniano que presentaron resolución de todas las lesiones, la forma clínica papulopustuloso fue valorada como estacionario.
La longitud de onda y la dosis administrada son dos de los parámetros determinantes para obtener resultados adecuados y la elección del tipo de láser para maximizar el efecto terapéutico buscado es vital. La luz láser emitida por el dispositivo HeNe en el rojo visible posee una longitud de onda λ=632,8nm. Su radiación es continua y penetra como máximo hasta 7mm de espesor a partir de la epidermis.8,9,24,25
En una revisión26 de ocho estudios publicados sobre el tratamiento con luz azul para el acné de leve a moderado se demostró su eficacia, especialmente para las lesiones inflamatorias. Se asegura que la combinación de luz azul-roja reduce las lesiones inflamatorias del 69% al 77%, con efecto más modesto en las lesiones no inflamatorias.11
Estas diferencias se deben a que la luz azul inactiva al Propionibacterium acnes, pero no penetra a las capas más profundas de la piel; por su parte la luz roja no tiene mayor efecto sobre la bacteria, pero si sobre las glándulas sebáceas que están en la dermis reticular, por lo que sus efectos se complementan. La combinación de luz azul y roja penetra los fotones en la piel hasta 7mm con perfecta direccionalidad y se absorben, en su mayor parte, a nivel de la epidermis y la dermis; en cambio, la luz infrarroja tiene una longitud de onda mayor, supera la barrera cutánea y la subcutánea, penetra hasta unos 35mm y posee un ángulo de dispersión entre nueve y 15 grados, por tanto se indica para problemas más profundos de tipo analgésico o antinflamatorio.
Otros estudios realizados23,24 compararon el tratamiento con luz azul o azul-rojo con la terapia convencional para el acné e informaron una mejoría media del 76% en las lesiones inflamatorias tratadas con luz azul-roja en comparación con el peróxido de benzoilo o luz azul sola.
Aunque se demostró que la combinación de la luz azul con la roja fue eficaz para reducir las lesiones inflamatorias y los comedones el efecto de la luz roja por si sola no se había evaluado hasta que se utilizó un equipo portátil de luz roja (635-670nm) y se trató a 28 pacientes con acné leve a moderado.27 Al final del tratamiento el por ciento de mejoría, tanto en las lesiones inflamatorias como en las no inflamatorias, fue estadísticamente significativo, con reducción en el número de lesiones no inflamatorias en el 59% de los pacientes y del 66% en las inflamatorias. Similares resultados aportaron otros trabajos.28,29
La reducción del número de lesiones en el 75% de los pacientes, en un rango menor de tiempo de tratamiento, se aprecia al aplicar 15 sesiones de láser.12 También se informa unareducción significativa del número de lesiones inflamatorias con el uso del láser de erbium: glass fraccionado.22
En otro estudio se evidencia la disminución de la media de lesiones por paciente, según las sesiones de láser aplicadas, con respuesta clínica favorable y dosis óptima de 15 sesiones, con frecuencia de dos veces por semana, con el empleo de láser de luz roja FISSER 21 clase IIIb, lo que coincide con el resultado del presente estudio.2
Los resultados de esta investigación coinciden con los de otra que plantea una disminución significativa del número de lesiones totales, igual que en el número de lesiones inflamatorias y no inflamatorias, tanto con el empleo del láser como con la terapia fotodinámica.15 En otro trabajo se observa una diferencia estadísticamente significativa en la reducción de los recuentos de lesiones de acné juvenil utilizando dos fluencias diferentes.21
Los pacientes con acné juvenil se sienten avergonzados, consideran que es el aspecto más difícil de la pubertad y tienen menor confianza en si mismos y dificultad para encontrar amigos; a esto se le suman las redes sociales, que pueden jugar un papel nocivo, porque los adolescentes se ven reflejados y ridiculizados y no desean verse cuestionados por el mundo y ser su hazme reír; su negativa hizo imposible realizar un seguimiento imagenológico de la evolución clínica según avanzaba el tratamiento.