INTRODUCCIÓN
El trasplante renal (TR) representa la opción terapéutica a elegir para los pacientes con enfermedad renal crónica (ERC) avanzada. El TR tiene una influencia connotada sobre la calidad de vida y la supervivencia de los pacientes expuestos; sin embargo, los efectos de la inmunosupresión por lapsos de tiempo prolongados acarrean la aparición de enfermedades infecciosas causadas por microorganismos oportunistas manifestadas por estados de gravedad variables y, en ocasiones, riesgo de muerte.1
La enfermedad por citomegalovirus (ECMV) en receptores de TR es la resultante de una reactivación del virus latente bajo la influencia de la inmunosupresión. Debe administrarse profilaxis con valganciclovir, una vez al día, durante al menos tres meses si el donante o los receptores muestran positividad IgG para el virus y durante seis meses en los de alto riesgo. Sería ideal buscar una relación de semejanza del estatus serológico entre donante y receptor; sin embargo, esto no es práctico debido a la escasez de órganos.2
En este grupo de pacientes la ECMV supone un estado con expresión local o sistémica y clínica que transita desde formas asintomáticas e inespecíficas hasta las con repercusión sistémica y grave, con alto riesgo de compromiso para la vida del paciente. Su incidencia varía de 17,8 a 63,2% y es más frecuente su aparición posterior al primer mes postinjerto hasta el primer año.3
En la época en que las estrategias de prevención y monitoreo viral no se utilizaban de forma generalizada la incidencia de infección era elevada (60% de infección y 30% de enfermedad). La seropositividad al CMV del donante y el receptor y la utilización de anticuerpos linfocitarios fueron factores de riesgo importantes para la ECMV, lo que sirvió para identificar el riesgo de infección de los pacientes para clasificarlos como de alto, moderado o bajo riesgo de infección. Esta clasificación se utiliza para dictar la estrategia de prevención.4,5
La replicación viral tras el trasplante disminuye la supervivencia del injerto y del paciente y actúa como factor de riesgo de pérdida del injerto, pero no de mortalidad a largo plazo. Un estrecho seguimiento clínico de los pacientes con infección por ECMV ayudaría a reducir los daños a largo plazo causados por el virus en el aloinjerto y en el paciente.6,7,8
Está demostrada una prevalencia relativamente alta de ECMV durante el primer año de TR.9 La albúmina sérica en el primer mes fue el factor independiente más importante que podría influir en su incidencia.
El presente artículo tiene como objetivo describir la evolución de los receptores de trasplante renal con diagnóstico presuntivo de ECMV y la pauta de tratamiento empírica de inicio temprano.
MÉTODOS
Estudio longitudinal, prospectivo y exploratorio que incluyó 81 receptores de TR adultos, de ambos sexos, admitidos en la Unidad de TR del Hospital Provincial Clínico Quirúrgico Universitario “Arnaldo Milián Castro” de la Ciudad de Santa Clara, Provincia de Villa Clara, entre los años 2017 y 2020. Los 81 receptores de trasplante renal adultos con diagnóstico presuntivo de enfermedad por citomegalovirus fueron divididos en dos grupos: menor (17, 20,98%) y mayor (64, 79,01%) de un año de evolución postinjerto. Los pacientes fueron evaluados desde el punto de vista clínico y de laboratorio, hematología y hemoquímica, y se descartaron procesos infecciosos de etiología bacteriana y fúngica y la presencia de rotavirus, cólera, cryptosporidium e isospora en los que aquejaban deposiciones diarreicas. No fue posible tener resultados de anticuerpos ni carga viral para CMV por problemas logísticos.
Análisis estadístico
Se emplearon pruebas no paramétricas en correspondencia con las formas de control de las variables, de lo que resulta χ² con su especificidad para satisfacer las condiciones de su aplicación con la distribución frecuencial (prueba exacta de Fisher). Por otra parte, se utilizó la prueba binomial para una muestra en su análisis aleatorio con una significación de p˂0,05.
Se utilizaron correlaciones bivariadas y se tomó como estadígrafo el valor de Pearson asociado a los contrastes con significación; pα˂0,05.
La prueba U de Mann Whitney se aplicó al no constar distribución normal de los datos. Los rangos promedios de los grupos comparados difieren significativamente en los de evolución menor de un año.
Se empleó la prueba no paramétrica de homogeneidad de χ² para comparar los grupos según la edad con relación a las variables cualitativas, infiriendo la existencia de diferencias significativas cuando la significación estadística fue ˂0,05.
Aspectos éticos
En todos los casos les fue informado verbalmente a pacientes y familiares acompañantes acerca del diseño y la conformación del estudio y se les solicitó su consentimiento y su aprobación para formar parte del mismo. La confidencialidad de los datos obtenidos fue revisada y custodiada por el equipo de investigación, que constituye el grupo de autores del presente artículo.
RESULTADOS
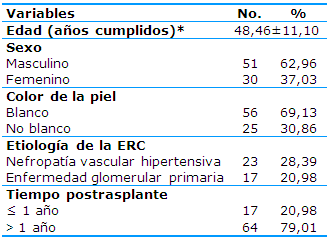
En la Tabla 1 se describen las variables demográficas. La edad promedio es de 48,46±11,10 años y hubo predominio del sexo masculino -51 (62,96%)- y del color de piel blanco -56 (69,13%)-, en cuanto a la etiología de la nefropatía originaria predominó la nefropatía vascular hipertensiva -23 (28,39%)- y el tiempo de evolución postrasplante fue de hasta un año en 17 (20,98%) pacientes y en 64 (79,01%) mayor de un año.
Tabla 1 Distribución de los pacientes respecto a variables demográficas
N=81
ERC: enfermedad renal crónica
*Media y desviación estándar
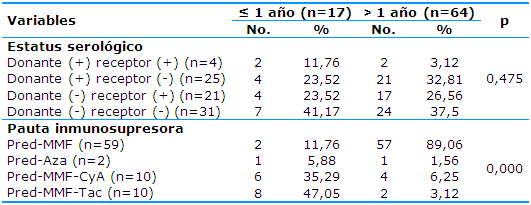
La Tabla 2 muestra la comparación entre el estatus serológico pretrasplante para CMV con predominio donante (-)/receptor (-): siete (41,17%) en los menores de un año de evolución y 24 (37,50%) en el otro grupo.
Al contrastar en ambos grupos el estatus serológico (Pearson) respecto al conteo porcentual de neutrófilos se obtuvo una fuerte correlación (x2=-0,364, pα=0,001) con el número de plaquetas (-0,047, pα=0,675) y respecto al valor de transaminasa glutámico pirúvica -TGP- (-0,050, pα=0,656).
Las pautas inmunosupresoras más frecuentes fueron: prednisona-micofenolatomofetil para los que superaban un año de TR-57 (89,06%)- y prednisona-micofenolatomofetil-tacrolimus en ocho pacientes (47,05%) con tiempo de TR mayor o igual a un año. De manera global no se constató correlación entre las diferentes variantes de inmunosupresión en relación con el conteo de neutrófilos, de plaquetas ni con la TGP (pα˃0,05).
Tabla 2 Comparación del estatus serológico para CMV, las pautas inmunosupresoras y el estado al egreso de los pacientes respecto al tiempo de evolución postrasplante
N=81
Pred: prednisona; MMF: mofetilmicofenolato; Aza: azatioprina; CyA: ciclosporina A; Tac: tacrolimus
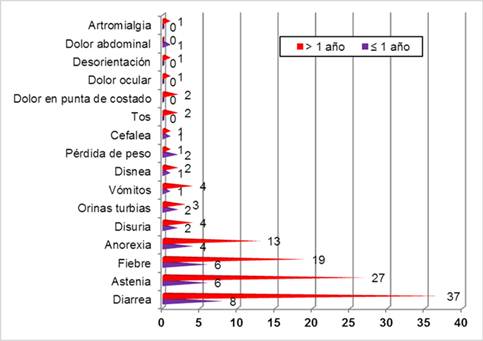
Las manifestaciones clínicas presentadas por los pacientes en ambos grupos se exponen en la Figura 1. La diarrea fue preponderante, ocho en los menores de un año y 37 en los de más de un año de evolución postaloinjerto.
La comparación entre la analítica sanguínea y el tiempo de TR aparece en la Tabla 3. En los estudios hematológicos en los pacientes con menos de un año el conteo de neutrófilos fue de 0,45±0,31% y en los de más de un año de 0,86±1,40% (x2=0,364; p=0,001). El conteo de plaquetas en el primer grupo fue de 169±49,42x109/l y en el segundo de 160,47±50,85x109/l (x2=0,047; p=0,675). En los estudios bioquímicos la media del valor de TGP para los de menos de un año postrasplante fue de 44,06±27,80 UI, mientras que en los que sobrepasaban un año fue de 59,60±28,96 UI (x2=0,050; p=0,656). Los valores medios de creatinina sérica ≤113 μMol/l de los trasplantados con evolución menor de un año rondaban los 93,50±12,02 μMol/l y 99,19±12,37 μMol/l para los que superaban el año (p=0,001). Los pacientes con menos de un año de TR y creatinina sérica entre 113,1 y 170 μMol/ mostraron como promedio 143,20±15,06 μMol/l respecto a 139,04±18,49 μMol/l (p˂0,001) y los enfermos con media de creatinina sérica ˃170 μMol/l y menos de un año de seguimiento 294±143,18 μMol/l frente a los de más de un año, 283,59±146,55 μMol/l (p=0,035).
La estadía hospitalaria fue mayor en los pacientes con menos de un año de TR (39,24±20,39 días) en relación con los de más de un año (25,92±10,78 días) (p=0,029).
Tabla 3 Resultados de laboratorio, inicio de los síntomas y estadía hospitalaria según el tiempo de evolución postrasplante

N=81
*prueba X2 homogeneidad; **prueba binomial; ***prueba U de Mann Whitney
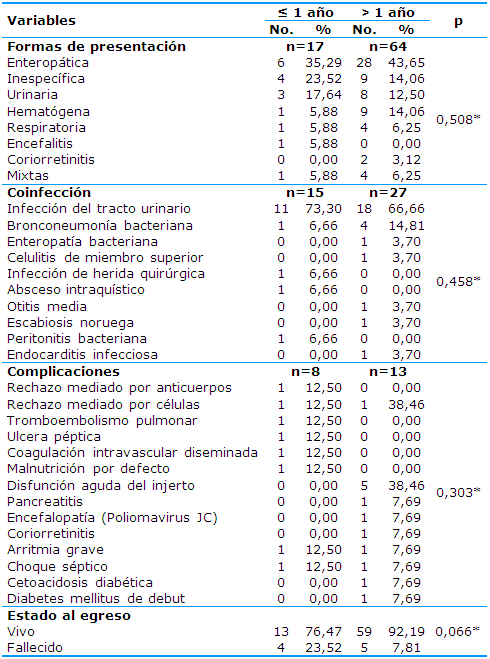
La Tabla 4 ilustra las formas de presentación clínica de la ECMV, la frecuencia de coinfecciones y las complicaciones presentadas por los pacientes. La forma enteropática fue la mayormente encontrada en ambos grupos: seis (35,29%) en los de menos de un año de evolución y 28 (43,65%) en los de más de un año postrasplante. De igual manera se manifestó en ambos grupos la frecuencia de coinfección a expensas de infecciones del tracto urinario: 11 (73,30%) y 18 (66,66%) respectivamente.
Referente a las complicaciones de los con tiempo inferior a un año postrasplante se presentaron en ocho pacientes (12,50%), mientras que en los que sobrepasaban el año fue predominante la disfunción aguda del injerto de causa no inmunológica (5, 38,46%) como consecuencia de pérdida de volumen líquido extracelular sin requerimientos de terapias de reemplazo renal. Al egreso hubo nueve pacientes fallecidos, cuatro (23,52%) de menos de un año y cinco con más de un año (7,81%).
DISCUSIÓN
El seguimiento longitudinal, prospectivo y exploratorio de 81 receptores de TR con diagnóstico presuntivo de ECMV durante cuatro años ha posibilitado identificar un conjunto de variables relacionadas con este proceso infeccioso que contribuye sensiblemente a la morbilidad y a la mortalidad en este grupo de pacientes.
La edad promedio fue de 48,46 años en el presente estudio, la que se relaciona con la del total de pacientes trasplantados en el servicio. Algunos informes dan cuenta de edades que rondan los 35 años y otros los 55, al igual que el predominio del sexo masculino.1,2,3 La etiología de la nefropatía originaria fue la nefropatía vascular hipertensiva, la que también predomina en estos receptores de TR y que fue mayor en el grupo de pacientes con más de un año postinjerto.
El estatus serológico de la pareja donante receptor exhibió un predominio de las parejas donante(-)/receptor(-) que osciló entre el 37 y el 40% independientemente del tiempo de trasplantado, lo que no se corresponde con estudios que muestran mayor frecuencia para las parejas donante(+)/receptor(+) y donante(-)/receptor(+). En todos los casos se tuvo en cuenta la prescripción de valganciclovir en dosis en función del riesgo potencial de contraer la ECMV.10,11,12,13,14
La pauta inmunosupresora de mantenimiento con prednisona/mofetilmicofenolato/tacrolimus fue la más empleada en este estudio para pacientes menores de un año de trasplantados y en los mayores de un año prednisona/mofetilmicofenolato. Otros estudios arrojaron resultados similares,9,10,15 pero con una incidencia variable, razón por la que se considera que las combinaciones de inmunosupresores no se asociaron con la ocurrencia de ECMV, aunque es de destacar que estos pacientes siempre fueron tratados con un antiproliferativo en dosis de dos gramos por día. Algunos autores relacionan la aparición de ECMV en los pacientes con terapia inmunosupresora de inducción a expensas de anticuerpos monoclonales (47,9%) y policlonales (13,2%),6 lo que no fue relevante en el presente estudio al ser mínima la utilización de tales pautas y no encontrar asociación entre su uso y la presentación de ECMV.
Entre los síntomas que con mayor frecuencia exhibieron los pacientes la disnea fue predominante, aunque no propiamente a expensas de afección respiratoria en esa forma de presentación clínica, sino en el contexto de otras comorbilidades, entre ellas estados de contracción de volumen líquido extracelular y choque hipovolémico (o ambos) por diarreas, fiebre o vómitos, estos últimos de menor presentación.
La neutropenia prevaleció en los pacientes con tiempo postrasplante inferior a un año, lo que no se constató en el otro grupo.
La media del conteo de plaquetas fue normal para ambos grupos, menor en los receptores de aloinjertos mayores de un año de evolución.
La TGP por encima del valor normal, aunque muy discretamente, se observó en los pacientes con más de un año de TR, lo que no es atribuible a una asociación con la ECMV, propio de afectación hepática crónica en el contexto de virus de la hepatitis C, infiltración grasa, hepatotoxicidad, etc.
Los valores de la creatinina sérica por encima de 170 μMol/l predominaron en ambos grupos, lo que habla a favor de mayor susceptibilidad asociada a los efectos de la inmunosupresión propia de la disfunción del aloinjerto más allá de la terapia inmunosupresora.
Las formas de presentación enteropática (35,29%), inespecífica (23,52%) y urinaria (17,64%) fueron las más frecuentes en los pacientes con menos de un año de TR. En los de más de un año, además de estas formas clínicas, la hematógena, las respiratorias y las mixtas también tuvieron una elevada incidencia. En un estudio se presentó la diarrea en el 22,6% de los pacientes, la disfunción renal en el 14,5% como principal manifestación urinaria, la fiebre en el 12,9% dentro de las manifestaciones inespecíficas y la leucopenia en el 10,5% como alteración hematológica predominante.10 Otro informe muestra manifestaciones clínicas similares en los pacientes con ECMV: un 25% de los pacientes presentó fiebre y manifestaciones generales y el 10,7%, trastornos digestivos y disfunción del injerto.16
La infección bacteriana del tracto urinario fue la coinfección que más presentaron los pacientes de este estudio, tanto en el primer año postrasplante (73,3%), como en los enfermos con tiempo superior (66,6%). No solo la coinfección por bacterias se puede presentar en este grupo de individuos, también se describe la candidiasis en el 22,2% de la muestra en un estudio similar a este, tanto con expresión sistémica como digestiva.15 Las infecciones bacterianas representaron el 11,13%. La relación de coinfecciones con la supervivencia de los pacientes en algunos estudios no mostró una influencia directa.17
Se han descrito varias complicaciones asociadas a la ECMV, la disfunción aguda del aloinjerto representó el 38,46% en los pacientes con más de un año de trasplante. Otras investigaciones constataron la ECMV asociada a la disfunción del injerto renal hasta en el 20,40%,12 incluso a la pérdida funcional irreversible en el 14,29%.16 En un estudio se constató la presencia de rechazo en el 15% de la muestra, incluso en pacientes con profilaxis con valganciclovir.18
Al egreso los pacientes vivos representaron el 76 y el 96% respectivamente en los grupos estudiados, los que mostraron una evolución favorable. En el 77,8% de los fallecidos se corroboró la afectación tisular órgano específica por el virus de inclusión citomegálica (no se realizaron dos necropsias por negativa familiar). Otros autores no precisaron diferencias significativas en la supervivencia de los pacientes con ECMV.17 Esta relación no se manifiesta de esta manera al ser comparada con una población no tratada con inmunosupresores.19
En coincidencia con lo planteado por otros investigadores en la actualidad la ECMV tiene un impacto significativo sobre la morbilidad y la mortalidad en pacientes expuestos a trasplantes de órganos sólidos y requiere de una esmerada atención de su incidencia dada las limitaciones en su diagnóstico y a las variantes terapéuticas a elegir.20,21
CONCLUSIONES
El abordaje diagnóstico y terapéutico temprano de la ECMV, de manera empírica en este estudio, contribuyó sensiblemente a reducir la mortalidad de los receptores de TR, la que fue superior en los de menos de un año. El empleo del método clínico mostró efectividad en el seguimiento y el manejo de los individuos expuestos.
Límites
Los límites del presente estudio radican en que es monocéntrico y no se obtuvo confirmación de respuesta anticorpal (IgM) para muestras de material a analizar según la forma de presentación de la ECMV por problemas logísticos.