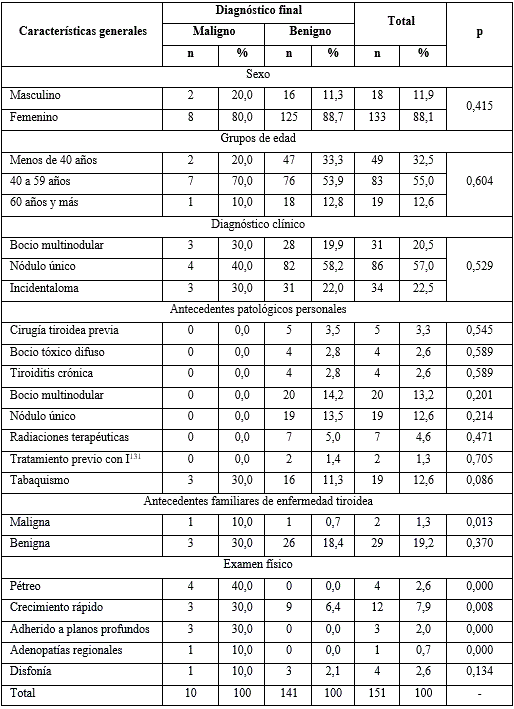
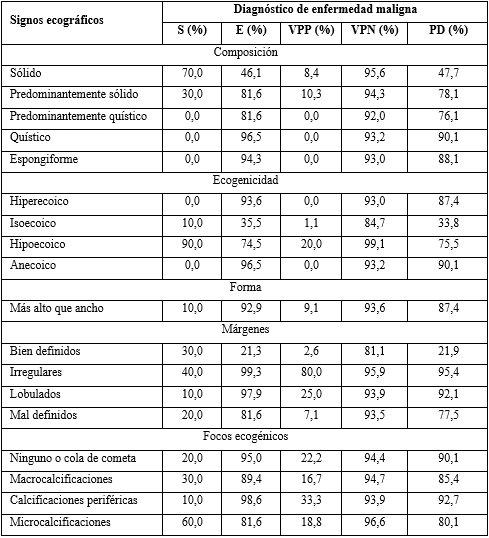
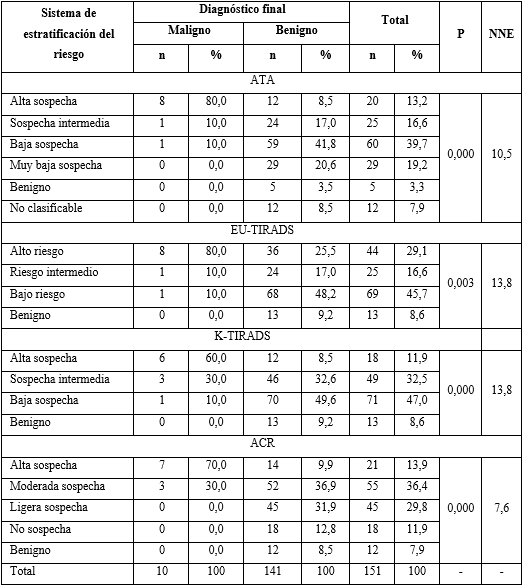
INTRODUCCIÓN
Un nódulo de tiroides es una lesión circunscrita dentro de la glándula, distinguible imagenológicamente del tejido circundante.1 Con el incremento de la disponibilidad de ecografía en la atención primaria, cada vez es más frecuente su diagnóstico.
A la palpación, en el 2 - 6 % de la población se diagnostican nódulos.2 Sin embargo, con ultrasonido pueden encontrarse en el 33 - 68 % y la frecuencia aumenta con la resolución del equipo de ecografía.3,4 Un estudio cubano ha encontrado una prevalencia de 36,8 % de enfermedad nodular en un área urbana.5
Los signos ecográficos con reconocido valor para el diagnóstico de enfermedad maligna del nódulo incluyen: composición sólida, baja ecogenicidad del componente sólido, diámetro anteroposterior mayor que el transversal (se ha dado en llamar “más alto que ancho”), márgenes irregulares o lobulados y presencia de microcalcificaciones. No hay un único signo ecográfico capaz de identificar el cáncer tiroideo, pero la forma en que se combinan entre sí permite estratificar el riesgo. Estas combinaciones están disponibles en varias guías prácticas, en forma de sistemas de estratificación del riesgo de malignidad, en las cuales se pueden consultar.
Aunque no existe consenso sobre qué sistema usar, varias asociaciones han emitido su propio enfoque. Se han impuesto dos; el primero se basa en patrones de riesgo y es seguido por la American Thyroid Association (ATA), la European Thyroid Association (EU-TIRADS) y la Korean Society of Thyroid Radiology (K-TIRADS), entre otros.1,6,7
El otro enfoque es del American College of Radiology (ACR).8 Establece un sistema de puntuación por cada uno de los signos, sin asignar jerarquía a alguno en particular, con lo que se asume cualquier combinación posible y ningún nódulo escapa a su clasificación.
En Cuba se ha explorado el papel de la ecografía en el diagnóstico de las lesiones nodulares del tiroides.9,10,11 Sin embargo, quedan aspectos por profundizar. El objetivo de este trabajo es evaluar la utilidad diagnóstica, para enfermedad nodular maligna, de cada uno de los signos ecográficos, así como de los sistemas de estratificación de riesgo de la ATA, EU-TIRADS, K-TIRADS y ACR.
MÉTODOS
Se realizó un estudio prospectivo en el Hospital Militar “Dr. Mario Muñoz Monroy” desde julio de 2017 hasta febrero de 2020. Incluyó 151 nódulos de tiroides en 128 pacientes que asistieron a la consulta de biopsia de tiroides con aguja fina guiada por ecografía (BAF - US). Fueron excluidos los nódulos menores de 10 mm en su diámetro mayor y aquellos que se habían realizado BAF previamente.
De cada paciente se recabaron edad, sexo, antecedentes patológicos personales y familiares de enfermedad tiroidea. Se registró el diagnóstico clínico en el cual se había basado la indicación para la citología: si era un bocio multinodular, nódulo único o un incidentaloma. Además, se registraron las características al examen físico si era pétreo, adherido a planos profundos, tenía crecimiento rápido, adenopatías regionales o disfonía.
A todos los pacientes les realizó, el mismo operador, ecografía de tiroides en equipo Philips ClearVue 650® con cabezal de 7,5 mHz. Se registraron la composición (sólido, predominantemente sólido, predominantemente quístico, quístico o espongiforme), ecogenicidad (hiperecoico, isoecoico, hipoecoico o muy hipoecoico), forma (“más alto que ancho” si el diámetro anteroposterior/ horizontal en el plano transversal > 1), márgenes (bien definidos, irregulares, lobulados o mal definidos) y presencia de focos ecogénicos (micro calcificaciones, macro calcificaciones, calcificaciones periféricas y en cola de cometa), de acuerdo con el lexicón del American College of Radiology.12
En cada uno de los nódulos se estratificó el riesgo de malignidad según los sistemas de la ATA, EU-TIRADS, K-TIRADS y ACR. Si las características ecográficas del nódulo no permitieron clasificarlo en ninguna de las categorías descritas en estos sistemas se consideraron “No clasificables”.
La BAF - US se interpretó, por un único especialista en Anatomía patológica, conforme a la clasificación de Bethesda.13 Los nódulos cuya citología no fue útil (categoría I de Bethesda) así como los que tuvieron resultado de atipia celular de significado indeterminado (categoría III de Bethesda) recibieron biopsia en una segunda ocasión. Todos los nódulos sospechosos de malignidad o malignos (categorías V y VI de Bethesda) recibieron tratamiento quirúrgico (tiroidectomía total). En caso de neoplasia folicular (categoría IV de Bethesda) se realizó lobectomía teniendo en cuenta el contexto clínico. Todos los pacientes recibieron seguimiento clínico durante un periodo mínimo de 2 años.
Para cada nódulo se consideró diagnóstico final maligno si:
Después de tiroidectomía, se obtuvo la confirmación de carcinoma tiroideo en el estudio histológico.
El diagnóstico final benigno se asignó si:
La BAF - US se diagnosticó como benigna (categoría II de Bethesda) o;
después de tiroidectomía, en el estudio histológico de la pieza se descartó un cáncer tiroideo o;
no fueron operados y luego de 2 años de seguimiento no se demostró crecimiento de las dimensiones del nódulo ni aparición de elementos clínicos de malignidad.
Como medidas de resumen de datos se utilizó n y %. Para explorar la asociación entre variables categóricas se utilizó chi-cuadrado, se consideró asociación significativa si p < 0,05. Se calculó la sensibilidad (S), especificidad (E), valor predictivo positivo (VPP), valor predictivo negativo (VPN) y precisión diagnóstica (PD) para cada signo ecográfico, según las ecuaciones:
Para evaluar la utilidad diagnóstica de los sistemas ecográficos de estratificación del riesgo de malignidad se utilizó el número necesario a estudiar (NNE), según la ecuación:
Mientras menor sea el valor de este índice, más eficiente es el sistema que se emplea. Indica el número de pacientes necesario a estudiar con BAF - US en esta serie, para diagnosticar un caso con enfermedad maligna.
Los resultados se presentan en tablas. El comité de ética del Hospital Militar “Dr. Mario Muñoz Monroy” aprobó la realización de este estudio. Se basó en el análisis de datos, obtenidos en el marco del protocolo para el estudio y tratamiento del nódulo de tiroides.
RESULTADOS
La serie estuvo constituida por 151 nódulos (en 128 pacientes), de ellos 133 (88,1 %) en mujeres (tabla 1). Se encontraron 10 (6,6 %) con enfermedad maligna, todos carcinomas papilares, y 141 (93,4 %) con enfermedad benigna. La proporción de nódulos según el sexo del paciente, grupo de edad, diagnóstico clínico y antecedentes patológicos personales fue similar entre los grupos con diagnóstico final maligno o benigno (p > 0,05). La proporción de pacientes con antecedentes familiares de enfermedad tiroidea maligna fue mayor en el grupo con diagnóstico final maligno (p = 0,013). De igual forma, al examen físico, la frecuencia de nódulos pétreos, con crecimiento rápido, adheridos a planos profundos y con adenopatías regionales fue mayor entre los pacientes con diagnóstico final de enfermedad maligna (p < 0,05). La disfonía tuvo igual proporción en ambas categorías del diagnóstico final, maligno o benigno (p = 0,134).
Las composiciones quísticas y espongiforme tuvieron el mejor rendimiento diagnóstico, con 90,1 % y 88,1 % del total de nódulos clasificados correctamente (tabla 2), ambas indicativas de benignidad (VPN = 93,2 % y 93,0 % respectivamente). La mayor sensibilidad (S = 70,0 %) para enfermedad maligna la tuvo la composición sólida, pero se mostró poco específica (E = 46,1 %). En cuanto a la ecogenicidad, las características de anecoico (90,1 %) e hiperecoico (87,4 %) tuvieron mejor rendimiento diagnóstico, asociadas también a benignidad (VPN = 93,2 % y 93,0 % respectivamente). Mayor sensibilidad diagnóstica para enfermedad maligna tuvo la característica de hipoecoico (S = 90,0 %), asociado a buena especificidad (E = 74,5 %), además, esta característica clasificó correctamente a tres de cada cuatro pacientes (RD = 75,5 %).
La forma “más alta que ancha” tuvo buen rendimiento diagnóstico, clasificó correctamente a cuatro de cada cinco pacientes (RD = 87,4 %), sin embargo, tuvo muy baja sensibilidad (S = 10,0 %) para el diagnóstico de enfermedad maligna. Los márgenes irregulares (RD = 95,4 %) y lobulados (RD = 92,1 %) tuvieron mejor rendimiento diagnóstico. Ninguna característica de los márgenes tuvo buena sensibilidad para el diagnóstico de enfermedad maligna, los irregulares alcanzaron el valor más alto, con sólo el 40,0 %. En cuanto a los focos ecogénicos, la mayor sensibilidad para el diagnóstico de enfermedad maligna la tuvieron las microcalcificaciones (S = 60,0 %), seguido de macrocalcificaciones (S = 30,0 %), aunque ambas fueron bajas.
En la tabla 3 se aprecia que todos los sistemas ecográficos de estratificación del riesgo de malignidad, son capaces de discriminar adecuadamente entre lesiones malignas y benignas. Además, establecen un gradiente de frecuencia a medida que progresa el riesgo en la clasificación.
Los sistemas ATA y EU-TIRADS clasifican en el nivel más alto de riesgo al 80 % de los nódulos malignos, sin embargo, el sistema de ATA falla en clasificar el 7,9 % de los nódulos, todos benignos. Los sistemas EU-TIRADS y K-TIRADS clasifican a un paciente (10 %) en categoría de bajo riesgo. Únicamente el sistema ACR, clasifica a todos los pacientes con enfermedad maligna, en categorías de alta sospecha (n = 7; 70 %) o moderada sospecha (n = 3; 30 %). Los demás clasifican a un paciente con enfermedad maligna (10 %) en grupo de bajo riesgo o baja sospecha.
Los sistemas EU-TIRADS y K-TIRADS requieren estudiar a 13,8 casos por cada paciente con enfermedad maligna. El sistema ATA requiere estudiar a 10,5 y el ACR solo 7,6. Este último sistema requiere estudiar casi la mitad menos de pacientes que los demás, para encontrar un caso con diagnóstico final maligno, por lo que es el más preciso.
DISCUSIÓN
En Cuba, entre los años 2007 y 2010, de los 234 pacientes operados de tiroides en el Hospital Hermanos Ameijeiras, se encontró una frecuencia de malignidad de 8,4 %, en su mayoría carcinomas papilares.14 En el presente estudio, se presenta 6,6 %, cifra coincidente con lo descrito dentro y fuera del país. Esto reafirma el criterio de que la frecuencia de enfermedad maligna es baja en los nódulos tiroideos.
En países desarrollados, la tendencia actual es a diagnosticar la enfermedad maligna en tumores más pequeños, con un incremento de los microcarcinomas (tumores menores de 1 cm) y predomina en el sexo femenino.15
En esta serie no hubo diferencias en la frecuencia de malignidad, ya fuera estudiado un bocio multinodular, un nódulo único o un incidentaloma. De hecho, en nódulos con una citología benigna ni el tamaño, ni siquiera el patrón ecográfico, predisponen al diagnóstico de cáncer y se han reportado series en las cuales el riesgo de malignidad fue mayor en los nódulos más pequeños.16,17 En este estudio, ambos grupos diagnósticos tenían similar tamaño (benigno: 15,0 x 18,2 x 23,5 mm y maligno 16,2 x 18,2 x 23,1 mm, sin diferencias estadísticamente significativas).
El nódulo maligno típico se presenta con composición sólida, hipoecoico cuando se compara con el tejido tiroideo circundante, más alto que ancho en su forma, con márgenes irregulares o lobulados y con microcalcificaciones. Lamentablemente, ninguna de estas características ecográficas por sí sola reúne la suficiente sensibilidad y especificidad para ser considerada signo inequívoco de malignidad.
Los casos no clasificables por ATA (n = 12; 7,9 %) se corresponden con dos patrones no previstos en ese sistema.
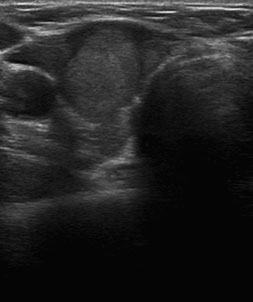
Fig. 1- Vista transversal del lóbulo derecho. Nódulo sólido, isoecoico, más alto que ancho, de bordes bien definidos y sin focos ecogénicos. Diagnóstico benigno: tiroiditis crónica.
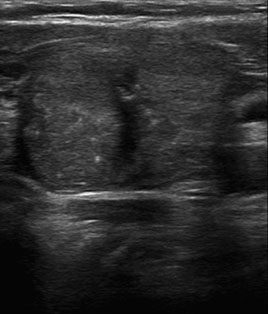
Fig. 2- Vista longitudinal del lóbulo izquierdo. Nódulo sólido, isoecoico, con márgenes bien definidos y con micro calcificaciones. Diagnóstico benigno: nódulo adenomatoideo.
Un trabajo de Middleton y otros18 tropezó con el mismo escollo; estos autores no pudieron clasificar por el sistema ATA el 13 % y por el K-TIRADS 3,9 % de los 3422 nódulos que estudiaron. En el presente trabajo ninguno de los nódulos no clasificables era maligno, pero el 7,9 % de no clasificables hace del sistema de la ATA una opción poco eficaz. Se debe tomar en cuenta que la mayoría de las veces, ni los antecedentes patológicos personales, ni el examen físico orientan sobre el riesgo de malignidad. En la serie presentada, el sexo, la edad, la forma clínica de presentación y los antecedentes patológicos personales no se asociaron con el riesgo de enfermedad maligna (p > 0,05). Es en ese contexto alcanza protagonismo la evaluación ecográfica, de la cual dependerá en gran medida la decisión de realizar o no la BAF.
La precisión diagnóstica de los sistemas ATA y ACR ha sido comparada previamente. Un estudio encontró que la aplicación de los criterios de ATA de 2015 dio como resultado recomendaciones de procedimientos de BAF inmediatos para más nódulos que la aplicación de los ACR de 2017 (ATA vs ACR: 62,3 % vs 31,8 %, p < 0,0001), en una significativa proporción de casi el doble.19 En esta serie, también es necesario evaluar mayor número de pacientes con el sistema ATA que con el ACR para encontrar todos los nódulos malignos (69,5 % vs 50,3 %).
El sistema K-TIRADS perfecciona en cierta medida la estratificación e incluye en su categoría de sospecha intermedia los nódulos parcialmente quísticos o iso-hiperecoicos, con alguna de las tres características ecográficas sospechosas. Sin embargo, esto aumenta el número de nódulos a ser examinados a cerca del 90 % en la seria que se presenta.
Un minucioso análisis de Yoon y otros,20 sobre 2 274 nódulos, encontró significativas diferencias en el desempeño diagnóstico de los sistemas ACR, EU-TIRADS y K-TIRADS. Esos autores consideraron que las diferencias radicaban fundamentalmente en el umbral de tamaño del nódulo para indicar la citología, que era influido parcialmente por la diferente categorización de riesgo que confieren estos sistemas entre ellos.
Una limitante del trabajo que se presenta es que no se siguió el criterio de tamaño para realizar la BAF - US, sino que se realizó siempre que el nódulo fuera mayor de 1 cm. Este diseño fue necesario porque se requería identificar la capacidad diagnóstica de los signos ecográficos y sus combinaciones, también en los nódulos benignos.
Se concluye que el mayor riesgo de malignidad lo presentaron nódulos sólidos, hipoecoicos, con márgenes irregulares y con microcalcificaciones. Los cuatro sistemas de estratificación del riesgo de malignidad son capaces de diferenciar gradientes de riesgo dentro de la serie estudiada, aunque el del Colegio Americano de Radiología resulta más preciso, al permitir el diagnóstico de todos los casos malignos con el examen de un menor número de pacientes.