Introducción
El término neoplasia intraepitelial córneo-conjuntival (NIC) sustituye a otros anteriormente empleados como enfermedad de Bowen, epitelioma intraepitelial, displasia, carcinoma in situ e intra-epitelioma. Fue descrita por primera vez por Waring y otros en 1984.1
Se utiliza para designar enfermedades tumorales confinadas al epitelio de la superficie ocular. Son lesiones premalignas, mal delimitadas, de crecimiento lento y escaso potencial de malignización. Ocurren un conjunto de cambios que van desde la displasia leve hasta el carcinoma in situ, con severa displasia y anaplasia de todo el grosor del epitelio sin rebasar la membrana basal. Solo el 9 % progresa a carcinoma invasor de células escamosas. Posee varias formas de presentación y presenta múltiples dilataciones vasculares.1,2,3,4
La displasia epitelial corneal primaria se categoriza como neoplasia intraepitelial córneo-conjuntival. Ocurre en pacientes mayores, se desconoce su etiología, pero se ha sugerido entre los factores implicados la exposición solar prolongada (radiación ultravioleta), infección por virus de papiloma humano. Otros factores mencionados son la inmunodeficiencia humana, tabaco y productos petrolíferos, portadores de lentes de contacto, piel clara y pigmentación ocular.3,4,5
Se presenta un caso de NIC donde solo se constató afección del epitelio corneal con integridad de la conjuntiva.
Presentación del caso
Paciente masculino de 58 años de edad, remitido a consulta de córnea por presentar opacidad corneal central. Refiere el antecedente de cirugía de catarata hace aproximadamente 15 días.
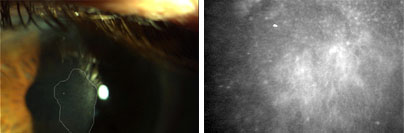
Al examen oftalmológico en ojo izquierdo se observa opacidad epitelial, de color grisáceo, aspecto liso, bordes definidos, no sobreelevada en córnea central, córnea periférica sin alteraciones. No se observa vascularización corneal ni lesiones en conjuntiva. Clínicamente impresiona displasia corneal. Se indica microscopía confocal y exéresis más biopsia.
En la microscopía confocal se observó endotelio y estroma sin alteraciones. En el epitelio corneal imagen hiperrefringente que sustituye a las células basales epiteliales (Fig. 1).
Se realizó exéresis y biopsia de lesión corneal. La biopsia informa neoplasia intraepitelial corneal grado I.
Se indica 5-fluororacilo 1 %, 1 gota cada 12 h por 1 mes. Se reevalúa por biomicroscopía y microscopía confocal en consulta mensual por tres meses A los tres meses se observa córnea transparente por biomicroscopía y a la microscopía confocal se observan células epiteliales de características normales. Se sugiere mantener seguimiento en consulta cada 6 meses para descartar recidiva de lesión.
Discusión
La neoplasia intreaepitelial corneo-conjuntival es el tumor más frecuente de la superficie ocular, representa el 33,4 % de las lesiones epiteliales adquiridas y una tercera parte de las lesiones intervenidas quirúrgicamente con potencial de transformación en un carcinoma epidermoide de células escamosas, motivo por el cual se considera una lesión premaligna. Es más frecuente en el sexo masculino entre la 6ta y 7ma décadas de la vida. Se localiza en el limbo interpalpebral, menos frecuentemente en fórnix o en conjuntiva bulbar. En ocasiones puede extenderse al limbo y epitelio corneal.2,4,6,7
El espectro de presentación es variable, pudiendo presentarse como una lesión gelatinosa, lesión papilar elevada o tejido de aspecto membranoso opaco que recubre la córnea, generalmente se presenta de forma combinada y presenta múltiples dilataciones vasculares.6,7 El motivo de consulta es generalmente ojo rojo, irritación o presencia de lesión en la superficie ocular.1,8
Nuestro caso se presenta con una imagen de aspecto liso, grisácea en la córnea central sin evidencia de toma conjuntival. Se recogen como factores de riesgo asociados la piel blanca y exposición a radiaciones ultravioletas y a química, uso de lentes de contacto, el hábito de fumar y la presencia de papilomavirus.
La displasia epitelial corneal primaria es una condición rara que afecta principalmente el epitelio de la córnea en ausencia de masa limbal. Usualmente comienza en la región limbal, donde el epitelio anómalo crece hacia la córnea central en lugar de invadir la conjuntiva. Ocasionalmente se asocia a neovascularización.5 El epitelio anormal se observa opaco, grisáceo, generalmente avascular y con bordes lisos o digitiformes. Las lesiones pueden ser múltiples extendiéndose al limbo o dispersas en la córnea de aspecto arboriforme.1
El diagnóstico es eminentemente clínico, a través de la observación de lesiones córneo-conjuntivales típicas y puede ser confirmado por el estudio anatomopatológico.1
El tratamiento clásico consiste en la exéresis con márgenes oncológicos de seguridad y crioterapia (técnica “no-touch”), se basa en un mecanismo de acción doble: destrucción por efecto térmico de las células alteradas y de la microcirculación, lo que entraña anoxia de la lesión. En casos en los que la córnea o la esclera están incluidas, se puede realizar una epiteliectomía superficial con alcohol asociada o no a esclerectomía parcial.1,2,6,8,9
La aplicación de crioterapia en el lecho y en los bordes quirúrgicos disminuye la tasa, pero no evita la recidiva, especialmente en las formas difusas que obligan a resecciones muy amplias. Como secuelas se ha reportado la cicatrización corneo-conjuntival, membrana retrocorneal, siembra de células neoplásicas, excisión parcial, por lo que se sugiere utilizar únicamente en caso de lesiones perilímbicas. La tasa de recurrencia oscila entre 8 y 51 % en un intervalo medio de dos años. Lograr la excisión con márgenes oncológicos de seguridad es el factor más importante para prevenir la recurrencia.1,2,3,4
Debido a la tasa de recurrencia y los efectos secundarios de la cirugía, existe una tendencia a terapias conservadoras y el empleo de quimioterápicos tópicos como tratamientos adyuvantes. Dentro del arsenal de agentes quimioterápicos tópicos contamos con la mitomicina C (MMC) y el 5-Fluorouracilo (5-FU) y la inmunoterapia tópica/subconjuntival con interferon alfa2b (IFNα2b). Los dos primeros son usados generalmente en el tratamiento de células residuales postexcisión quirúrgica mientras que el IFNα2b se puede utilizar como tratamiento primario.1,2,6,8,9
El empleo de MMC, 5FU, radiación beta e interferon a-2b tampoco está exento de complicaciones y toxicidad de la superficie ocular, son consideradas una terapéutica eficaz para el tratamiento de la enfermedad y sus recurrencias, con menor morbilidad en la superficie ocular que las cirugías múltiples.1,2,6,8,9
La mitomicina C es un alquilante potente, altamente tóxico que inhibe la síntesis de ADN. Se utiliza como primera opción de tratamiento, para tratar las recidivas o lesiones parcialmente tratadas. Entre los efectos colaterales más frecuentes tenemos hiperemia leve, alergia, lagrimeo, fotofobia, queratitis punteada superficial, dolor, glaucoma secundario, necrosis escleral, catarata o escleromalacia. Para reducir el número y la intensidad de los efectos colaterales se recomiendan ciclos máximos de 14 días y un máximo de tres ciclos con intervalos de 10 días como mínimo. Se emplea a concentraciones que oscilan entre 0,02 y 0,04 %.6,7,10
El 5-FU tópico al 1 % se indica 4 veces al día durante 1-2 semanas o en ciclos de 4 días cada 30 días. Inhibe la síntesis de ADN y ARN como mecanismo de acción y se ha utilizado en el tratamiento de la recidiva. Los efectos colaterales descritos incluyen inflamación conjuntival, defectos epiteliales, eritema cutáneo y estenosis del punto lagrimal inferior.8,10
El INFα-2b tópico se ha utilizado como tratamiento principal o como adyuvante en casos de CIN, ya que evita la cicatriz excesiva, el daño de las células límbicas y produce reducción del tumor previo a la cirugía. Posee propiedades antivíricas probadas en VPH y antitumorales. Algunos autores lo han considerado la primera opción debido a su escasa toxicidad tópica y el bajo potencial carcinogénico, a una dosis de 1 millón de IU/ml 4 veces al día durante 2 meses. Cuando se utilizó como tratamiento adyuvante durante 2 meses en casos de resección con márgenes positivos, se observó reducción del riesgo de recidiva a cifras iguales a márgenes negativos. Por lo que en general se utiliza como adyuvante en casos de alto riesgo de recurrencia: márgenes quirúrgicos positivos, recurrencia previa, localización de alto riesgo (ejemplo conjuntiva tarsal). Los efectos colaterales incluyen cuadros pseudogripales, hiperemia conjuntival y conjuntivitis folicular.9,11,12
En el presente estudio se observó respuesta satisfactoria luego de un mes de tratamiento tópico con 5FU, sin efectos colaterales. El seguimiento durante tres años no ha mostrado signos de recidiva.