Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
MediSur
versión On-line ISSN 1727-897X
Medisur vol.9 no.5 Cienfuegos sep.-oct. 2011
ARTÍCULO ORIGINAL
Caracterización de la mortalidad fetal tardía en Villa Clara.
Characterization of Late Fetal Mortality in Villa Clara.
Juan Antonio Suárez González , Mario Gutiérrez Machado , Alexis Corrales Gutiérrez
Hospital Universitario Ginecoobstétrico Mariana Grajales, Cuba
RESUMEN
Fundamento: Eventos como la mortalidad fetal tardía agreden la evolución normal esperada en el embarazo, con una connotación en la mujer, la pareja y la comunidad.
Objetivo: Caracterizar la mortalidad fetal tardía según factores asociados.
Métodos: Se realizó un estudio descriptivo de las 74 muertes fetales registradas en el Hospital Universitario Ginecoobstétrico Mariana Grajales de Santa Clara, durante los años 2009 y 2010. Se analizaron las variables: edad materna, antecedentes patológicos personales maternos, edad gestacional al momento de la muerte fetal, lugar y momento de ocurrencia y causas de la muerte.
Resultados: El 67,6 % de las gestantes tenían entre 20 y 35 años. La hipertensión arterial crónica y el asma bronquial fueron los antecedentes patológicos personales de mayor incidencia entre las gestantes. Ocurrieron los óbitos fetales en una edad gestacional entre 28 y 36,6 semanas fundamentalmente. El 52,7 % de las muertes ocurrieron fuera del hospital y antes del parto en 55 casos (74,3 %). Resultaron las causas más frecuentes las idiopáticas y los trastornos hipertensivos de la gestación.
Conclusiones: Es necesario intensificar el control del riesgo reproductivo preconcepcional y la atención prenatal, pues sin dudas, aunque mucho se ha logrado en este sentido, los resultados del estudio muestran que en alguna medida las causas de los óbitos fetales fueron prevenibles.
Palabras clave: muerte fetal/etiología, óbito fetal tardío, hipertensión inducida en el embarazo.
ABSTRACT
Background: Events like late fetal mortality alter the regular, expected course of pregnancy. This carries a negative connotation for the woman, the couple and the community.
Objective: To characterize late fetal mortality according to associated factors.
Methods: A descriptive study of the 74 fetal deaths registered in the ’Mariana Grajales’ Gynecological and Obstetric University Hospital of Santa Clara during 2009 and 2010 was conducted. The following variables were analyzed: maternal age, maternal personal medical history, gestational age at the time of fetal death, place and time of occurrence and death causes.
Results: 67.6% of pregnant women had from 20 to 35 years old. Chronic hypertension and bronchial asthma were the most prevalent antecedents among pregnant women. Stillbirths occurred mostly at a gestational age between 28 and 36.6 weeks. 52.7% of deaths occurred outside the hospital and prior to delivery in 55 cases (74.3%). Idiopathic causes and hypertensive disorders were the most frequent causes.
Conclusions: It is necessary to intensify reproductive preconception risk control and prenatal care. Even when certainly much has been achieved in this area, the results of this study show that, to some extent, the causes of fetal deaths were preventable.
Key words: fetal death/etiology, stillbirth, hypertension, pregnancy-induced.
INTRODUCCIÓN La mortalidad infantil es uno de los indicadores más sensibles y comúnmente usado para medir el estado de salud de una población, constituye, al relacionarse con diferentes factores sociales, culturales y económicos, el indicador del nivel de vida de la población y desarrollo socioeconómico de un país. Las comparaciones de las tasas de mortalidad infantil entre los diferentes países del mundo, tiene una larga historia y se ha vinculado estrechamente con los índices de penuria social y hasta se utilizado como un elemento político. La Federación Internacional de Ginecología y Obstetricia (FIGO) en 1982 definió la muerte fetal como "aquella que se produce antes de la expulsión o total extracción del producto de la gestación, con independencia de la duración del embarazo", y la muerte fetal tardía como aquella que se registra a las 28 o más semanas y/o con un peso igual o superior a 1.000, (1) recomendación posteriormente adoptada y recomendada por la Organización Mundial de la Salud (OMS). En la actualidad se prefiere trabajar con el criterio de un peso mayor de 500 gramos. La muerte fetal intraútero se produce aproximadamente en 10 de cada 1000 nacimientos. La expulsión espontánea del producto ocurre en el 77 por ciento de los casos en un lapso de dos semanas; en el 58 por ciento de la expulsión se produce entre la tercera y la cuarta semana y alrededor del 5 por ciento permanecen más de 5 semanas. (2) Infortunadamente, las estadísticas mundiales no son comparables, pues en algunos países se incluyen pérdidas muy tempranas de la gestación y en otros hay pobre o deficiente registro e información, como ocurre en la mayoría de países subdesarrollados. Aunque los sistemas de registro no siguen criterios de inclusión uniformes, se estima que por cada 1.000 nacimientos se presentan 5,3 % (rango, 4,2 a 6,8) muertes fetales en los países desarrollados y 25,5 % (rango, 20 a 32) en los países en desarrollo. (3,4) En Cuba se reportan tasas de 11,1 y 10,4 por cada 1000 nacidos vivos de muerte fetal, en los años 2009 y 2010, respectivamente. (5) Un óbito fetal se define como la muerte en el útero del feto en desarrollo, después de la semana 20 ó de fetos con peso mayor de 500 gr, lo cual correspondería a un feto de 22 semanas de gestación, lo anterior, en caso de no conocerse la edad de gestación por otro método. (6,7) El feto no muestra signos de vida al nacimiento, ni responde a las maniobras de reanimación y no corresponde a una terminación inducida del embarazo. (8) Con frecuencia, la causa del óbito fetal es difícil de identificar y, aunque los porcentajes son variados según la serie en estudio, muchos quedan catalogados como inexplicados, aunque se haga una investigación exhaustiva de las causas potenciales, (6) ya sea por no encontrar una relación causal o porque más de un factor contribuye significativamente, superponiéndose. En cada caso individual los hallazgos pueden considerarse como factores de riesgo y causas al mismo tiempo, como sucede con la hipertensión y el retardo del crecimiento intrauterino, e incluso, muchas de estas condiciones pueden estar relacionadas con la pérdida aun sin desencadenarla. (6) El origen multifactorial de esta entidad no es discutible. En el Hospital Provincial Docente Ginecoobstetrico Mariana Grajales de Santa Clara se han reportado 74 muertes fetales en este período de estudio, para caracterizar los factores asociados a las mismas se realiza este estudio. MÉTODOS Se realizó un estudio transversal descriptivo, en el Hospital Universitario Ginecoobstétrico Mariana Grajales de Santa Clara, Villa Clara, en el período de enero de 2009 a diciembre de 2010, tomando como muestra el total de muertes fetales ocurridas en el periodo (74), independientemente del momento y lugar de ocurridas. Para la recogida del dato primario, se consultó el libro de partos de la institución, donde se registran las muertes fetales tardías. Se solicitó al departamento de archivos y estadísticas del Hospital las historias clínicas de las embarazadas afectadas por este tipo de evento durante los años 2009 y 2010 para obtener los datos demográficos. La información obtenida fue validada a partir de los registros del comité de mortalidad infantil hospitalaria y de los protocolos de necropsias en el departamento de Anatomía Patológica. La información recogida se concentró en las variables: edad materna, antecedentes patológicos personales maternos, edad gestacional al momento de la muerte fetal, lugar y momento de ocurrencia y causas de la muerte. Para el análisis de la causa de muerte se tomaron en consideración los datos aportados por el Comité de Mortalidad de este centro, el cual clasifica los fallecidos basándose en la clasificación de Quebec modificada, teniendo en cuenta los aspectos clínicos y hallazgos anatomopatológicos. (9) La información se trasladó a una base datos automatizada empleando para ello el paquete Microsoft Excel de Office sobre Windows XP. Los resultados se expresaron como valores absolutos y porcentajes. Para el procesamiento estadístico se empleó el programa SPSS-PC versión 10, estableciendo de acuerdo a los valores asociados de probabilidad del estadígrafo empleado (Chi-cuadrado), que si p>0,05 las diferencias no se consideraron significativas; cuando p<0,05 se consideraron significativas y cuando p<0,01 se consideraron muy significativas. RESULTADOS La edad de las gestantes se encontró en un rango desde 16 hasta 43 años. En ambos años se mantuvo el valor mínimo de 16 años y en el 2009 el máximo fue de 43, así como, 39 años fue la mayor edad del 2010. En correspondencia con el promedio, lo más frecuente fue encontrar gestantes con edades entre 20 y 35 años (67,6 %), lo que representó el 63,4 % de las gestantes con mortalidad fetal tardía del año 2009 y el 72,7 % del 2010. (Tabla 1).

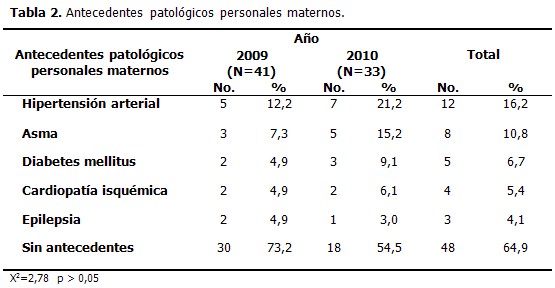
En cuanto a los antecedentes patológicos personales maternos, se obtuvo que el más frecuente fue la hipertensión arterial, presente en el 16,2 %. (Tabla 2).
La edad gestacional estuvo entre las 42 y las 23 semanas, resultando un promedio de 35 semanas, ya que la mayoría de los casos (50,0 %) se agruparon entre las 28 y 36,6 semanas. (Tabla 3).

Al analizar el lugar y momento de la defunción, se constató que hubo predominio de la muerte extrahospitalaria (52,7 %). En cuanto al momento de la defunción el más frecuente fue anteparto (74,3 %), y ocurrieron intraparto un 25,7 % de las muertes. (Tabla 4)
En el 41, 9 % de las muertes, las causas fueron desconocidas. A esto le siguió en orden de frecuencia la distocia funicular (12,2 %) y el hematoma retroplacentario (10,8 %). (Tabla 5).

DISCUSIÓN
Al comparar los grupos de edad según año de ocurrencia no se detectaron diferencias significativas ya que en ambos periodos los porcentajes según grupo de edad fueron muy similares.
El factor edad es uno de los determinantes en la salud fetal. Aproximadamente el 10 % de las mujeres con edades entre 20 y 30 años presenta muerte fetal intrauterina, incrementándose el riesgo de óbito a medida que avanza la edad. En un estudio realizado por Lawn y colaboradores, se encontraron más afectadas las gestantes de 28 y más años. (10) Sin embargo, en otro estudio, (11) se obtuvo que la mayor frecuencia de óbito fetal estaba en madres con edad entre 25 y 29 años, pero con mayor riesgo en aquellas con edad superior a 35 años; mientras que otros autores demostraron que las denominadas muertes "inexplicadas" (muchas de ellas eran RCF) contribuyeron al 27,2 % de las muertes fetales, y que su riesgo estaba aumentado más de 3 veces en las gestantes que excedían los 40 años. (12) Estos resultados coinciden en cierta medida con nuestro estudio dado el predominio de madres con edades comprendidas entre los 20 a 35 años.
La enfermedad hipertensiva es una de las complicaciones médicas más frecuentes del embarazo. Puede ocasionar un deterioro de la función placentaria, disminución del aporte sanguíneo materno y desprendimiento prematuro placentario, incrementando así el riesgo de mortalidad perinatal y sobre todo fetal. Algunas investigaciones reportan que la HTA complica uno de cada diez embarazos y es la primera causa de morbimortalidad materna y fetal. Rojas y colaboradores encontraron que el 38 % de las pacientes presentaron HTA, lo que indica una alta incidencia de una enfermedad prevenible, o que puede ser tratada en épocas tempranas del embarazo para disminuir el riesgo de una repercusión fatal en el feto. (13) En este estudio, los resultados relacionados con antecedentes patológicos de las gestantes, reportaron una mayor incidencia de HTA en todo el período de estudio.
En otro estudio similar al nuestro, pero en el Hospital Docente Ginecoobstétrico de Guanabacoa, (14) prevaleció la muerte fetal pretérmino (entre 28 y 36 semanas). Estos resultados coinciden con los de la presente investigación, donde un 54,1 % de las muertes fetales se produjeron antes de las 37 semanas.
Se encontraron semejanzas con otros estudios (14,15) en cuanto a los resultados relacionados con el lugar y momento de la muerte fetal, es decir: predominio de muerte fetal fuera del hospital (aunque con una diferencia poco significativa) y antes del parto; no obstante, se plantea que el momento de la muerte fetal es difícil de precisar. (16,17)
Rojas y colaboradores, (13) encontraron que el 39 % de la incidencia fue atribuida a defectos fetales, demostrando que las malformaciones estructurales del feto son causa importante de óbito; en cuanto a defectos ovulares, obtuvieron un 61 %, encontrando entre las principales la ruptura prematura de membranas y el desprendimiento prematuro de placenta normoinserta. En nuestros resultados, aunque la mayoría de las muertes fetales fueron de carácter idiopático, se consideran los hematomas retroplacentarios (10,8 %), la preclampsia (8,1 %) la hipertensión arterial crónica (2,7 %) y los trastornos hipertensivos (21,6 %).
Se concluye que la mayoría de estas gestantes se encontraba en edad fértil, con antecedentes de hipertensión y asma bronquial, con una edad gestacional entre 28-36,6 semanas, con fetos de peso menor de 2500 gr. En su mayoría las muertes ocurrieron fuera del hospital y antes del parto, resultando la causa de muerte más frecuente la idiopática.
REFERENCIAS BIBLIOGRÁFICAS
1. FIGO Standing Committee on Perinatal Mortality and Morbidity. Report of the FIGO Committee on Perinatal Mortality and Morbidity following a Workshop on Monitoring and Reporting Perinatal Mortality and Morbidity 1982. London: FIGO; 1983
2. Senat MV, Fischer C, Ville Y. Funipuncture for fetocide in late termination of pregnancy. Prenat Diagn. 2002;22(5):354-6
3. Jones NW, Bugg G, Gribbin C, Raine Fernning N. Assessing fetal health. Obstetrics, Gynecology & Reproductive Medicine. 2008;18(6):145-9
4. Smith GC. Estimating risks of perinatal death. Am J Obstet Gynecol. 2005;192(1):17-22
5. Dirección Nacional de Registros Médicos y Estadísticas de Salud. Anuario Estadístico de Salud 2010 [Internet]. La Habana: Ministerio de Salud Pública; 2011 [citado 13 May 2011]. Disponible en: http://bvs.sld.cu/cgi-bin/wxis/anuario/?IsisScript=anuario/iah.xis&tag5001=mostrar^m2037&tag5009=STANDARD&tag5008=10&tag5007=Y&tag5003=anuario&tag5021=e&tag5022=2009&tag5023=2037
6. Smith G, Fretts R. Stillbirth. Lancet. 2007;370(9600):1715-25
7. Silver RM, Varner MW, Reddy U, Goldenberg R, Pinar H, Conway D, et al. Work-up of stillbirth: A review of the evidence. Am J Obstet Gynecol. 2007;196(5):433-4
8. Fretts R. Etiology and prevention of stillbirth. Am J Obstet Gynecol. 2005;193(6):1923-5
9. Domínguez Dieppa F, Lee López M. Generalidades. Definiciones básicas. En: Dueñas Gómez DE, Mesa L, Domínguez Dieppa F, Moreno O. Neonatología. Pediatría. T 5 . La Habana: Editorial Pueblo y Educación; 2000: p. 4
10. Lawn JE, Lee AC, Kinney M, Sibley L, Carlo WA, Paul VK, Pattinson R, Darmstadt GL. Two million intrapartum-related stillbirths and neonatal deaths: where, why, and what can be done?. Int J Gynaecol Obstet. 2009;107 Suppl 1:5-18, 19
11. Huang L, Sauve R, Birkett N, Fergusson D, van Walraven C. Maternal age and risk of stillbirth: a systematic review. CMAJ. 2008;178(2):165-72
12. Gardosi J, Kady S, Mc Geown P, Francis A, Tonks A. Classification of stillbirth by relevant condition at death (ReCoDe): population based cohort study. BMJ. 2005;331(7525):1113-7
13. Rojas E, Salas K, Oviedo G, Plenzyk G. Incidencia y factores de riesgo asociados al óbito fetal en 2 hospitales venezolanos. Rev Chil Obstet Ginecol [revista en Internet]. 2006 [citado 11 Ene 2010];71(1):[aprox. 11p]. Disponible en: http://www.scielo.cl/scielo.php?pid=S0717-75262006000100005&script=sci_arttext&tlng=e
14. Álvarez Ponce V, Muñiz Rizo M, Rodríguez Pérez A, Vasallo Pastor N. Análisis de la mortalidad fetal tardía. Rev Cubana Obstet Ginecol [revista en Internet]. 2000 [citado 4 Sep 2010];26(1):[aprox. 9p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-600X2000000100006&lng=es
15. Linares J, Poulsen R. Muerte fetal in útero: etiología y factores asociados en un Hospital Regional de Antofagasta, Chile. CIMEL [revista en Internet]. 2007 [citado 12 Ene 2010];12(1):[aprox. 13p]. Disponible en: http://revistas.concytec.gob.pe/scielo.php?script=sci_arttext&pid=S1680-83982007000100002&lng=es&nrm=iso
16. Lawn JE, Cousens S, Zupan J. Lancet Neonatal Survival Steering Team. 4 million neonatal deaths: when? Where? Why?. Lancet. 2005;365(9462):891-900
17. Diallo AH, Meda N, Zabsonré E, Sommerfelt H, Cousens S, Tylleskär T. ROMISE-EBF Study Group. BMC Pregnancy Childbirth. 2010;10:45
Recibido: 02 de marzo de 2011.
Aprobado: 04 de octubre de 2011.
Juan Antonio Suárez González. Especialista de II Grado en Ginecología y Obstetricia. Máster en Atención Integral a la Mujer. Profesor Auxiliar. Correo electrónico: jasuarez@hmmg.vcl.sld.cu














