Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina General Integral
versión impresa ISSN 0864-2125
Rev Cubana Med Gen Integr vol.27 no.4 Ciudad de La Habana oct.-dic. 2011
TRABAJO ORIGINAL
Nivel de integración del Sistema Nacional de Salud Cubano
Integration level of the Cuban Health National System
Ms. C. Pedro López Puig,I Ms. C. Liuba Alonso Carbonell,II Ms. C. Ivonne Elena Fernández Díaz,I Ms. C. César Ramírez Albajés,III Ms. C. Alina María Segredo PérezI, Dra. Odalys Sánchez BarreraIV
IEscuela Nacional de Salud Pública. La Habana, Cuba.
IICentro Nacional Coordinador de Ensayos Clínicos. La Habana, Cuba.
IIICentro Provincial de la Escuela Nacional de Salud Pública. La Habana, Cuba.
IVCentro Provincial de la Escuela Nacional de Salud Pública. Matanzas, Cuba.
RESUMEN
Introducción: En el Sistema Sanitario Cubano, la salud pública y la salud individual se integran bajo los principios de universalidad, gratuidad, accesibilidad, continuidad, responsabilidad e integralidad de la atención que se brinda a individuos, familias y comunidades.
Objetivo: Identificar el nivel de integración del Sistema Sanitario Cubano en distintos niveles de complejidad en la gestión y prestación de servicios.
Métodos: Se tuvieron en cuenta los atributos propuestos por la Organización Panamericana de la Salud en el 2008, para conformar redes integradas de servicios de salud. Se aplicó una escala cualitativa ordinal, propuesta por la Organización Panamericana de la Salud. Se aplicó un instrumento a 58 unidades de análisis, de estas 15 en el grupo I, considerado expertos; 13 en el II (directivos de nivel municipal) y 30 en el III (directivos de nivel provincial). Se diseñó ad hoc un sistema de evaluación por índices para analizar los resultados.
Resultados: Predominaron los atributos considerados integrados o parcialmente integrados. Los atributos de la integración, con mayores debilidades, fueron los relacionados con la integración del financiamiento presupuestado a las necesidades del sector y la integración de los procesos formativos del recurso humano en cantidad y calidad suficiente para las necesidades actuales, así como su comprometimiento con los servicios que prestan. El índice de integración por atributo y global, fueron similares para cada grupo, e indican una tendencia del Sistema de Salud Cubano hacia la integración.
Conclusiones: El Sistema Sanitario Cubano tiende a la integración. Existen reservas de mejora en todos los atributos para la integración.
Palabras clave: Nivel de integración, Sistema de Salud Cubano, redes de servicios de salud.
ABSTRACT
Introduction: In the Cuban Health System, the public and individual health care integrated under the principles of universality, gratuitousness, accessibility, responsibility and completeness of the care offered to subjects, families and communities.
Objective:To identify the integration level of Cuban Health System in different levels of complexity in the management and services provision.
Methods: Authors took into account the attributes proposed by Pan American Health Organization in 2008 to create integrated networks of health services. An ordinal qualitative scale was applied, proposed by Pan American Health Organization. A kit consisting of 58 analysis units was applied, from these 15 in the group I, including experts; 13 in the group II (municipal level managers) and 30 in the group III (provincial level managers) . An ad hoc assessment system was designed by indexes to analyze the results.
Results: There was predominance of attributes considered as integrated or partially integrated. Integration attributes with more weakness were those related to integration of financing budgetary to the needs of sector and the integration of formative processes of human resource in quantity and quality enough for current needs, as well as its involvement with its service provision. The integration indexes by attribute and of global type were similar for each group signaling a trend of Cuban Health System to integration.
Conclusions:The Cuban Healthcare System trend to integration. There are signs of improvement in all the attributes for the integration.
Key words: Integration level, Cuban Health System, health services networks.
INTRODUCCIÓN
La salud pública se percibe como una obligación social que sin embargo, se manifiesta sobre todo en la responsabilidad específica y definida operativamente del Ministerio de Salud Pública y su red gerencial y de servicios, que es el instrumento institucional capaz de movilizar a todos los actores pertinentes y el portador de las funciones ejecutivas propias. En el Sistema Sanitario Cubano la salud pública y la salud individual se integran bajo los principios de universalidad, gratuidad, accesibilidad, continuidad, responsabilidad e integralidad de la atención que se brinda a individuos, familias y comunidades.1
Las direcciones provinciales y municipales de salud, con sus funciones de dirección, gestión y ejecución de programas y procesos dentro del Sistema Sanitario Cubano, constituyen una fuente inestimable de información cuando se pretenden hacer mediciones sobre la integración del sistema sanitario nacional.
Consideramos que la unidad del Sistema Nacional de Salud, lograda tras los procesos de transformación del estado cubano y sus instituciones a partir del 1 de enero de 1959, sentó las bases organizacionales para el desarrollo de una masiva red de servicios de salud, que ha ido creciendo en la medida en que las necesidades poblacionales así lo han exigido. El reto, es lograr altos niveles de integración; entendida esta como la gestión y entrega de servicios de salud, de forma tal que las personas reciban un continuo de servicios de promoción, prevención, diagnóstico, curación, rehabilitación y reinserción social, de acuerdo con sus necesidades, a lo largo del tiempo y a partir de los diferentes niveles del sistema de salud, con la mayor calidad, eficiencia y eficacia posibles, de acuerdo con el momento tecnológico e histórico social con que se cuente.2
La Organización Panamericana de la Salud (OPS), está haciendo un llamado a determinar el grado de integración de los sistemas de salud de la región y a trazar estrategias locales para la solución de los problemas que se detecten en esta importante esfera de atención, dentro de los sistemas y redes de servicios a la salud.3
Para esto se toma en cuenta, que la concepción de integración/fragmentación constituye un par dialéctico susceptible de ser medido. Se atribuye para su estudio, un grupo de atributos (tabla 1 y anexo) que hacen que el análisis del par se complejise, pues cada uno de estos puede tener un grado y gradiente de integración/fragmentación distintos, ejerciendo influencia sobre el sistema y la red de servicios de forma variable.4
A pesar de la importancia del tema, son pocos los países que cuentan con una medición del nivel de integración de su red de servicios de salud, por falta de herramientas y metodologías para esto. La medición de sistemas sanitarios, sigue siendo un desafío.
En el caso de Cuba, se realizó una primera aproximación sobre la presencia de los atributos recomendados por la OPS en su contexto sanitario. No se ha explorado aún, el nivel de integración del sistema sanitario, por ningún método. No obstante, se infiere que existe una percepción del nivel de integración en los actores sociales de la salud; entiéndase dirigentes, teóricos de la salud, prestadores de servicio y funcionarios del Sistema Sanitario Cubano. Se hace necesaria una investigación con este propósito, como primera aproximación, para identificar áreas de mejora que pudieran impactar la eficiencia y calidad de los servicios de salud, que se brindan a la población.5
Este trabajo tiene como objetivo identificar el nivel de integración del Sistema Sanitario Cubano, en distintos niveles de complejidad, en la gestión y prestación de servicios.
MÉTODOS
Se realizó un estudio descriptivo de corte transversal, en el área de sistemas y servicios de salud, para identificar el nivel de integración percibido en las redes de servicios del Sistema Nacional de Salud.
Para la aplicación del instrumento se conformaron 3 grupos tomando una muestra no probabilística, por conveniencia, con selección de casos críticos, conformada por tres grupos:
Grupo I: Formado por expertos del Sistema Nacional de Salud integrantes del grupo de trabajo para la Investigación y Desarrollo de las Funciones Esenciales de la Salud Pública que cumplieran con los requisitos de selección:
• Más de 20 años de experiencia en el desarrollo de programas, sistemas o servicios dentro del Ministerio de Salud Pública cubano.
• Más de 15 años de experiencia en el campo específico de dirección en salud.
Grupo II: Directivos del nivel municipal de gestión. Se decidió trabajar con el municipio 10 de Octubre por criterio de factibilidad.
Grupo III: Integrado por directivos que pertenecen al nivel provincial de gestión (por decisión del equipo de investigadores se seleccionó la provincia de Matanzas).
Los requisitos para la inclusión en los grupos II y III fueron:
• Más de 5 años de servicio en el Sistema Nacional de Salud.
• Experiencia de 1 año o más en el campo de la dirección en salud.
• Buenos resultados en el trabajo según la opinión de sus superiores.
• Disposición a participar en el ejercicio.
Para la operacionalización de las variables se tuvo en cuenta los atributos considerados por la OPS como necesarios para conformar redes integradas de servicios de salud.4
Técnicas y procedimientos
Para la recogida de la información, el equipo de investigación aplicó un instrumento ad hoc propuesto por la OPS, llevado al contexto del Sistema de Salud Cubano (anexo). Se realizó un ejercicio de aplicación previo, utilizando los maestrantes de atención primaria de salud de la edición 2008-2010, con el objetivo de determinar aplicabilidad en el contexto nacional.
Para la aplicación del instrumento en la provincia de Matanzas se eligieron a los miembros de los Centros Provinciales de la Escuela de Salud Pública (CPENSAP) de Matanzas y de Ciudad de La Habana, los que recibieron una preparación teórica en el tema de redes integradas de servicios de salud y la metodología de la investigación.
En el caso del grupo I el procedimiento de inducción teórica y aplicación del instrumento, lo realizó el autor principal del trabajo.
La metodología de aplicación del instrumento incluyó como primer paso una presentación de 50 minutos de contenidos teóricos relacionados con el tema, para socializar elementos conceptuales básicos y posteriormente se hicieron las aclaraciones para llenar el instrumento sobre la base de los criterios de integración, propuestos por la OPS. Posteriormente se realizó el ejercicio de aplicación del instrumento.
Para el procesamiento de los datos se agruparon las respuestas de cada uno de los grupos encuestados. Se utilizaron medidas de frecuencia relativa (porcentaje) para presentar los datos obtenidos de la aplicación del instrumento en cada grupo.
Como segundo paso se tomó en cuenta el nivel de integración resultante para cada atributo, asignando a cada respuesta un puntaje entre 0 y 2, de la siguiente manera: fragmentado = 0, parcialmente integrado =1 e integrado =2.
Se calculó el puntaje máximo a obtener para cada atributo de acuerdo con el total de encuestados en cada grupo (puntaje ideal) y se determinó posteriormente el puntaje real que se obtuvo para cada atributo.
Se calculó entonces el índice de integración para cada atributo (IA) y el índice general de integración (IGI) para cada grupo y global, este último, unificando los resultados de los 3 grupos de trabajo. Los índices nos permitieron establecer comparaciones entre estos y visualizar rápidamente la situación de integración de un atributo en particular o la red en su conjunto de acuerdo con el criterio de los participantes. Se determinó el momento de integración a partir de los resultados, y se emitieron juicios de valor en cuanto al movimiento del gradiente hacia la integración o hacia la fragmentación.
Se estableció, por parte del equipo de investigación, que índices mayores de 0,6 (más del 60 % de los posibles puntos a obtener) indican que el momento de integración de la red para el atributo medido es favorable. Asimismo se consideró el momento de integración no favorable para índices menores de 0,6. Igual consideración se tuvo para el IGI (por grupos y global).
Los resultados obtenidos para cada atributo se organizaron en tablas de frecuencias relativas para su mejor comprensión, y se graficaron los índices de integración resultantes por atributo, por grupos y global.
En todo momento se respetó el principio de que los resultados de la investigación podrán ser utilizados para desarrollar líneas propias de investigación y desarrollo en cada área explorada.
RESULTADOS
Se encuestaron un total de 58 personas, de ellas 15 en el grupo I, 13 en el II y 30 en el III. Se consideró que la mayor parte de los atributos explorados están integrados o parcialmente integrados (tabla 1).
En la tabla 1 se muestran los resultados obtenidos del nivel de integración del sistema sanitario, según los doce atributos definidos (anexo), en los tres grupos estudiados.
Con respecto al atributo 1, la percepción del 73,3 % de los integrantes del grupo I (experto) es que el sistema está parcialmente integrado, mientras que en el grupo II (directivos de nivel municipal) y III (directivos de nivel provincial), la mayoría, 61,5 % y 70 % respectivamente, lo consideró integrado.
El grupo I consideró integrado el sistema en su mayoría (66,7 %), desde la perspectiva planteada en el atributo 2, mientras que en el grupo II y el III este porcentaje es menor, con 46,2 % y 53,3 % respectivamente, aunque predomina percibir el sistema integrado o parcialmente integrado en todos los casos.
La percepción del nivel de integración en los atributos 3 y 4 fue similar dentro de cada grupo. Sin embargo, el grupo I y II lo consideró parcialmente integrado, mientras que en el III predominó el criterio de que la red está integrada.
Se consideró parcialmente integrado el sistema en el atributo 5 por la mayoría de los integrantes de los tres grupos, en el momento de analizar, desde la óptica de la integración, los mecanismos de coordinación asistencial a lo largo de todo el continuo de servicios. A su vez, los tres grupos apreciaron la red de servicios como integrada desde la perspectiva de los atributos 6, 7 y 8.
La presencia de recursos humanos suficientes, competentes y comprometidos con el sistema (atributo 9), se percibió como parcialmente integrados en el grupo I (86,7 %). El grupo II, en su mayoría (61,5 %), refirió que estaba fragmentado, mientras que el grupo III dividió los valores entre fragmentado el 40,0 % y parcialmente integrado un 50 %.
Contrario a la percepción del grupo I, que valoró como parcialmente integrado el Sistema Nacional de Salud en cuanto al atributo 10 (60,0 %), el grupo III lo valoró como integrado en el 53,3 %, mientras que en el grupo II se obtuvieron porcentajes idénticos (46,2 %) en los criterios de parcialmente integrado e integrado.
En el grupo I, el 53,3 %, consideró que el Sistema Nacional de Salud, con respecto al atributo 11, estaba integrado. Por el contrario, la mayor parte del grupo II (46,2 %) lo consideró fragmentado, mientras que en el grupo III el criterio que predominó fue que estaba parcialmente integrado.
Al considerar el nivel de integración en función del atributo 12, el cual hace alusión a una acción intersectorial amplia; los grupos I y III coinciden con que el sistema está parcialmente integrado con el 73,3 % y el 53,0 % respectivamente. El grupo II consideró que el sistema estaba parcialmente integrado e integrado en iguales proporciones (46,2 %).
En la tabla 2, se recogen los puntajes obtenidos para cada atributo en cada grupo y global. En el caso del grupo I, el puntaje máximo que se puede obtener es 30. Los atributos más afectados (puntaje menor o igual al 60 % del total posible), son el 5 y 9; para el grupo II el 9 y el 11, al igual que para el grupo III. Cuando observamos los resultados globales, encontramos que los atributos que se encuentran más afectados son igualmente el 9 y el 11; es decir, desde la percepción de los encuestados, el sistema se encuentra fragmentado, esto puede estar fundamentado por un inadecuado financiamiento, no alineado a las metas existentes y a la escasez de recursos humanos competentes, suficientes y comprometidos con el sistema.
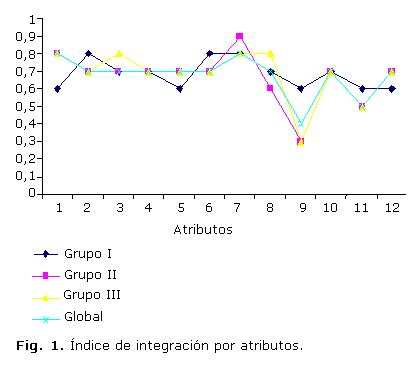
En la figura 1 se muestra el índice de integración por atributos de cada grupo y el global. Podemos apreciar que el comportamiento de los grupos es bastante similar a pesar del posicionamiento de cada uno en la red de servicios de salud. En el caso del grupo I se aprecia que los atributos 1, 5, 9, 11 y 12 obtuvieron valores iguales o menores de 0,6, lo que indica, según la percepción de este grupo, reservas de mejora en el Sistema Nacional de Salud de todos estos. Solo existen valores que se alejan del comportamiento general percibido por todos los grupos, en el caso de los atributos 9 y 11; de esta manera encontramos que el atributo 9 está por debajo de 0,5 en 2 grupos (II y III) y global. El atributo 11 tiene un valor de 0,5 en el grupo II y el III.
Lo mostrado en la figura 1, acerca de la similitud en la percepción de los grupos, puede corroborarse al observar la figura 2. En el caso del índice general de integración (IGI), es el mismo para todos los grupos (0,7) lo que muestra una reserva de mejora en términos globales para la integración en el Sistema Sanitario Cubano, independientemente de las particularidades de cada grupo encuestado.
DISCUSIÓN
Hacer una aproximación a las causas internas y externas de fragmentación del Sistema de Salud Cubano, implica un gran poder de síntesis, pues no se dispone de estudios controlados científicamente sobre el tema. Cuba, país sometido a embargo económico por más de 50 años, ha desarrollado un sistema sanitario único, gratuito en todos sus niveles de atención en cuanto al costo directo de atención y de cobertura universal, acceso amplio y de sólidas bases en la estrategia de atención primaria de salud, que lo colocan en la vanguardia de toda América en lo que respecta a sus indicadores sanitarios, los cuales constituyen trazadores en la eficacia de un sistema. Entre estos la mortalidad infantil, la mortalidad materna y la esperanza de vida.
Las características estructurales y de procesos implementadas en el sistema de salud, no permiten los niveles de segmentación y fragmentación que se observan en los sistemas de servicios de salud en Latinoamérica. Esto no quiere decir que la segmentación y la fragmentación no se manifiesten en la realidad cubana. Las manifestaciones serán particulares tomando en cuenta el contexto.
Se realizará el análisis de los resultados, tomando en cuenta estas particularidades, que singularizan las manifestaciones de fragmentación. Desde el punto de vista de la falta de conformidad con los servicios que se prestan, la fragmentación se puede manifestar en el énfasis curativo en detrimento de las acciones de promoción y prevención (fenómeno visible en la estrategia cubana de medicina familiar a pesar de los esfuerzos, en cuanto a programas y normas que regulan los procesos, para fortalecer estas acciones) también en el énfasis individual en detrimento de las acciones familiares y comunitarias de atención integral a la salud, en el trato impositivo y poco amable del personal de salud, o en la indicación de intervenciones no basadas en criterios y conocimiento científico, con el solo propósito de satisfacer la demanda de la población.
En nuestro criterio, a nivel del desempeño general del sistema, la fragmentación se manifiesta fundamentalmente como problemas de gestión para la coordinación de soluciones a los problemas de salud complejos, entre los distintos niveles y sitios de atención.
A nivel de las unidades de salud, la fragmentación se puede manifestar como servicios clínicos que funcionan como departamentos estancos, cada uno compitiendo con el otro por recursos propios y duplicando la infraestructura existente. Queda por determinar, cuántos pacientes intrahospitalarios podrían haber resuelto sus problemas de salud de forma ambulatoria, cuál es la proporción de admisiones de pacientes quirúrgicos sin tener completos los estudios preoperatorios, en cuántos estos estudios se duplican, y además, la tendencia a la duplicación innecesaria de los exámenes complementarios en el segundo nivel de atención y la prolongación de los tiempos de estadía intrahospitalaria por dificultades en el momento del alta.
Los problemas en la cantidad, calidad y distribución de los recursos, se pueden manifestar de diversas formas. Desde el punto de vista de la cantidad, una parte de los problemas radica en que los recursos asignados están por debajo de las necesidades solicitadas por los servicios (reactivos, insumos no desechables y desechables como jeringas, agujas, guantes, sondas, etc; placas de radiografía, papel de electro, entre otros).6
En el caso particular del primer nivel de atención en la estrategia de atención primaria cubana, los conceptos de equipo básico de salud (EBS), grupo básico de trabajo (GBT) y profesores de GBT, los espacios de actuación cerrada han perdido terreno, en gran medida por la propia dinámica de los procesos de coordinación que deben establecerse para dar salida a los problemas de salud, que no terminan solo en la gestión del EBS o del GBT.
La revitalización de la proyección comunitaria de las especialidades, ha servido para favorecer una dinámica integración/fragmentación con gradiente hacia la primera, aunque aún se perciben importantes reservas de mejora en estos aspectos.
La caída en las tasas de fertilidad, el aumento de la expectativa de vida y el envejecimiento de la población, son importantes cambios demográficos que inciden fuertemente sobre el perfil epidemiológico de la población, y por ende, en la demanda de los servicios de salud. Nuestro sistema enfrenta, adicionalmente, otros desafíos tales como el VIH/SIDA, estilos de vida poco saludables, la violencia, los accidentes y los problemas mentales.7
En el Sistema Sanitario Cubano, a lo largo de estos 50 años de revolución, se ha trabajado sistemática y de forma creciente para la satisfacción de estas demandas, y la adecuación de las redes de servicio al cuadro demográfico y epidemiológico nacional; se ha ajustado cada vez más su sistema al cumplimiento cabal de las funciones esenciales de la salud pública.8
En el periodo revolucionario, se identifican cuatro importantes etapas en el desarrollo del sistema de salud: desde 1959 hasta 1973, desde 1974 hasta 1983, desde 1984 hasta el año 2001 y desde el año 2002 hasta la fecha. Además, en este periodo podemos identificar los siguientes modelos de atención a la salud con un fuerte componente de atención primaria: el modelo de medicina rural, el del policlínico integral, el de medicina en la comunidad, el de medicina familiar y el de policlínico universitario de la familia (PPU), hoy en fase de consolidación.9
En el ámbito de los cambios originados en la oferta de los servicios, existen avances importantes en la tecnología disponible que otorgan nuevas formas de atención, pero que también aumentan su costo. Para nuestro país los elementos que deben considerarse en este aspecto, están dados por el incremento de servicios diagnósticos y terapéuticos en el nivel primario de atención, los cambios en la oferta de servicios originados por la vocación internacionalista del pueblo cubano, y básicamente por el aumento de la demanda de servicios fuera de Cuba, la reestructuración en la organización de los consultorios de la familia de acuerdo con la disponibilidad del personal y las características del área de salud, el esfuerzo por desarrollar la proyección comunitaria de las especialidades y la coordinación y control de los turnos médicos de especialidades, el programa de pesquisa activa para dar solución inmediata a problemas postergados por distintas causas, la descentralización de la ofertas de bienes para la salud (camas Fouler, sillones de rueda, etc.) y el esfuerzo por garantizar servicios que se ajusten a las necesidades de los pacientes, como son la flexibilidad en los horarios, disponibilidad de insumos, proyección comunitaria de las especialidades, entre otros.
Otros problemas de orden más amplio que impactan la disponibilidad de recursos humanos y de recursos materiales en general son: las crisis humanitarias motivadas por conflictos de variada intensidad, el calentamiento global, el deterioro severo del ambiente, y la existencia de países en situación "frágil" como el caso de Haití; todos los cuales tienen el potencial de generar demandas nuevas y abruptas al Sistema Sanitario Cubano en el campo del internacionalismo. En América Latina, los proyectos relacionados con el ALBA y la Brigada Henry Reeves son ejemplos de la influencia de este contexto mundial en el ámbito nacional.
Los cuestionamientos a la calidad de los servicios de salud en el primer nivel de atención, y en la estrategia de atención primaria en Cuba y a su capacidad resolutiva, han originado esfuerzos más amplios de modernización y descentralización del Estado, que buscan entre otras cosas, un uso más eficiente y racional de los recursos humanos y materiales, y un impacto positivo sobre la rendición de cuentas del Ministerio de Salud Pública (MINSAP) y sus representantes locales ante los gobiernos a distintos niveles. El proceso de regionalización, reorganización y compactación que se lleva a cabo, es prueba de esto, aunque su impacto real deberá ser oportunamente evaluado.
El nivel de pesquisa e investigación en materia de integración de servicios de salud es todavía limitado, particularmente en países de bajos y medianos ingresos,10 y Cuba no escapa a esta tendencia.
No obstante, diversos estudios sugieren que las redes integradas de servicios de salud (RISS) mejoran la accesibilidad al sistema, reducen el cuidado inapropiado, reducen la fragmentación del cuidado asistencial, evitan la duplicación de infraestructura y servicios, reducen los costos de producción de salud y de transacción, y responden mejor a las necesidades de salud de la comunidad. Las RISS, son el elemento operativo de los sistemas sanitarios. En el contexto cubano, el principio de unidad tiende a garantizar la integración de las redes de servicios, alrededor de objetivos estratégicos compartidos por todos los miembros del sistema, que es conducido por el Ministerio de Salud Pública y su sistema descentralizado de gestión y dirección.11-14
Es posible reducir los costos de los servicios de salud a partir de mejoras en el costo-efectividad de los servicios, reducciones en las hospitalizaciones innecesarias, reducciones en la utilización excesiva de servicios y exámenes diagnósticos, disminuciones en los tiempos de estadía hospitalaria y aumentos en la productividad global del sistema, mejorando el enfoque promocional y de prevención. Los aumentos de los volúmenes de producción en salud, se han asociado a su vez con mejorías en la calidad de la atención. Las redes de servicio del MINSAP pudieran mejorar el nivel de ajuste entre los recursos humanos del sistema y las necesidades de salud de la población, a partir de la revisión continua del balance total de recursos humanos de distinta calificación, que tributan al sector.15
En términos financieros, los sistemas integrados se desempeñan mejor. Desde el punto de vista clínico, la continuidad asistencial se ha asociado a mejorías en la efectividad clínica, en la capacidad de respuesta de los servicios, en la aceptabilidad de los servicios, y en la eficiencia del sistema de salud. Estos hallazgos son consistentes con pesquisas de percepción entre gestores y prestadores de servicios que sugieren una relación positiva entre el nivel de integración y la efectividad del sistema.
Desde la perspectiva del usuario-paciente, la integración facilita el acceso oportuno a servicios del primer nivel de atención, mejora el acceso a otros niveles de atención de mayor complejidad cuando son requeridos, evita la duplicación/repetición innecesaria de historias clínicas, procedimientos diagnósticos y trámites burocráticos, mejora los procesos de decisión compartida entre el prestador y el paciente y facilita la implementación de estrategias de autocuidado y seguimiento de enfermedades crónicas. Independientemente de los hallazgos anteriores, los investigadores del tema consideran que se deben realizar más estudios para demostrar la relación entre nivel de integración de un sistema sanitario y su red de servicios y resultados a nivel clínico, a nivel de salud poblacional y a nivel de satisfacción de los usuarios.16-18
CONCLUSIONES
Los atributos de la integración en el Sistema Sanitario Cubano y su red de servicios de salud a la población, se perciben parcialmente integrados o integrados. Se detectan, no obstante, reservas de mejora en todos los atributos explorados.
Los grupos explorados percibieron que el Sistema Sanitario Cubano se encuentra en un momento favorable para su integración.
REFERENCIAS BIBLIOGRÁFICAS
1. Lemus JD. Nuevos conceptos en salud pública. Salud y sociedad. [Homepage on the Internet]. Boletín bimestral Vivir saludable. No. 02-Dic 2004 - Ene 2005. [Consultado: septiembre de 2009]Disponible en: http://www.salsoc.org.ar/web_news/boletin_2/info_saludpub.htm
2. Organización Panamericana de la Salud (OPS/OMS). [Homepage on the Internet] Ministerio de Salud- Brasil. Serie Técnica. Desarrollo de sistemas y servicios de salud 11. 2006. [Consultado: septiembre de 2009] Disponible en: http://new.paho.org/hq/index.php?option=com_docman&task=doc_download&gid=593&Itemid
3. Organización Panamericana de la Salud. Documento oficial No. 328: propuesta del plan estratégico 2008-2012. Serie de documentos de planificación de la OPS. Washington, D.C: OPS; 2007. [Consultado: septiembre 2009]. Disponible en: http://new.paho.org/hq/dmdocuments/2009/DO-328-completo-s.pdf
4. Organización Panamericana de la Salud/ Organización Mundial de la Salud. Redes integradas de servicios de salud, conceptos, opciones de política y hoja de ruta para su implementación en las Américas. Área de sistemas y servicios de salud (HSS). Documento de trabajo. Washington DC; 28 de octubre de 2008. p. 24.
5. López Puig P, Alonso Carbonell L, García Milián AJ, Fernández Díaz IE. Presencia de los atributos para la integración de las redes de servicios de salud. Rev Cubana Med Gen Integr [serie en Internet]. 2009 [Consultado: 16 abril de 2009];25(4). Disponible en: http://bvs.sld.cu/revistas/mgi/vol_25_4_09/mgi09409.htm
6. Álvarez B. Sistema de pago a proveedores de servicios sanitarios en países latinoamericanos y de la OCDE. Washington: OPS, noviembre de 1998. p. 59.
7. Comisión Económica para América Latina y el Caribe, Naciones Unidas. Vulnerabilidad sociodemográfica: viejos y nuevos riesgos para comunidades, hogares y personas. [monografía en Internet] CEPAL. Brasilia, Brasil, 6 al 10 de mayo de 2002. [Consultado: 5 octubre 2009]. Disponible en: http://www.eclac.org/publicaciones/xml/0/9640/DGE2170-SES29-16.pdf
8. Rojas Ochoa F. Orígenes del movimiento de atención primaria de salud en Cuba. Rev Cubana Med Gen Integr [serie en Internet]. 2003 [Consultado: 15 octubre de 2009]; 19(1). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864 -21252003000100010&lng=es&nrm=iso&tlng=es
9. Delgado García G. Etapas del desarrollo de la salud pública revolucionaria cubana. Rev Cubana Salud Pública. 1996;22(1):48-54.
10. Lega F. Organisational design for health integrated delivery systems: theory and practice. Health policy. 2007;81:258-79.
11. Comisión Económica para América Latina y el Caribe, Naciones Unidas. Documentos de proyectos. Mesa-Lago C. Las reformas de salud en América Latina y el Caribe: su impacto en los principios de la seguridad social. [monografía en Internet] CEPAL, 2005 [Consultado: 5 octubre de 2009]. Disponible en: http://www.eclac.org/publicaciones/xml/8/24058/LCW63_ReformasSalud_ALC_Indice.pdf
12. Vázquez Navarrete ML, Vargas Lorenzo I. Organizaciones Sanitarias Integradas: un estudio de casos. Barcelona: Consorci Hospitalari de Catalunya. [monografía en Internet]. 2005 [Consultado: 5 noviembre de 2009]. Disponible en: http://www.consorci.org/accessos-directes-es/servei-destudis/projectes/integracio-de -serveis-de-salut-a-catalunya-i-america-llatina/organitzacions-sanitaries-integrades-a -catalunya
13. Ham Ch. Clinically integrated systems: the next step in English health reform? Briefing paper. The nuffield trust: University of Birmingham. [monografía en Internet]. 2007 [Consultado: 5 noviembre de 2009]. Disponible en: http://www.northwest.nhs.uk/document_uploads/Transforming_Community_Services/ClinicalIntergratedSystemsChrisham.pdf
14. Satinsky MA. The foundations of integrated care: facing the challenges of change. Chicago: American Hospital Publishing; 1998. p.47-92.
15. World Health Organization. Integrated health services-what and why? Technical Brief No. 1; 2008 [Consultado: 5 noviembre de 2010]. Disponible en: http://www.who.int/healthsystems/technical_brief_final.pdf
16. Shortell SM, Anderson DA, Gillies RR, Mitchell JB, Morgan KL. Building integrated systems: the holographic organization. Healthcare forum journal. 1993; 36(2):20-6. 17. Gillies RR, Shortell SM, Young GJ. Best practices in managing organized delivery systems. Hospital & health services administration. 1997;42(3):299-321.
18. Vargas Lorenzo I, Vázquez Navarrete ML. Barreras y facilitadores de la coordinación asistencial en dos organizaciones sanitarias integradas en Cataluña. Gac Sanit. [en Internet]. 2007 [Consultado: 12 de diciembre de 2009]; 21 (02):114-23. Disponible en: http://www.elsevier.es/es/revistas/gaceta-sanitaria-138/barreras-facilitadores-coordinacion -asistencial-dos-organizaciones-sanitarias-13101037-originales-2007
Recibido: 16 de diciembre de 2010.
Aprobado: 18 de marzo de 2010.
Pedro López Puig. Escuela Nacional de Salud Pública. Calle 100 entre E y Perla, municipio Boyeros. La Habana, Cuba. Correo electrónico: plpuig@infomed.sld.cu