My SciELO
Services on Demand
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Cubana de Estomatología
Print version ISSN 0034-7507
Rev Cubana Estomatol vol.50 no.1 Ciudad de La Habana Jan.-Mar. 2013
ARTÍCULO ORIGINAL
El consentimiento informado en el tratamiento integral del niño con fisura labio-alveolo-palatina
Informed consent in the comprehensive treatment of children with labial-alveolar-palatal clefts
Georgia Garmendia Hernández,I Dadonim Vila Morales,II Ángel Mario Felipe Garmendia,I Ángel Felipe Alfonso,III María Teresa Baró GarmendiaIV
I Hospital Pediátrico Universitario "Juan Manuel Márquez". La Habana, Cuba.
II Centro Nacional de Información de Ciencias Médicas. La Habana, Cuba.
III Centro Nacional de Estomatología. La Habana, Cuba.
IV Clínica Estomatológica de Miramar. La Habana, Cuba.
RESUMEN
Introducción: el Servicio de Cirugía Maxilofacial del Hospital Pediátrico Universitario "Juan Manuel Márquez" de La Habana adoleció de un proceso estandarizado de consentimiento informado. Se tuvo además como propósito el analizar los criterios de los representantes válidos sobre la información que le brindaría el consentimiento informado.
Métodos: se estudió a los 32 integrantes del equipo multidisciplinario y a 9 representantes válidos de los pacientes para así constatar el grado de conocimiento sobre los principios de Ética Médica y Bioética.
Resultados: se mostró que la mayoría tuvo un nivel bajo en cuanto a Ética Médica y niveles medio o alto en la Bioética. Los representantes válidos presentaron un nivel bajo. Se confirmó el reconocimiento de la necesidad e importancia del consentimiento informado aunque el equipo de salud refirió que no lo utiliza adecuadamente. Se elaboró una propuesta metodológica del proceso de consentimiento informado.
Conclusiones: el nivel de conocimiento sobre los principios de la Ética Médica y la Bioética de los profesionales no se correspondió con la percepción que ellos tuvieron ni con la expresión práctica de dichos elementos.
Palabras clave: relación médico-paciente, consentimiento informado, autonomía.
ABSTRACT
Introduction: the Maxillofacial Surgery Service at Juan Manuel Marquez Children's University Hospital in Havana did not have a standardized informed consent procedure. Another purpose was to analyze the opinions of valid representatives about the information to be provided by such informed consent.
Methods: a study was conducted of the 32 members of the multidisciplinary team and 9 valid representatives of the patients to verify their awareness of the principles of medical ethics and bioethics.
Results: most showed low awareness of medical ethics, and medium to high awareness of bioethics. Valid representatives showed a low level of awareness. Acknowledgement of the importance of and need for informed consent was confirmed, but the medical team admitted that they do not use it appropriately. A methodological proposal was developed for the process of informed consent.
Conclusions: awareness of the principles of medical ethics and bioethics by professionals was not consistent with their perception of such principles or their implementation.
Key words: doctor-patient relationship, informed consent, autonomy
INTRODUCCIÓN
Los antecedentes y los hechos más significativos para el surgimiento del consentimiento informado (CI) están indisolublemente ligados a la relación establecida entre el médico y el paciente a través del tiempo. El modelo ético que ha sustentado clásicamente la relación médico paciente (RMP) ha sido el paternalismo, cuyo principio moral es el de beneficencia, que gobernaba la ética de los médicos hipocráticos y es el que, por herencia directa de estos, se ha establecido a lo largo de los siglos hasta nuestros días. Desde hace una centuria este paradigma comenzó a ser cuestionado por un modelo menos vertical y más autonomista.1-3 Kant, enunció el concepto de autonomía moral y para ello afirmó que deben ser los mismos hombres los que tiene que darse, cada uno a sí mismo, los máximos valores.3,4
Desde entonces la medicina continuó siendo una profesión eminentemente paternalista, hasta mediados del siglo XX, en que distintos acontecimientos históricos enmarcaron el nacimiento del consentimiento informado, los que a continuación relacionaremos.3,5 En el 1914 se dictaminó el derecho de autodeterminación de los pacientes, se inició entonces el camino de la exigencia de información y el derecho a decidir una vez el paciente esté informado de los riesgos.3,6 En el 1947 con la promulgación del código de Nuremberg se establecieron los 10 principios éticos de la investigación en humanos, fundamentados en la necesidad de autorización previa para poder realizarla.7
No fue hasta el 1957 cuando se usó por primera vez la expresión consentimiento informado, en la Sentencia del caso Salgo vs Leland Stanford. Diego Gracía recalcó que la novedad del caso estaba en que no solo exigía la obligación de obtener el consentimiento del paciente, sino que además establecía el de informar adecuadamente al paciente antes que él decidiera. La novedad estaba, pues, en el derecho del enfermo a la calidad de la información, y en el deber del médico de revelarla.3,5,6,8,9 En 1978 se publicó del Informe Belmont un sistema de tres principios bioéticos: beneficencia, respeto a las personas (autonomía) y justicia, los cuales son fundamentales para orientar la investigación en seres humanos.3-5,8,10 En 1979, Beauchamp y Childress refrendaron estos principios, lo que provocó un reduccionismo en relación con las ideas de Van Rensselaer Potter quien la concibió como una ética ambientalista para lograr una cultura de la supervivencia de largo alcance.3-5,11
En nuestro país en el 1983 se aprobaron los principios de la ética médica cubana, en cuyo uno de sus puntos se dice que debe obtenerse, antes de aplicar cualquier medida diagnóstica o terapéutica que pueda significar un alto riesgo para el paciente, su consentimiento o el de sus familiares, excepto en los casos de fuerza mayor.12 Estos conceptos continuaron desarrollándose y fortaleciéndose y para el año 2006 se aprobó La Declaración Universal sobre Bioética y Derechos Humanos que incorporó otras categorías, además, de lo que se llamó las 4P ( prudencia, prevención, precaución y protección)13 para el ejercicio de una práctica bioética comprometida con los más desprotegidos, con la cosa pública, y con el equilibrio ambiental y planetario del siglo XXI.14,15
En Cuba, con la instauración y desarrollo de la cirugía maxilofacial como especialidad médico-estomatológica, el tratamiento del niño con fisura labio-alveolo-palatina (FLAP), ha tenido sus avances más significativos después del desarrollo de los equipos multidisciplinarios. Tal es el caso del Hospital Pediátrico Universitario "Juan Manuel Márquez", que desde su fundación cuenta con un Equipo Multidisciplinario de Cirugía Maxilofacial, lo cual permite que todos sus miembros planifiquen el tratamiento de manera efectiva e integral, al armonizar los criterios profesionales con los valores y deseos de los representantes válidos (RV) de estos pacientes. De esta manera se favorece que el niño fisurado reciba solución a sus problemas estomatognáticos funcionales y estéticos, sobre la base de un estricto respeto a sus derechos, mediante una metodología de tratamiento ortodóncico-quirúrgica morfo-funcional en la que se realiza queilo-naso-estafilorrafia precoz en un tiempo quirúrgico.16-18 La evaluación de los resultados de la metodología instaurada por el mencionado centro demostró que los beneficios funcionales, estéticos y psicológicos son superiores en la ponderación de riesgos y beneficios cuando se comparan con los obtenidos al aplicar otros métodos que requieren de más pasos y tiempos quirúrgicos.19
El consentimiento informado ha sido considerado como uno de los aportes más relevantes del derecho a la medicina. Tealdi lo define como la elección que realiza un adulto consciente y moralmente competente, de aceptar tratamiento médico o participar como sujeto en una investigación. Para ser ética y legalmente válido, el consentimiento debe estar exento de violencia y basarse en información adecuada sobre los riesgos y beneficios del tratamiento, al igual que sobre las opciones disponibles.20
Luego de una evaluación diagnóstica inicial en el mencionado servicio se constató que no siempre se asume el consentimiento informado como un proceso en el tratamiento del paciente con FLAP, por esta razón decidimos realizar esta investigación con el objetivo general de identificar los aspectos que resultan necesarios para diseñar un proceso de consentimiento informado que se ajuste a los requerimientos de los servicios de cirugía maxilofacial para la atención a pacientes con edades pediátricas con diagnóstico de FLAP. Se tuvo además como propósito el analizar los criterios de los representantes válidos sobre la información que le brinda el consentimiento informado.
MÉTODOS
Se realizó un estudio descriptivo, de corte transversal y de desarrollo a todo el personal médico y paramédico del Equipo Multidisciplinario de Cirugía Maxilofacial (n= 32), del Hospital Pediátrico Universitario "Juan Manuel Márquez" y los representantes válidos de los pacientes (n= 9), que acudieron a consulta entre abril y junio de 2011. Sus categorías se describen en la tabla. Se incluyeron los profesionales que trabajaron de manera directa en la consulta de FLAP, así como a los representantes válidos de los pacientes diagnosticados y operados de FLAP que asistieron a la consulta entre abril y junio de 2011 y que en ambos casos aceptaron participar en el estudio voluntariamente y firmaron el consentimiento informado. Las consideraciones éticas del estudio se refrendaron mediante consentimiento informado verbal y escrito.
La información se obtuvo mediante encuestas y entrevistas. Los datos obtenidos se procesaron de forma manual con calculadora Casio modelo científica Fx 82 MS y se utilizó el por ciento como medida de resumen. Los datos recopilados se procesaron utilizando una PC DELL, INTEL CELERON, con ambiente de Windows XP, donde los textos se procesaron con Word XP y las tablas y gráficos con Excel XP. La información se organizó mediante tablas y gráficos para su mejor comprensión.
RESULTADOS
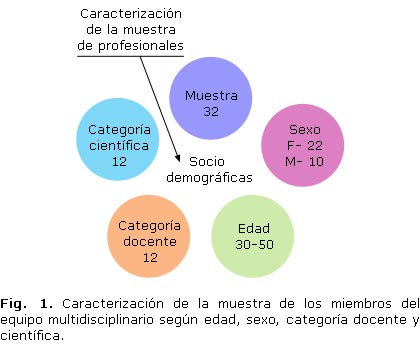
En el figura 1, se ilustra cómo quedó caracterizada la muestra estudiada. De los 32 miembros del equipo multidisciplinario 22 (68,75 %) son del sexo femenino y 10 (31,25 %) del masculino. La mayoría de los encuestados (23 para un 72, 0 % aproximadamente) se encuentran en las edades comprendidas entre 30 y 50 años. El 37,5 % de la muestra (12 encuestados) tienen categoría docente, de ellos 10 que representan el 83,3 % tienen categoría docente principal de asistente y auxiliar y 2 (16,2 %) son profesores titulares. De los encuestados 12 tienen categoría científica, 10 son máster en ciencias (para un 83,3 %) y 2 (16,2 %) son doctores en ciencias médicas.
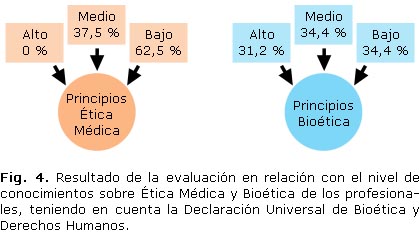
En las figuras 2 y 3 se observa que 27 profesionales (84 %) dijeron tener conocimientos sobre ética médica y 25 (78 %) afirmaron tenerlos sobre bioética. Estos datos sugieren que la preparación de los integrantes del equipo de salud en estos temas es adecuado, sin embargo, al profundizar en la entrevista se observó que la mayoría desconocen cuáles son los principios de la ética médica cubana, y la mayoría los consideran normas o guías de práctica clinicoquirúrgica o regulaciones de trabajo.
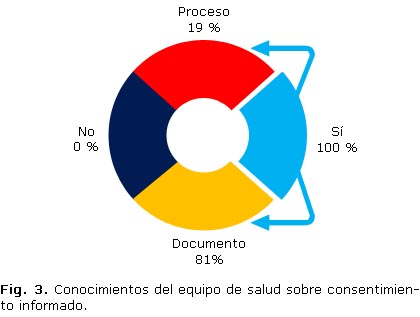
Acerca del conocimiento de los principios de la ética médica y de la bioética, las respuestas mostraron que la mayoría de los entrevistados tienen un nivel de conocimientos considerado bajo, esto constituye un resultado interesante pues se supone que los integrantes del equipo de salud los dominen en su totalidad, entre otras cosas porque en su quehacer diario los ponen en práctica. Es criterio de la autora que los entrevistados saben cómo conducirse, sustentado esto por el conocimiento y las habilidades alcanzadas en la práctica diaria y los principios morales aprendidos durante su vida social y profesional; pero no dominan desde un punto de vista teórico dichos principios; además con respecto a los principios de la bioética en muchas ocasiones se interpretan como la expresión de un adecuado manejo del paciente y su representante. Las respuestas que se dieron permitieron considerarlos en un nivel medio y un alto nivel de conocimientos, de acuerdo con la escala de valores confeccionada al efecto. En él se muestra que el 100 % de los sujetos que conforman el equipo de salud respondieron conocer el CI, al indagarse si consideraba que este era un documento o un proceso de entrega de información, por parte del médico al paciente o a su representante válido y que uno u otro puedan tomar la decisión responsablemente, el 81 % es decir 26 profesionales, consideraron que el mismo era un documento y solo una minoría de 6 profesionales para un 19 %, lo consideraron un proceso pero solo de información por parte del médico hacia el paciente o su representante. 13 (42 %) respondieron que era útil porque protegía al médico, otros, 14 (43 %) que porque protegía al médico y al paciente, y 5 (15 %) que era útil porque permitía informar al paciente y/o al familiar acerca del diagnóstico, pronóstico y tratamiento (Fig.4).
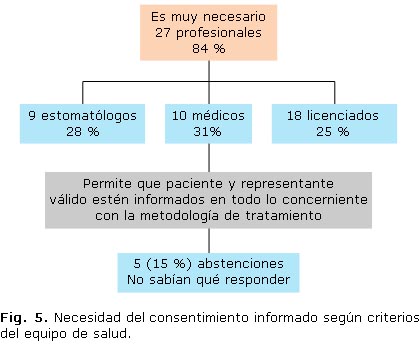
En la figura 5 se muestra que del total de encuestados 27 (84,4 %) consideraron muy necesaria la aplicación del CI, mientras que, 5 profesionales (15,6 %) se abstuvieron de responder alegando que no sabían. Al analizar los resultados de la encuesta y la entrevista aplicadas a los representantes válidos, el total de ellos aceptaron participar en la investigación para un 100 % de la muestra, 7 que representan el 77,7 % eran del sexo femenino y 2 para un 22,2 % del sexo masculino. Respecto al conocimiento que tienen los representantes válidos sobre la ética médica y la bioética del total de encuestados 8 que constituyeron el 88, 8 % mostró que cuando se profundiza a través de la entrevista respecto a qué significa para ellos estos términos sus respuestas se circunscriben a hechos relacionados con la educación formal del personal que los atiende y a las normas elementales de cortesía y buen trato. En relación con los principios de la Bioética, respondieron claramente en su totalidad que los desconocían por completo.
Ante la interrogante sobre el aporte que le brinda tener información sobre la enfermedad y el tratamiento de su familiar, 6 de los RV que representan un 66,6 % dijeron que tener información les da tranquilidad, 2 aceptan que tener información lo consideran necesario y obligatorio y uno dijo que puede decidir mejor . Al preguntarles si consideran útil el documento denominado CI, el 100 % de ellos contestó que sí y la justificación que con mayor frecuencia señalaron fue que debe existir un documento en el que se le explique al paciente y al familiar todo lo relacionado con su enfermedad y se le permita decidir sobre una u otra de las opciones de tratamiento que se les ofrece. El resto de los encuestados (2 para un 22,2 %) dijo que es una obligación del médico de asistencia brindarme toda la información de manera oportuna y veraz.
Los resultados obtenidos permitieron realizar una propuesta metodológica de consentimiento informado para los pacientes portadores de FALP, que presentamos a continuación, y la que se considera útil al resto de los servicios de cirugía maxilofacial del país y de otras latitudes que lo consideren pertinente.
PROPUESTA METODOLÓGICA PARA EL CONSENTIMIENTO INFORMADO DE PACIENTES CON FISURA LABIO-ALVEOLO-PALATINA
Un requisito indispensable es el establecimiento de una buena interrelación médico paciente a través de una correcta anamnesis.
Etapas del proceso de consentimiento informado:
1. Informativa
El paciente será atendido a partir de ahora por la/el cirujana/o maxilofacial, Dra./Dr. -------------------- que será, su médico de asistencia y estaré a su disposición para explicarle y orientarle los posibles tratamientos: quirúrgicos, ortopédicos y ortodóncicos, foniátricos, psicológicos u otros; las posibles complicaciones que puede enfrentar el bebe tanto si recibe tratamiento como si no lo recibe en el tiempo establecido, les explicaré las ventajas y desventajas que tienen unos y otros tratamientos, y la opción que tienen de tratarse por la metodología propuesta u otra metodología, ya fuese en el servicio, o la posible remisión a otro hospital, si así lo desean, sin que por esto se vea afectado el paciente sea cual fuere la decisión que se adopte.
2. Explicativa
Explicación verbal pormenorizada de todo lo concerniente a la malformación congénita del paciente que debe incluir además las alternativas terapéuticas, beneficios esperados, riesgos, posibles complicaciones así como los deberes y derechos del paciente a través de su representante válido.
3. Lectura y entrega del documento
Se leerá el documento con toda la información verbal y un aval en relación con la comprensión y voluntaria aceptación de consentimiento informado. Aclaración de las dudas que surjan de la lectura.
4. Firma del documento
Una vez aprobado o no, se firmará el documento en presencia de un testigo y del médico de asistencia.
5. Continuidad
En cada una de las consultas y por cada uno de los especialistas de lo planteado en los puntos 2 y 3 de esta metodología.
DESARROLLO DEL PROCESO DE CONSENTIMIENTO INFORMADO
En los servicio de cirugía maxilofacial pediátrica está establecida en la metodología de tratamiento de los pacientes con FLAP, que el cirujano máxilo facial les dé una explicación verbal pormenorizada a los pacientes y/o a sus representantes válidos de todo lo concerniente a la malformación congénita que presenta el paciente, la cual constituye la herramienta que favorece la comunicación entre las dos partes y permite la participación activa del paciente o su representante válido en la toma de decisiones respecto a su tratamiento.
Una vez concluida la explicación, se le entregará al paciente y/o a su representante válido un documento que contemple toda la información verbal, en una planilla que servirá de aval, el que después de ser leído y analizado en su hogar, lo que le permitirá consultar con otro familiar, será firmado en presencia de un testigo no relacionado con ninguno de los interesados, ni con el profesional del equipo multidisciplinario de asistencia, este documento debidamente firmado por ambas partes, se convierta en un documento, que éticamente proteja tanto al paciente como al profesional (anexo).
Este documento se hará por duplicado, el original se adjuntará a la historia clínica interna del servicio, la copia se le entregará al paciente o a su representante válido. Se propone este documento como proceso de consentimiento informado para los pacientes con fisura labio alveolo palatino, que fue aprobado para su utilización por los miembros del equipo en el servicio de Cirugía Maxilofacial del Hospital Pediátrico Universitario "Juan Manuel Márquez" y luego utilizarse por los especialistas miembros del equipo multidisciplinario que atienden esta entidad. Este proceso podrá ser empleado por otros servicios que deseen generalizarlo y adecuarlo a sus condiciones de tratamiento médico o estomatológico.
DISCUSIÓN
En relación con la edad, la mayoría de la muestra, constituida por 23 especialistas que representan el 72 % estuvieron comprendidos entre los 30 y 50 años de edad, lo que nos permitió plantear que han adquirido la experiencia y destreza suficiente tanto en su desempeño profesional como en la interrelación con los pacientes y sus familiares, teniendo en cuenta lo importante que resulta para los pacientes, que sus RV reciban la comprensión y el apoyo moral de personas entendidas que puedan explicarle claramente las características de la malformación que tiene su representado.
Al analizar la categoría docente de los miembros del equipo multidisciplinario, se demuestra, que aun cuando el número de profesionales con categoría docente es relativamente bajo pues no llegan al 40 %, la relación médico-paciente o médico-representante válido que se establece es efectiva, aunque se comparte el criterio de Pérez González,5 cuando plantea que a medida que aumente el potencial científico, mejorará el conocimiento sobre Ética Médica y Bioética.
Por su parte el 100 % de los sujetos que conformaron el equipo de salud respondieron conocer el CI, lo que coincide con los datos de la investigación realizada por Pérez González. 5 Estos resultados sugieren que aunque el uso del consentimiento informado está establecido y se hace de manera cotidiana, todavía no se reconoce, en primer lugar, como un proceso que comienza en la primera consulta y continúa hasta el momento del alta, ni se ejecuta con todas las potencialidades que brinda para ofrecer información veraz y oportuna acerca de los procederes de diagnóstico y tratamiento que el paciente requiere y que por lo tanto constituye un derecho para él y para su representante legal conocerlo. La autora considera que independientemente de los resultados obtenidos durante más de 20 años de labor en el servicio, se requiere que los miembros del equipo multidisciplinario interioricen la necesidad de realizar el consentimiento informado como un proceso con todas sus características propias y no como un simple acto formal; considera además como criterio personal que la mayor parte de las veces el CI se realiza para la protección legal del médico o el estomatólogo y donde por lo general este reserva para sí el derecho de decidir qué hacer sustentado en sus conocimientos profesionales y científicos.
Del total de los encuestados la mayoría consideró muy necesaria la aplicación del CI. Estos resultados se consideraron satisfactorios pues la cantidad de profesionales que reconocen la necesidad del CI es alta, pero es preciso incrementar el nivel de conocimientos de los profesionales del servicio sobre el uso del CI teniendo en cuenta que se trata de un proceso que se desarrolla durante todo el tiempo en que el médico se relaciona con el paciente; además de hacer real la percepción que tienen los profesiones sobre la utilidad de este proceso en aras de lograr las mejores condiciones de salud para cada paciente y un elevado grado de satisfacción por parte de los familiares.
Al analizar los resultados de la encuesta y la entrevista aplicadas a los representantes válidos en la literatura revisada no se han encontrado trabajos que relacionen estas variables, sin embargo, para la autora en su experiencia de muchos años de trabajo en el servicio, no resulta novedoso el hecho de que sean las madres quienes mayoritariamente se ocupen de enfrentar estas situaciones por ser ellas las que dedican más tiempo al hijo enfermo, aunque es justo decir que en la primera consulta después de ser dado de alta en los hospitales maternos, casi siempre acuden ambos progenitores con el objetivo de recibir toda la información necesaria relacionado con la malformación de su niño.
Es criterio de la autora que los resultados encontrados no son sorprendentes sobre todo si se tiene en cuenta que tanto los principios de la Ética Médica como los de Bioética no siempre son dominados por la población en general, debe decirse que en la literatura revisada no se encontró ningún estudio similar al que se discute que permitiera contrastar los hallazgos encontrados. Los autores consideran que el consentimiento informado como proceso juega un papel de vital importancia, al permitir a los representantes válidos ejercer sus derechos en la toma de decisiones lo cual está respaldado por el artículo 6, acápite 1 de la Declaración Universal sobre Bioética y Derechos Humanos.13
A manera de conclusiones significamos que el nivel de conocimientos sobre los principios de la Ética Médica y la Bioética de los profesionales del equipo multidisciplinario que atiende a los pacientes con FLAP, no se correspondió con la percepción que ellos tienen ni con la expresión práctica de dichos elementos. Los representantes válidos tuvieron un nivel de conocimiento insuficiente sobre los principios de la Ética Médica y la Bioética, sin embargo, reconocieron la importancia que tiene el consentimiento informado como vía para incrementar su estado de satisfacción con la atención recibida.
El procedimiento de consentimiento informado deberá desarrollarse en el transcurso de todas las etapas y en cada una de ellas durante la atención médica del paciente con fisura labio alveolo palatina. Para ello se elaboró una propuesta metodológica que establece los elementos que debe contener el proceso de consentimiento informado que se aplica a los pacientes con FLAP en el servicio de Cirugía Maxilofacial en el Hospital Pediátrico Universitario "Juan Manuel Márquez".
Anexo. Aval del proceso de consentimiento informado
Este documento es un instrumento cuyo objetivo fundamental va encaminado a proteger los derechos del paciente, respetar su dignidad e integridad y recibir su autorización consciente e informada,o en su defecto, la de sus representantes válidos para utilizar los procederes que se corresponden con su situación de salud, para lo cual se tienen en cuenta los principios éticos de nuestro Sistema Nacional de Salud, y los internacionalmente aceptados de Bioética y Derechos Humanos de la UNESCO.
El o (la) que suscribe ---------------------------------------- como paciente.
O, ---------------------------------- como madre/ padre / tutor / o representante válido
del menor: ------------------------------------ en pleno uso de mis facultades, libre y voluntariamente, declaro que he sido debidamente informada (o) por el médico de asistencia, el (la) Dr. (Dra.) -------------------------------------- quien me explicó:
1. El tratamiento que necesito:
------------------------------------------------------------------------------------------------------------------------------------
2. Y en consecuencia, autorizo al (la) Dr. (Dra.) ----------------------------------------------------
3. Para que realice el procedimiento diagnóstico/terapéutico denominado ------------------------------------------------------------
4. Los procederes de tratamiento medicamentoso/quirúrgico/ortodóncico/logopédico/ se me han explicado con anterioridad, y considero que he sido informado en términos comprensibles lo que me ha permitido preguntar y resolver mis dudas al respecto y obtener toda la información que he considerado necesaria, por esto, entiendo, que a pesar de los posibles riesgos, estos procederes son necesarios, y van encaminados a mejorar el estado de salud de quien los requiere.
6. Estoy satisfecho (a) con la información que se me ha proporcionado, considero que los derechos del paciente son respetados por lo que doy mi consentimiento para que se realice el tratamiento propuesto.
7. Este consentimiento puede ser revocado por mí, sin necesidad de justificación alguna, en cualquier momento antes de realizarse el proceder y se me ha aclarado que esto no afectará la relación del paciente con su médico de asistencia.
8. Y para que así conste, después de leído este documento de trabajo, firmo el presente original con duplicado, cuya copia se me proporciona.
Dado en ———————— a los—— de ————— de 2 ———
__________________________ __________________________________
Firma del paciente Firma del representante válido
______________________________ ______________________________ Firma del médico/Firma del testigo
REFERENCIAS BIBLIOGRÁFICAS
1. Lorda PS. Júdez-Gutiérrez. Bioética para clínicos. Instituto de Bioética de la Fundación de Ciencias de la Salud. Med Clin (Barc). 2001;117:99-106.
2. Galán JC. La responsabilidad médica y el consentimiento informado Rev Med Uruguay. 1999;15:5-I 2.
3. Escobar MT. Consentimiento Informado en Odontología y sus especialidades. Cali: Impresora Feriva; 2009.
4. Acosta Sariego JR. Los árboles y el bosque. Texto y contexto bioético cubano. La Habana: Publicaciones Acuario. Centro Félix Varela; 2009. p. 28-9.
5. Pérez GD. Consentimiento Informado en Cirugía General. Revista del Centro de Bioética "Juan Pablo II". 2009;9-13.
6. Lorda PS. Bioética y consentimiento informado en la atención sanitaria. Historia, teoría y práctica. España: Universidad de Santiago de Compostela. Instituto de Medicina Legal; 1996.
7. Tribunal Internacional de Nüremberg. Código de Nüremberg. En: Mainetti JA. Ética Médica. La Plata, Argentina; 1989.
8. Vega Monteagudo C. Consentimiento informado y compromiso profesional. En: Colectivo de autores. Ensayos de Bioética III. Edit. Barcelona: Fundación MAPFRE; 2003. p. 193-208.
9. Cecchetto S. Teoría y práctica del consentimiento informado en el área neonatal. Argentina: Ediciones Suárez. Serie Filosofía; 2001. p. 21-7.
10. Comisión Nacional para la protección de los seres humanos sometidos a investigaciones. Reporte Belmont, Congreso de los Estados Unidos de América; 1978.
11. Beauchamp TL, Childress JF. Principios de Bioética Médica. Barcelona: Mesón; 1999.
12. Ministerio de Salud Pública de Cuba: Principios de la Ética Médica Cubana. La Habana. Editora Política; 1983:4. En Resolución Ministerial no.138 de 2009, MINSAP.
13. Declaración Universal sobre Bioética y Derechos Humanos. Organización de las Naciones Unidas para la Educación, la Ciencia y la Cultura. División de la Ética de las Ciencias y de las Tecnologías. Sector de Ciencias Humanas y Sociales 1, rue Miollis-75732 París Cedex 15 -Francia. UNESCO; 2006.
14. Garrafa V. Bioética de intervención. Conferencia dictada en el Aula Magna de la Universidad de La Habana. La Habana: Universidad de La Habana; jun. 2010.
15. Garrafa V, Kottow M, Saada A. Propuesta pedagógica del programa de maestría y doctorado en bioética de la Unb-enfoque en el pensamiento latinoamericano y en la declaración de la UNESCO. Conferencia dictada en el Aula Magna de la Universidad de La Habana. La Habana: Universidad de La Habana; jun. 2010.
16. Garmendía Hernández G. Cirugía Maxilofacial pediátrica. En: Colectivo de autores. Manual para los procedimientos de diagnóstico y tratamiento en cirugía maxilofacial. Dirección Nacional de Estomatología. Ciudad de La Habana. Cuba: MINSAP; feb-1987.
17. Garmendía Hernández G. Malformaciones congénitas. En: Colectivo de autores. Guías prácticas de Estomatología. Ciudad de La Habana: ECIMED; 2003. p. 355-63.
18. Garmendía Hernández Georgia, Felipe Garmendía Ángel Mario, Vila Morales Dadonim. Propuesta de una metodología de tratamiento en la atención multidisciplinaria del paciente fisurado labio-alveolo-palatino. Rev Cubana Estomatol [revista en la Internet]. 2010[citado 12 sep 2012];47(2):143-1562010. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75072010000200003&lng=es&nrm=iso&tlng=es
19. Garmendía Hernández G, Felipe Garmendía AM, Vila Morales D. Queilonaso y estafilorrafia precoz en un tiempo quirúrgico. Resultados posoperatorios 1990-2006. Revista Haban de Cienc Méd [revista en la Internet]. 2008 Mar [citado 3 abril 2012];7(1). Disponible en: . http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1729-519X2008000100007&lng=es
20. Tealdi JC. Diccionario latinoamericano de bioética. UNESCO-Red Latinoamericana y del Caribe de Bioética. Bogotá: Universidad Nacional de Colombia; 2008.
Recibido: 21 de noviembre de 2012.
Aprobado: 13 de enero de 2013.
Dra. Georgia Garmendia Hernández. Hospital Pediátrico Universitario «Juan Manuel Márquez». La Habana, Cuba. Correo electrónico:georgia.garmendia@infomed.sld.cu