INTRODUÇÃO
A psoríase é uma doença inflamatória crônica e suas lesões clássicas caracterizam-se por placas eritematosas espessas bem circunscritas cobertas com escamas prateadas aderentes, que envolvem as extremidades e superfícies extensoras de maneira simétrica. Cotovelos, joelhos e couro cabeludo são comumente afetados.1
A idade média de início da psoríase pode variar entre 35,14 ± 16,16 anos. A proporção entre homens e mulheres pode ser de 1,3: 1 e 23,1 % dos pacientes apresentavam história familiar positiva de psoríase.2
O diagnóstico diferencial clínico da psoríase oral pode incluir micose fungóide, síndrome de papillon-lefevre, eritroplasia, carcinoma de células basais, eritema migratório. Atualmente não existe cura para a psoríase havendo diversos tratamentos propostos, desde esteróides tópicos, compostos retinóides e tracomilo.1,3
Relatos raros de psoríase, com aspectos clínicos incomuns são descritos na literatura. O objetivo deste artigo é descrever um caso de paciente com psoríase exclusiva em cavidade oral.
APRESENTAÇÃO DO CASO
Paciente do sexo feminino, solteira, 16 anos, feoderma, estudante, tabagista e etilista social. Chegou à clínica de propedêutica estomatológica com queixa de “mancha que incomodava ao comer”. Clinicamente a paciente apresentava uma placa leucoplásica, exofítica de margens regulares, bem delimitada em lado direito do ápice lingual respeitando a linha média, medindo 20 mm em seu maior diâmetro (Fig. 1, A).
Apresentava também uma úlcera de bordas elevadas, margens regulares e bem delimitadas medindo 18 mm em seu maior diâmetro, em mucosa jugal direita (Fig. 1, B).
Ambas as lesões apresentavam sintomatologia dolorosa durante a mastigação. Na sua história familiar não havia precedentes quanto a esse tipo de lesão.
Para definir o diagnóstico optou-se por biópsia excisional da lesão em lingua. Os exames pré-operatórios solicitados foram coagulograma e hemograma. Os exames tiveram resultados satisfatórios com exceção do hemograma no qual foi detectado presença de anemia. Valores Hgb: 8,9 g/dL; VCM: 70,24 fL; HCM: 21,7 pg; CHCM: 30,9 %; RDW: 19,2 %, tempo de tromboplastina parcial ativada e tempo de protrombina dentro dos valores de referência.
Após a cirurgia (Fig. 1, C) a peça cirúrgica foi encaminhada para análise histopatológica.
Uma semana após a realização da biópsia a paciente retornou para remoção de pontos e constatou-se novas lesões como manchas, eritematosas, com margens regulares, bordos definidos, com sintomatologia dolorosa em palato; a paciente relatou que as lesões surgiram após quatro dias do procedimento cirúrgico (Fig. 1, D).

Fig. 1 A: Lesão em ápice lingual. B: Lesão em mucosa jugal direita . C: Sutura após procedimento cirúrgico. Retorno após uma semana realizada a biópsia. D: Novas lesões eritematosas.
No laudo do exame histopatológico observou-se mucosa oral exibindo superfície ulcerada [Setas pretas (HE, 40X)] e projeções epiteliais alongadas (Fig. 2, A), exocitose intensa [Asteriscos (HE, 100X)] (Fig. 2, B), composto misturado de infiltrado inflamatório intenso de neutrófilos, linfócitos e plasmócitos na lâmina própria subjacente [Asterisco amarelo (HE, 100X)] (Fig. 2, C), na superfície também é evidente a presença de microabcessos de neutrófilos [Círculo preto (HE, 400X)] (Fig. 2, D). Com o diagnóstico final de mucosite psoriasiforme, a paciente recebeu esclarecimento acerca do tratamento e prognóstico; na oportunidade encaminhou-se a mesma ao dermatologista e no retorno ficou evidente que a paciente não apresenta outros sinais ou sintomas de psoríase em pele, unhas, couro cabeludo e articulações; suas manifestações limitam-se apenas à cavidade oral.
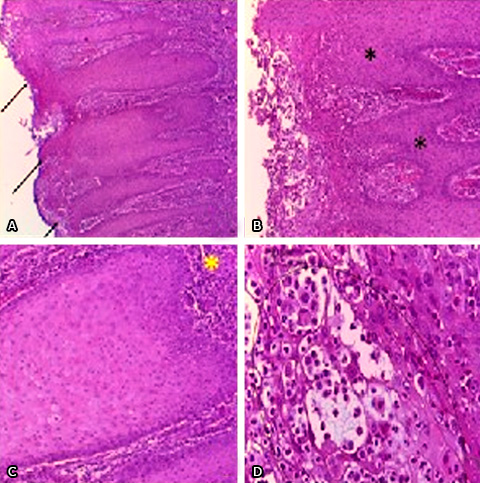
Fig. 2 A: Mucosa oral exibindo superfície ulcerada (Setas pretas [HE 40X]) e projeções epiteliais alongadas. B: Intensa exocitose (Asteriscos [HE, 100X]). C: Composto misto de infiltrado inflamatório intenso de neutrófilos, linfócitos e plasmócitos na lâmina própria subjacente (Asterisco amarelo [HE, 100X]). D: Microabcessos de neutrófilos (Círculo preto [HE, 400X]).
O tratamento escolhido para as lesões de psoríase foi aplicação tópica de valerato de betametasona 1 mg/g durante três semanas.
Após duas semanas de tratamento a paciente retornou para reavaliação clínica e constatou-se sucesso na terapêutica escolhida. As lesões haviam regredido (Fig. 3). A paciente segue em proservação de dois anos e não houve presença de lesão cutânea.
DISCUSSÃO
A psoríase é um complexo multissistêmico crônico, inflamatório, distúrbio da pele que causa vasodilatação e hiperproliferação de queratinócitos, cuja expressão clínica inclui uma pele espessa e eritematosa, muitas vezes coberta por escamas cinza-prata. A psoríase é uma doença única, na qual coexistem respostas autoimunes e autoinflamatórias e o equilíbrio entre os dois componentes é essencial para determinar sua apresentação clínica e histopatológica.4
Epidemiologicamente, a prevalência geral de psoríase pode ser entre 1,8-3,1 %, ocorrendo com maior frequência com o avançar da idade. No caso apresentado, observou-se uma paciente muito jovem, sem histórico familiar ou pessoal de outras lesões. As lesões orais podem ser divididas em duas grandes categorias: placas brancas ou eritematosas à ulcerações.1,5,6 Em nosso paciente, clinicamente, foram evidenciadas placas, ulcerações e manchas.
Quando do aparecimento da psoríase oral, o mesmo é feito quando o curso clínico das lesões orais se assemelham àquelas da doença de pele.7,8,9,10 No entanto, existe relato isolado de psoríase oral onde as lesões surgem em pacientes sem lesões de pele, como o observado em nosso caso.11
As lesões de psoríase oral podem estar associadas à outras alterações. Estudos que tiveram como objetivo testar se a frequência de lesões orais tinham correlação estatística ou não com a condição de psoríase cutânea observaram que as lesões orais significativamente associadas à psoríase eram a língua fissurada e língua geográfica.12,13,14 Há estudos que observaram clinicamente que a língua geográfica é uma lesão sintomática com um halo espesso e que ao contrário de boa parte das pesquisas, a língua dos pacientes com psoríase são assintomáticas e apresentavam lesões severas com maior perda de papilas e que seriam associadas à língua fissurada grave, sugerindo que alguns casos de língua geográfica poderiam representar verdadeira psoríase oral e alguns casos poderiam representar apenas língua geográfica.15,16 No caso apresentado, nenhuma outra alteração oral foi observada.
Uma gama de agentes está disponível para o tratamento sintomático da psoríase. Pacientes com psoríase leve a moderada geralmente recebem tratamentos tópicos que modulam a transcrição gênica, inibem a proliferação celular e promovem a diferenciação dos queratinócitos. Os principais agentes tópicos incluem: corticosteróides, retinóides, como o tazaroteno, inibidores da calcineurina, como o tacrolimus, análogos da vitamina D, como o calcipotrieno ou o calcitriol, e combinações como o calcipotriol e o dipropionato de betametasona. Para psoríase mais grave, a fototerapia em combinação com medicamentos orais sistêmicos, como o metotrexato, a acitretina ou a ciclosporina, é tipicamente prescrita.17 Baseado em evidências, um estudo observou a eficácia de alguns tratamentos para a psoríase como os ésteres de ácido fumárico, o metotrexato, etanercept.18 No caso apresentado, optou-se pela excisão da placa e tratamento da úlcera e manchas com corticosteroide tópico, obtendo-se sucesso com a terapêutica.
As manifestações orais da psoríase não são patognomônicas, já que estão presentes em diversas doenças, principalmente quando não há evidência dermatológica. Quando de suspeita de psoríase oral, a biópsia deve ser realizada juntamente com a exclusão de outras lesões quando da confirmação pelo histopatológico de lesão psoriasiforme. Um plano de tratamento adequado deve ser realizado dependendo da gravidade das lesões e a proservação deve ser feita junto com a equipe de dermatologia, quando for o caso, com a finalidade de obtenção de sucesso na terapêutica.















