Introducción
Los tejidos blandos de mayor grosor no solo tienen un mayor volumen de la matriz extracelular y de colágeno, sino también aumento de la vascularización, que mejora la eliminación de los productos tóxicos, favorece la respuesta inmune y la migración de factores de crecimiento.1
El aumento de tejidos blandos alrededor de implantes dentales es un procedimiento que se realiza predominantemente por razones estéticas;2,3 sin embargo, también se ha propuesto para corregir quirúrgicamente los defectos alveolares localizados,4 y para disminuir la pérdida de hueso crestal.5 Por estas razones, el uso de injertos de tejido blando se ha convertido en un elemento fundamental de la cirugía plástica periodontal y de la colocación de implantes. De acuerdo con una reciente revisión sistemática,6) los injertos de tejido conectivo subepitelial (ITCS) autógeno, se consideran el patrón de oro para aumentar las dimensiones del tejido blando en sitios de implantes, sin embargo, estos presentan algunas limitaciones y/o desventajas como:
La altura, la longitud y el grosor del tejido donante varían con las diferentes dimensiones anatómicas de la bóveda palatina.7
El espesor longitudinal está limitado por factores anatómicos tales como, exostosis, nervios palatinos y vasos sanguíneos.8
Se requiere un sitio quirúrgico donante, lo que aumenta la morbilidad del paciente.9,10
Con el fin de reducir estas complicaciones y/o desventajas, se han desarrollado sustitutos de tejidos blandos de diferentes orígenes, por ejemplo, injertos de tejidos blandos xenogénicos como las matrices basadas en colágeno derivadas de porcino. Originalmente, estas matrices de colágeno se introdujeron para promover la regeneración del tejido queratinizado y fueron utilizadas posteriormente para los procedimientos de cobertura radicular.2 Debido a su potencial para aumentar el espesor gingival en términos de cobertura de recesiones, la investigación se centró más en su uso como sustitutos de los ITCS en cirugías de aumento de volumen de tejido blando.
La literatura sobre el uso de xenoinjertos de tejido blando, en remplazo de los ITCS, conjunto a los procedimientos de colocación de implantes es limitada; lo cual se puede atribuir a la ausencia de una técnica estandarizada y replicable para observar los cambios volumétricos en los tejidos blandos, ya sea porque los cambios incluyeron procedimientos complicados y que consumían mucho tiempo,6 o porque las evaluaciones eran muy sencillas en las que solo se utilizaba una sonda periodontal.10 Las nuevas técnicas de medición se basan en sistemas tridimensionales con tecnología de diseño y fabricación computarizadas (CAD/CAM), las cuales han mostrado precisión y alta reproducibilidad para medir los cambios dimensionales en defectos de la cresta alveolar.11,12,13)
El objetivo del presente estudio fue comparar los cambios dimensionales de los tejidos blandos peri-implantarios en la zona estética, después del uso en una segunda etapa quirúrgica de injertos de tejido conectivo autógeno comparados con una matriz de colágeno xenogénica, después de 3 meses de cicatrización. Como un objetivo secundario se buscó comparar los injertos de tejido blando autólogo y matrices xenogénicas, en términos de complicaciones posoperatorias, que incluyeran dolor y exposición del injerto.
Métodos
Tipo de estudio y pacientes
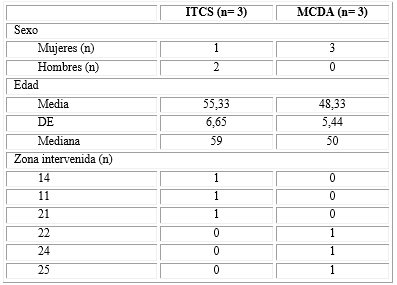
El presente estudio se diseñó como una serie de casos, observacional, de tipo descriptivo, que incluyó 6 pacientes del posgrado de Periodoncia de la Universidad Nacional de Colombia, sede Bogotá (4 mujeres y 2 hombres), que fueron asignados al azar a dos modalidades de tratamiento, un grupo control con los que se utilizó un ITCS, y un grupo experimental en los que se utilizó una matriz de colágeno acelular porcina (MCDA), y fueron seguidos por un período de 90 días.
Los pacientes fueron seleccionados de acuerdo con criterios de inclusión y exclusión específicos.
Criterios de exclusión
Pacientes fumadores.
Pacientes con alteraciones médicas no controladas.
Mujeres embarazadas.
Pacientes con enfermedades que afectan el metabolismo del colágeno.
Pacientes que fueran sometidos previamente a aumento del reborde alveolar con tejidos blandos en la zona peri-implantaria.
Pacientes con historial de quimioterapia y/o radioterapia.
Cada paciente recibió instrucciones verbales y escritas, y firmó el consentimiento informado; se siguieron los lineamientos de la Declaración de Helsinki. El proyecto contó con el aval institucional del Comité de Ética de la Facultad de Odontología de la Universidad Nacional de Colombia (Acta #11-18 del 07 de junio de 2018).
Procedimiento clínico y seguimiento
Antes de la cirugía y a los 90 días, se tomaron impresiones por la misma persona, utilizando silicona de adición (Elite HD+ Zhermack®, Badia Polesine, Italia) de los sitios injertados incluyendo al menos los dos dientes vecinos. Las impresiones fueron vaciadas con yeso tipo IV (Elite Rock, Zhermack®, Badia Polesine, Italia).
Procedimientos quirúrgicos
Se realizó asepsia y antisepsia del campo operatorio; los pacientes fueron anestesiados con lidocaína al 2 % más epinefrina al 1:80.000 (Ropsohn Laboratorios Ltda., Bogotá D.C., Colombia), se realizó una incisión intrasulcular alrededor de los dientes vecinos y una incisión crestal sobre el reborde desdentado y después con un periostótomo se levantó un colgajo a espesor total por vestibular.
Grupo con injerto de tejido conectivo subepitelial
Para realizar la toma del injerto de tejido conectivo, a nivel del paladar en zona de premolares y primer molar, se utilizaron dos líneas de incisión que formaban una L, cuyas dimensiones correspondían a las dimensiones del defecto a tratar. Después de elevar un colgajo superficial, con la hoja de bisturí paralela al eje longitudinal de los dientes, se profundizaron las incisiones hasta el periostio y posteriormente con otra hoja de bisturí inclinándola de manera perpendicular se liberó el injerto. Una vez retirado, se colocó el injerto sobre una gasa humedecida y se eliminó el tejido con apariencia clínica de ser tejido adiposo o glandular. El grosor del injerto varió entre 1,5 mm a 2,0 mm
Cualquier sangrado en el paladar fue controlado en primera medida mediante compresión con una gasa estéril, y posteriormente se colocó una pasta con ácido tranexámico que se obtuvo de macerar una tableta de ácido tranexámico de 500 mg (Ropsohn Laboratorios Ltda, Bogotá DC, Colombia) mezclada con suero fisiológico.
El injerto fue fijado a la zona receptora mediante una sutura no reabsorbible (polipropileno 4-0, Assut Medical Ltda, Cajicá, Colombia); y a nivel de la zona donante se suturó con seda 3-0 (Assut Medical Ltda, Cajicá, Colombia) realizando puntos suspensorios.
Grupo con matriz de colágeno acelular porcina
En todos los pacientes se utilizó una matriz de 15 mm x 20 mm con un espesor de 1,2 a 1,7 mm según la casa comercial (Mucoderm®, Biomateriales Botiss GmbH, Zossen, Alemania).
La matriz fue hidratada con suero fisiológico durante 5-10 min para posteriormente ser cortada con tijeras al tamaño del defecto a tratar, sus bordes fueron levemente redondeados para prevenir la perforación del tejido gingival durante el cierre del colgajo.
La matriz fue posicionada de tal manera que sus poros quedaran en íntimo contacto con el lecho perióstico y se inmovilizó suturando la matriz al periostio con puntos suspensorios o suturas cruzadas.
Para ambos grupos, se retiró el tornillo de cierre del implante, se irrigó con abundante suero fisiológico y se posicionó el tornillo de cicatrización o pilar de temporalización, y posteriormente se suturó con Polipropileno realizando puntos simples. A todos los pacientes se les dieron recomendaciones y se les indicó el uso de clorhexidina digluconato al 0,2 % (Clorhexol®, Laboratorios Farpag SAS, Bogotá DC, Colombia), enjuagues de 10 mL, cada 12 h, durante 30 s en boca, 20 min después del cepillado dental, durante 7 días; y se les prescribieron analgésicos (ibuprofeno, Advil®, Pfizer Laboratories, Bogotá, Colombia), de 3 a 7 días según el dolor.
Los pacientes fueron citados a los 7 días para control posoperatorio, si eran del grupo control, se retiraron los puntos de la zona donante y para ambos grupos se retiraron a los 15 días los puntos de la zona receptora.
A las 12 h, 7, 30 y 90 días se evaluó el dolor experimentado tanto en la zona receptora como en la zona donante (grupo control) mediante la escala visual analógica (EVA), siendo un valor de 0 sin dolor, de 1 a 3 se consideró un dolor leve, de 4 a 6 como moderado y por encima de 7 como severo y/o intenso.
Evaluaciones de seguridad
Cualquier evento adverso y/o complicación como cierre inadecuado de la herida, dehiscencia de la sutura, presencia de inflamación, eritema, supuración y exposición del injerto se registraron durante todo el período de estudio.
Medidas tridimensionales
Los modelos obtenidos en yeso tipo IV, fueron escaneados mediante tecnología CAD/CAM (D500 3D dental scanner - 3Shape, Copenhague, Dinamarca). Las imágenes de la línea de base y de los 90 días fueron superpuestas utilizando como puntos de referencia las superficies dentales adyacentes. Tras la definición de regiones específicas de interés, a partir de la posición más coronal y central donde se realizó el aumento de volumen de tejidos blandos, se tomaron 6 mm en sentido vertical y posteriormente el software calculó cada 2 mm en sentido horizontal, los cambios volumétricos medidos en milimetros, obteniendo tres medidas diferenciales por cada paciente (a los 2, 4 y 6 mm).
Análisis estadístico
La media, la desviación estándar y los valores de cada uno de los seis pacientes, se utilizaron para describir las variables de escala continua. Se aplicaron métodos estadísticos no paramétricos. Las diferencias entre los grupos de tratamiento se evaluaron con la prueba de Mann-Whitney, y dentro de un grupo de tratamiento, con la prueba de rangos con signos de Wilcoxon; un valor p< 0,05 fue considerado como estadísticamente significativo.
Resultados
Los 6 pacientes que fueron incluidos en este estudio, tenían una edad media de 51,83 ± 7,05 años (rango 41 a 61 años).
Tres pacientes (edad media 55,33 ± 6,65 años) recibieron un ITCS (grupo control), y en los otros tres pacientes (edad media 48,33 ± 5,44) se utilizó una matriz de colágeno acelular porcina, MCDA, grupo experimental (tabla 1).
Grosor de los tejidos blandos
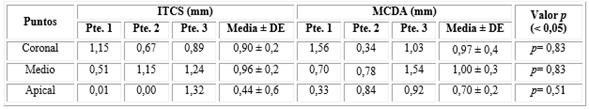
Los cambios entre la línea base y a los 90 días, revelaron un aumento medio en el grosor del tejido de 0,77 mm (0,0; 1,3) (ITCS) y 0,89 mm (0,3; 1,5) (MCDA).
En el punto más coronal, el aumento fue de 0,90 mm (0,6; 1,1) (ITCS) y 0,97 mm (0,3; 1,5) (MCDA) (p= 0,827); en el punto medio fue de 0,96 mm (0,5; 1,2) (ITCS) y 1,00 mm (0,6; 1,5) (MCDA) (p= 0,827); y en el punto más apical fue de 0,44 mm (0,0; 1,3) (ITCS) y 0,69 mm (0,3; 0,9) (MCDA) (p= 0,513); no se encontraron diferencias estadísticamente significativas entre MCDA y ITCS para los cambios dimensiones obtenidos a los 90 días (tabla 2).
Medidas de resultado informadas por el paciente
Zona receptora
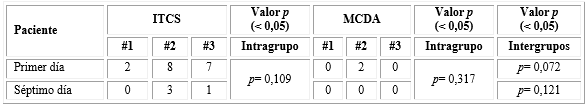
Se encontró una puntuación más alta de dolor posoperatorio para el grupo ITCS al primer y séptimo días, en comparación con el grupo MCDA, sin ser estadísticamente significativo (p= 0,072 y p= 0,121). Tampoco se observaron diferencias estadísticamente significativas intragrupo, entre el primer y séptimo días de posoperatorio, ITCS (p= 0,109) y MCDA (p= 0,317). Ningún paciente refirió dolor a los 30 y 90 días (tabla 3).
Zona donante
En el primer día de posoperatorio, los pacientes del grupo ITCS, refirieron mayor dolor en la zona donante (=7,0) que en la zona receptora (= 5,66); de igual manera al séptimo día de posoperatorio, se observó mayor dolor en la zona donante (= 2,33) que en la zona receptora (= 1,33). No existen diferencias estadísticamente significativas intragrupo, entre el primer y séptimo días de posoperatorio (p= 0,109) (tabla 4).
Evaluaciones de seguridad
Todos los pacientes presentaron un cierre adecuado de la herida, ningún paciente presentó dehiscencia de la sutura, supuración y/o exposición del injerto o la matriz.
Una paciente del grupo control (ITCS), fue en la única que se colocó un diente temporal sobre el implante de forma inmediata; al séptimo día de posoperatorio presentaba dolor, inflamación, migración apical del margen gingival y ligera isquemia; por lo cual el rehabilitador oral del caso modificó el contorno cervical de la restauración. Una vez modificado este contorno los signos mencionados desaparecieron.
Discusión
En el pasado, se han sugerido diferentes tiempos para realizar este tipo de procedimientos: el mismo día de la cirugía,14,15 o durante la segunda fase quirúrgica;12,16,17 sin embargo esta elección depende de la decisión clínica del operador, la necesidad clínica y la aceptación del paciente. De igual manera, existen diversos tipos de materiales para optimizar el grosor gingival: matrices de colágeno,6,12,18) y los injertos de tejido conectivo subepitelial.14,15,16 Un estudio clínico ha demostrado un aumento de hasta 1,3 mm en el grosor de los tejidos blandos utilizado ITCS, después de un año de seguimiento;14 otro informa una ganancia media inmediatamente después del procedimiento de 1,07 mm (DE 0,49), y al año de 0,97 mm (DE 0,48).15
En el estudio realizado de Thoma y otros,13 con una muestra de 20 pacientes, en el que se evaluaron los cambios dimensionales mediante modelos en yeso, los cuales fueron escaneados para fabricar mediante tecnología CAD/CAM placas individualizadas con aberturas estandarizadas, se observó que la ganancia media a los 3 meses fue de 0,8 ± 2,2 mm, con una mediana de 1,5 mm en el punto vestibular, y de 1,6 ± 2,6 mm, con una mediana de 1,8 mm a nivel apical; lo cual difiere de nuestros resultados, debido a que la ganancia media que se encontró en el presente estudio fue de 0,90 ± 0,2 mm, con una mediana de 0,89 en el punto vestibular, y a nivel medio de 0,96 ± 0,2 mm, con una mediana de 1,14 mm, que correspondería básicamente a la medida infortada como apical por Thoma y otros.13
En este mismo estudio por Thoma y otros, 2016,13 los resultados del grupo en que se utilizó una matriz de colágeno mostraron una ganancia media a los 3 meses de 1,1 mm ± 1,4, con una mediana de 1,0 mm a nivel vestibular, y de 0,9 mm ± 1,9, con una mediana de 0,0 mm a nivel apical; estos promedios son similares a los presentados en este estudio, pero difieren de las medidas medianas.
En el 2017, Zeltner y otros17) realizaron un estudio en 20 pacientes, a 3 meses de seguimiento, comparando las mismas modalidades de tratamiento empleadas en este estudio y usando métodos de medición similares, estos autores encontraron en el área crestal una ganancia media de 0,42 ± 0,74 mm, con una mediana de 0,51 mm para el ITCS, y una media de 0,27 ± 0,26 mm, con una mediana de 0,18 mm para la MCDA; y en el área vestibular se obtuvo una ganancia media de 0,79 ± 0,45 con una mediana de 0,94 mm para ITCS y de 0,77 mm ± 0,74, con una mediana de 0,59 mm para MCDA.
Las diferencias en los resultados encontrados pueden estar relacionadas a diferentes tamaños de muestra y a la discrepancia en los métodos empleados para medir los cambios volumétricos en términos de grosor, debido a que no existe un método estandarizado para evaluar estos cambios.
Las mediciones usando imágenes digitalizadas de modelos pueden presentar ciertas limitaciones:
Las impresiones con siliconas de adicción, aunque presentan una estabilidad dimensional (0,05-0,2 mm/24 h) y una mayor recuperación elástica (99,8 %) en comparación con otros materiales de impresión, liberan hidrógeno que forma burbujas, por lo cual su vaciado se debe realizar de 30 a 60 min después de ser utilizada.19
El yeso tipo IV, puede presentar una expansión lineal de hasta 0,10 % según la American Dental Association, y de 0,15 % según las normas ISO.20
Algunos escáneres intraorales como el que se utilizó en este estudio requieren el uso de un polvo sobre los modelos dentales, con la finalidad de evitar reflejos y crear una superficie medible, sin embargo, el grosor del polvo no homogéneo puede transformar ligeramente el contorno de la zona evaluada.21
En cuanto a las medidas de dolor posoperatorio referidas por los pacientes, estas se registraron utilizando la EVA, por lo cual los resultados son subjetivos y no se pueden extrapolar a otros estudios, teniendo en cuenta que existen diferencias en las poblaciones cuando se comparan umbrales de dolor y tolerancia de niveles de dolor. En este estudio, las puntuaciones según la EVA, fueron superiores para el grupo ITCS tanto en la zona receptora como en la zona donante, lo que concuerda con otro estudio similar.12