Introducción
El trauma es una enfermedad y, como tal, en ella encontramos al huésped (el paciente) y a un vector de transmisión (vehículo de motor, arma de fuego, etcétera).1) En la actualidad el trauma representa uno de los principales problemas de salud a nivel global2 y las lesiones traumáticas son una causa importante de morbilidad, mortalidad y pérdida económica.3)
El trauma constituye la primordial causa de muerte en los primeros 40 años de la vida humana.4Campolo y otros5 exponen que la Organización Mundial de la Salud lo define como un “daño intencional o no intencional causado al organismo por una brusca exposición a fuentes de energía que sobrepasan su margen de tolerancia”.
Por ser la zona anatómica más expuesta del cuerpo, la región maxilofacial es vulnerable a traumas. El patrón de estas lesiones depende del mecanismo de producción, la magnitud, la dirección de la fuerza de impacto y el sitio anatómico. Por lo general se ven afectados los tejidos de la cara, desde el hueso frontal hasta la mandíbula;6,7,8 y con variedad en los modos de presentación: desde laceraciones hasta fracturas complejas del esqueleto maxilofacial.8
Los traumas faciales pueden ocurrir de forma aislada, pero según estimaciones, más del 50 % de estas lesiones aparecen relacionadas con múltiples traumatismos en la cabeza, el tórax, el abdomen, la columna vertebral y las extremidades,8,9 lo cual complica el cuadro clínico del paciente en muchas ocasiones y hace necesaria la atención conjunta de varios especialistas, entre ellos, otorrinolaringólogos, oftalmólogos, cirujanos plásticos, neurocirujanos y cirujanos generales.10
La causa de estas lesiones es heterogénea y ha sido ampliamente descrita en la literatura.7,8,11,12 Los accidentes automovilísticos, la violencia interpersonal, caídas, accidentes laborales, deportivos, industriales y las lesiones por armas de fuego, son algunas de las causas más frecuentes.13
La incidencia y prevalencia de los traumas maxilofaciales está en ascenso en todo el mundo. La creciente afluencia a los servicios de urgencia de pacientes que presentan estas lesiones es un tema preocupante para los profesionales de la rama, por la proximidad de las lesiones al sistema nervioso central, vías respiratorias y digestivas.6,8 Hay que destacar que la cara es importante para la apariencia, por lo que fallos en el diagnóstico y manejo de estas lesiones pueden conducir a alteraciones estéticas, dificultades masticatorias, sensoriales, trastornos visuales y hasta la muerte.14
El manejo inicial de los traumas maxilofaciales constituye un reto para los médicos que trabajan en el área de urgencia. Todo profesional que se enfrenta a la atención de estos pacientes debe tener los conocimientos necesarios de evaluación clínica, estudio de imágenes, tratamiento inicial y la capacidad de efectuar una adecuada priorización de los casos.15
La utilización de herramientas que garanticen una valoración adecuada de la gravedad anatómica y funcional, supervivencia y mortalidad de los lesionados, permite la estratificación de los pacientes y la toma de decisiones acertadas para su tratamiento más efectivo en el área hospitalaria según requiera.16
En la actualidad el uso de herramientas para evaluar la gravedad de la lesión se ha convertido en una norma en los protocolos contemporáneo de manejo del trauma.17 Sumado a la creación de estándares clínicos para el tratamiento de traumas, se han desarrollado una serie de métodos que incluyen escalas, índices, gráficos y puntuaciones, para caracterizar las lesiones en un paciente, homogeneizar los criterios sobre su evolución y el pronóstico y la calidad de vida que les espera, según la gravedad de las lesiones. Las mediciones con estos instrumentos pueden realizarse a nivel prehospitalario y a nivel de unidad de trauma. Los criterios involucrados en tales métodos se pueden agrupar en anatómico, fisiológico o una combinación de ambos.12,16,18
Estos criterios los podemos ver incluidos en métodos muy utilizados a nivel global como: la Escala Abreviada de Lesiones (EAL) diseñada por la Asociación Americana de Medicina Automotriz, que clasifica múltiples escenarios de lesiones según nueve regiones anatómicas; el Puntaje de Gravedad de Lesiones (PGL), constituye otro sistema de puntuación con base anatómica; mientras el Índice de Gravedad de la Lesión Traumática (IGLT) es un sistema de puntuación más completo, que utiliza datos anatómicos, fisiológicos, demográficos y el mecanismo de la lesión. Asimismo, otros métodos son la Nueva Puntuación de Gravedad de la Lesión (NPGL) y la Puntuación del Trauma Pediátrico (PTP), por solo mencionar algunos.17,19,20,21
La mayoría de estos sistemas de puntuación de gravedad de la lesión están diseñados sobre la base de la EAL y el PGL.22 Según los enfoques anatómicos, funcionales y estéticos de manejo del trauma maxilofacial, la EAL y el PGL no ayuda mucho en la caracterización de las lesiones maxilofaciales. Esto ha llevado al desarrollo de varios sistemas exclusivos de puntuación de trauma maxilofacial en las últimas tres décadas.17,19,23,24
Desde finales de la década de los ochenta del siglo pasado hasta nuestros días, han existido varios intentos de poner en marcha escalas de gravedad del trauma facial. Pueden mencionarse el Puntaje Cooter y David (PCD)18 como el más antiguo del que se tiene referencia, creado en 1989,y que se basó en códigos alfanuméricos, donde el alfabeto representaba la región anatómica, y el número la gravedad de la lesión. En el 2006 surgió el Puntaje de Gravedad de la Lesión Maxilofacial (PGLM). En el propio año, Bagheri y otros19 propusieron la Escala de Severidad de la Lesión Facial (ESLF) y concluyeron que era un método de fácil utilización, que predice de forma confiable la gravedad de la lesión y que, además, es un indicador de la estancia hospitalaria. La Escala de Severidad de Fractura Facial (ESFF), presentada en 2010, se derivó de calificaciones numéricas asignadas para lesiones en 41 sitios anatómicos maxilofaciales diferentes. Por último, en el 2012 surgió el Modelo ZS, para clasificar fracturas craneofaciales complejas.24
No hay dudas de que la aplicación temprana de estos puntajes o calificadores en los servicios de urgencia, ayuda a la puesta en marcha de los protocolos de atención a los pacientes con traumatismos; es por ello que en los últimos años se ha observado un aumento de su uso. Sin embargo, dada la complejidad de los traumas maxilofaciales, en muchas ocasiones estos instrumentos no llegan a englobar completamente el trauma, sobre todo en lesiones donde se afecta más de una región. Además, se reconoce que muchos especialistas prefieren no profundizar en los requerimientos para su aplicación, algo que está muy relacionado con el escaso conocimiento que se tiene sobre ellos.
Por lo expuesto, se hace necesario profundizar en la comprensión de estas herramientas pronósticas, para lograr su mejor dominio y estandarización, y facilitar la comunicación entre el personal médico encargado del manejo del trauma facial. A partir de esta idea, surgió la motivación de realizar una revisión bibliográfica sobre las herramientas pronósticas más utilizadas en la atención de urgencia para detectar la gravedad del trauma maxilofacial.
Métodos
Se realizó una revisión bibliográfica entre octubre de 2018 y julio de 2019, donde se examinaron libros y artículos publicados en revistas de impacto, en idioma español, inglés y portugués, con atención prioritaria a aquellos que tuvieran cinco años o menos. Se consultaron las bases de datos MEDLINE, Ebsco, PubMed, SciELO, ClinicalKey, utilizando los descriptores: “Abbreviated Injury Scale”, “Advanced Trauma Life Support Care”, “Trauma Severity Indices”, “Maxillofacial Injuries”, “Traumatology”, “Injury Severity Score”, “Indexes”.
Una vez escogida la bibliografía, fue realizado un análisis de contenido de los diferentes artículos y se seleccionó la información más relevante a texto completo de acuerdo con el objetivo del trabajo. Se tuvo en cuenta la calidad metodológica o validez de los estudios. Se recuperaron dos libros y 50 artículos, aunque la revisión se circunscribió solamente a los 33 que mejor describían los elementos estudiados. A partir de la lectura, interpretación, análisis e integración de la información de cada fuente, se reflejaron los resultados en el texto.
Características e importancia de las herramientas pronósticas en la atención de urgencia
El hombre siempre ha estado interesado en predecir o pronosticar acontecimientos futuros, el ámbito de la salud no ha sido la excepción. Con el surgimiento de sistemas predictivos y herramientas que favorecen los diagnósticos, los galenos se han equipado de instrumentos que le permiten orientarse sobre la evolución del enfermo. Por supuesto, los conocimientos clínicos y la experiencia médica no pueden sustituirse por estos materiales, pero esas herramientas sí deben reconocerse como medios útiles para la atención del paciente.
Mediante la implementación de estudios observacionales, los investigadores pueden identificar factores pronósticos que son utilizados para la construcción y validación de herramientas pronósticas (escalas, índices, puntajes). Estas otorgan puntuaciones a los aspectos medidos, según su importancia, para obtener un valor numérico que permita tener una idea general del pronóstico del paciente y poder actuar de manera acertada.25
Actualmente, según González Aguilera y Algas Hechavarría,25 existe un gran número de escalas, modelos y estrategias pronósticas, cuya aplicación a nivel individual y poblacional permite:
Clasificar y estratificar a los pacientes en categorías pronósticas o de riesgo.
Estimar y comparar la calidad de la asistencia proporcionada en las diferentes instituciones.
Guiar la planificación de recursos para la asistencia médica.
Investigar la capacidad técnica y asistencial de las instituciones de salud.
Identificar las formas de tratamiento más efectivas de acuerdo con el grado de gravedad de los enfermos.
Desarrollar investigaciones clínico-epidemiológicas que contribuyan a aumentar el conocimiento en términos de pronóstico, evolución y tratamiento del paciente.
Padrón Sánchez y otros,26) plantean que estos instrumentos deben cumplir con dos características fundamentales: medir el parámetro para el cual fueron creados y ser fáciles de usar, reflejar y procesar, lo que evitaría el consumo de tiempo exagerado en la búsqueda de resultados. A estas características, Ali Ali y otros27 añaden que las herramientas deben ser precisas, fiables y reproducibles. Asimismo, deben poder determinar el nivel de atención al que debe ser remitido el paciente (utilidad en el triaje pre- e intrahospitalario), valorar la evolución del paciente con traumatismos graves, predecir su morbilidad, recoger datos en un registro de pacientes con traumatismos graves para la realización de investigaciones, evaluar la calidad de los servicios teniendo en cuenta la calidad de la atención médica, la estancia hospitalaria y los costes de la atención, así también, evaluar los resultados.
Es beneficioso para los pacientes que se les realice una evaluación multidisciplinaria, precoz y optimizada, acorde con la gravedad de las lesiones que presenten, mediante la implementación de herramientas pronósticas objetivas, estandarizadas, cuantificables y reproducibles, las cuales pueden medir parámetros anatómicos, fisiológicos o combinación de ambos.16,28
Wong y otros22 reconocen que los instrumentos pronósticos que evalúan la gravedad de las lesiones son útiles para monitorear los sistemas de atención al trauma, para la predicción de la mortalidad y para la evaluación del funcionamiento institucional en cuanto al abordaje de estas lesiones.
Por otro lado, Soler Vaillant y Mederos Curbelo29 citan a la doctora Susan Baker, quien expresó en un panel de expertos: “Si usted nunca ha sentido la necesidad de aplicar ningún tipo de sistema de evaluación de gravedad en el traumatizado grave es porque no ha tenido que explicarse a qué se debe la supervivencia del 85 % de los traumatizados en un centro de trauma, comparándola con el 97 % de supervivencia en algún hospital general donde concurren lesionados mucho menos graves”. Asimismo, la doctora Susan Baker señaló que es necesario categorizar la gravedad de las lesiones traumáticas porque permiten clasificar a los pacientes para la remisión o transporte hacia el hospital indicado, tomar decisiones clínicas precisas, iniciar el protocolo de acción para el tratamiento de los traumatizados, evaluar el funcionamiento de los sistemas de tratamiento, reconocer los cambios numéricos de morbilidad y mortalidad de las lesiones y estimar el costo del tratamiento de las lesiones.
Soler Vaillant30 en otra investigación plantea que los sistemas de puntuación para el pronóstico del trauma tienen como objetivos: perfeccionar el campo de la evaluación, señalar el tratamiento efectivo para reducir la morbilidad y la mortalidad y servir como auditoría institucional. Se puede apreciar que el tratamiento efectivo y la reducción de la morbilidad y mortalidad por trauma son tópicos que se repiten y que siguen siendo fundamentales al hablar de puntajes para el pronóstico del trauma.
Sahni18) y Aita y otros31 plantean que los sistemas de puntuación de traumas, diseñados específicamente para la región maxilofacial, tienen como objetivo proporcionar una evaluación más precisa de la lesión, su pronóstico, los posibles resultados del tratamiento, aspectos económicos, duración de la estancia hospitalaria y facilitar la comunicación entre los profesionales de la salud a través de una clasificación estándar.
Puntaje Cooter y David (PCD)
El Puntaje Cooter y David (PCD) es el más antiguo del que se tiene conocimiento. Fue creado en 1989 y se basa en códigos alfanuméricos, donde el alfabeto representa la región anatómica y el número la gravedad de la lesión. Es el único sistema que ha incorporado un componente craneal en la puntuación de gravedad. Si bien la inclusión de este es un sello distintivo del sistema de puntuación, ya que muchas veces los traumas faciales y craneales están estrechamente relacionados, también podría contribuir a una subestimación del traumatismo facial.24
Sistema de Severidad de Fractura Mandibular (SSFM)
Shetty y otros32 hacen referencia a la creación del Sistema de Severidad de Fractura Mandibular por Joos en 1999, cuando propuso un sistema para calificar la severidad de la fractura de la mandíbula. El SSFM asigna puntajes a las características anatómicas y clínicas de la lesión y permite estratificar la gravedad de la lesión, evaluar estrategias de toma de decisiones clínicas, predecir resultados y evaluar la calidad del tratamiento. Sin embargo, desde su surgimiento, se le ha señalado que no ha tenido una evaluación formal para su validez y que además no delimita correctamente las categorías que lo constituyen.
Se debe señalar que en la literatura no ha sido ampliamente difundido el empleo del sistema y únicamente en escasas referencias bibliográficas se aborda el tema; por lo tanto, se considera que no es concluyente su utilidad en la práctica.
Puntaje de Gravedad de la Lesión Maxilofacial (PGLM)
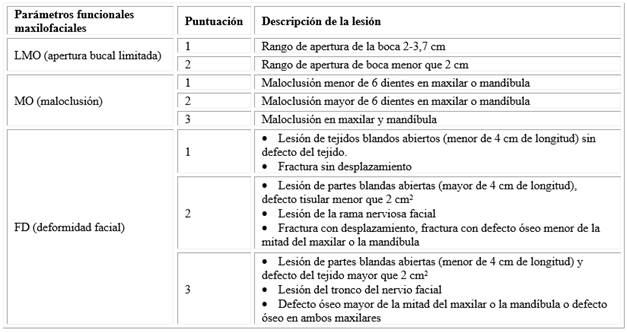
En el 2006 surgió el Puntaje de Gravedad de la Lesión Maxilofacial, el cual fue diseñado para captar las tres puntuaciones más altas de gravedad de lesiones maxilofaciales según el estándar EAL-90, y luego combinarlas con las puntuaciones de gravedad de lesiones para tres parámetros funcionales maxilofaciales: maloclusión (MO), apertura bucal limitada (LMO) y deformidad facial (FD), todos por sus siglas en inglés. Este puntaje puede calcularse de acuerdo con la siguiente fórmula:
En la que A1, A2, A3 son las tres puntuaciones AIS (siglas provenientes del inglés Abbreviated Injury Scale: Escala abreviada de lesiones) maxilofaciales más altas (Cuadro) y MO, LMO, FD son las puntuaciones de los parámetros funcionales maxilofaciales (Tabla 1).24
Cuadro Estándar AIS-90 (revisión de 1990) para escala de lesión facial (exclusión de ojo y oído)
| AIS-90 | Descripción de la lesión |
|---|---|
| 1 | Contusión, laceraciones y avulsiones menores de 25 cm2 de piel, subcutánea y muscular (incluyendo labio, párpado, aurícula y frente) Ruptura de ramas arteriales de la carótida externa Lesiones superficiales de la mucosa bucal y la lengua Fractura de rama, fractura nasal Fractura dental, desplazamiento de los dientes; luxación de dientes Contusión de la articulación temporomandibular |
| 2 | Laceraciones mayores de 10 cm y avulsiones mayores de 25 cm2 de piel, subcutánea y muscular (incluyendo labio, párpado, aurícula y frente) Laceración más profunda y extensa de la lengua Fractura alveolar, fractura condilar, fractura del cuerpo mandibular Fractura maxilar (Tipo Le Fort I, II) Fractura nasal abierta desplazada, conminuta Fractura orbital cerrada Luxación de la articulación temporomandibular Fractura cigomática Lesión del nervio facial |
| 3 | Fractura maxilar de Tipo Le Fort III con pérdida de menos del 20 % de sangre Fractura orbital abierta, desplazada o conminuta |
| 4 | Fractura maxilar con pérdida de sangre de más del 20 % |
Sahni18) describe como principales desventajas de este puntaje que, al ser un derivado del ESL, los problemas en la evaluación de la captura de fracturas más severas desplazadas o conminutas se heredan, los parámetros funcionales no pueden ser registrados en retrospectiva y la importancia clínica del producto matemático simple de factores fisiológicos y anatómicos no está clara.
Escala de Severidad de Lesión Facial (ESLF)
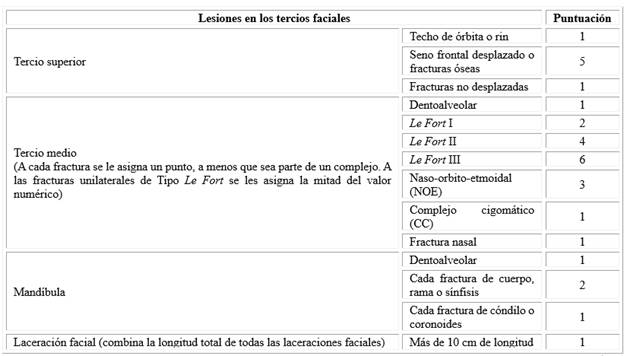
En el 2006, Bagheri y otros 19 propusieron la Escala de Severidad de Lesión Facial. Constituye un valor numérico compuesto por la suma de las fracturas individuales y los patrones de fractura en un paciente. En ese entonces concluyeron que era un método de fácil utilización, ya que divide la cara en tercios horizontales (mandíbula, tercio medio, tercio superior) para lesiones óseas y la longitud total combinada para todas las laceraciones faciales también se anota e incorpora. Asimismo, predice de forma confiable la gravedad de la lesión y es un indicador de la estancia hospitalaria. Es importante destacar que en esta puntuación no se incluyen todas las fracturas de la cara, y no todas ellas se puntean igual, porque no todos los patrones de fractura son iguales en repercusión. Tiene un rango de gravedad de 1 a 29 (Tabla 2).33
Otros autores, entre ellos Sahni,18 reconocen como principales desventajas de esta escala que ignora la posible asociación de lesión craneal con una fractura facial; a pesar de que incluye la longitud de la laceración, ignora su mecanismo de producción y extensión. La escala tampoco ayuda a determinar la modalidad de tratamiento y no tiene en cuenta estructuras anatómicas como el ángulo mandibular, parasínfisis, piso de órbita y pared medial; conminución y pérdida de tejido, dentro de la puntuación.
Otras herramientas
La Escala de Severidad de Fractura Facial (ESFF), presentada en 2010, se derivó de calificaciones numéricas asignadas para lesiones en 41 sitios anatómicos maxilofaciales diferentes.
Por último, en el 2012 surgió el Modelo ZS, para clasificar fracturas craneofaciales complejas.22,34 Su sistema de puntuación se basa en un mapa esquelético codificado por colores. Es una forma metódica de abordar la revisión de las fracturas maxilofaciales basándose en las mejores características de los cuatro modelos conceptuales de PGLM, ESLF, PCD y ESFF. Como principales ventajas se pueden mencionar que incluye como parámetro al trauma dentoalveolar y que está disponible como una aplicación, que permite un acceso rápido y diseñada para que sea fácil compartir los resultados. Sin embargo, para ser un medidor que se basa en las mejores características de los sistemas anteriores, deja de lado el componente crítico del tejido blando e ignora parámetros fisiológicos.18,24
A pesar de ser estas herramientas pronósticas recientes, es evidente aún que deben continuar perfeccionándose. Su uso en la actualidad se ve limitado a servicios hospitalarios, cuya infraestructura informática permita una interacción permanente del personal de salud con una red informática, características que no son propias de las condiciones del medio cubano.
Experiencia cubana
En Cuba no ha sido ampliamente difundido el uso de estas herramientas pronósticas. Sin embargo, autores como Díaz Fernández y Díaz Cardero16 y Díaz Fernández y Fernández Cardero35 reportan el uso de escalas y puntajes de gravedad como el EAL, PGL y el NPGL en sus investigaciones. Como se ha mencionado, son métodos muy útiles, pero presentan sus debilidades durante su aplicación a pacientes con traumas maxilofaciales.
Díaz Fernández y Rodríguez Ricardo28 en el año 2014 presentaron los resultados de un estudio realizado en el Hospital Provincial Clínico-Quirúrgico “Saturnino Lora Torres”, de la provincia Santiago de Cuba, donde aplicaron a un total de 525 pacientes la Nueva Escala Descriptora de Lesión Maxilofacial (NEDLMF), diseñada por los autores, y basada en deficiencias de la AIS-90, como la escasez de afecciones traumáticas maxilofaciales. Adicionaron al aspecto anatómico el funcional y el estético, lo cual, según plantean los autores, le confiere un carácter más integral en la evaluación del trauma facial.
Conclusiones
Sin dudas, en los últimos años se ha intensificado el trabajo de creación de herramientas capaces de pronosticar la gravedad de las lesiones maxilofaciales, haciéndose visible esta labor con la aplicación de tales instrumentos en disímiles estudios alrededor del mundo. Sin embargo, en muchas ocasiones aún se prescinde de su utilización en los servicios de urgencia y se subestima su utilidad como elementos coadyuvantes de la atención del trauma.
A pesar de que se considera que el empleo de estas herramientas tiene una utilidad pronóstica en la atención de urgencia, se reconoce que no existe ninguna que englobe todos los parámetros a medir en la atención del trauma maxilofacial. Adicionalmente, algunas de ellas están diseñadas para ser aplicadas en medios hospitalarios cuyas condiciones estructurales, desde el punto de vista de la informatización, distan de la realidad de los centros asistenciales cubanos. A pesar de esto, tomando en cuenta todas las escalas y puntajes de gravedad del trauma facial mencionados anteriormente, se sostiene el criterio de que la Escala de Severidad de Lesiones Faciales es el instrumento que más se aproxima al contexto de la Isla; además, esta escala ha tenido una amplia difusión en la literatura.19,23,31,33 Son, pues, razones de peso para que sea posible tomarla como referencia para la futura creación de una herramienta pronóstica, cuyos parámetros se adapten a las características de nuestra realidad asistencial.
Existen en la literatura escalas, índices y puntajes para pronosticar la gravedad del trauma maxilofacial en la urgencia. Cada una exhibe ventajas que las convierten en herramientas coadyuvantes de la atención del trauma y desventajas que complejizan su aplicación en el medio hospitalario. Entre las herramientas más utilizadas está la Escala de Severidad de Lesiones Faciales, fácil de aplicar en los servicios de urgencia, pero con deficiencias a la hora de tratar los componentes de tejido blando y óseo. En Cuba hay escasas evidencias de la utilización de estos instrumentos pronósticos en la cirugía maxilofacial por lo que es recomendable su mayor conocimiento, aplicación y perfeccionamiento en la práctica diaria.