Introducción
El síndrome metabólico (SM) constituye hoy día un importante problema de salud, no solo por su alta prevalencia, sino sobre todo por su papel como factor de riesgo para otras enfermedades que implican una gran morbimortalidad.1,2
La presencia de SM se relaciona con un incremento significativo de riesgo de diabetes tipo 2, enfermedad coronaria, enfermedad cerebrovascular y con disminución en la supervivencia, en particular por el incremento unas 5 veces en la mortalidad cardiovascular, que es la complicación más frecuente de la aterosclerosis, reconocida como la mayor pandemia contemporánea.2,3,4 Se considera que hasta 80 % de los pacientes portadores de este síndrome mueren por complicaciones cardiovasculares.5 El SM también se asocia con un incremento global de la mortalidad por cualquier causa y con mayor cantidad de complicaciones y estadía hospitalaria más prolongada.6 Por todo ello se hace necesario su diagnóstico precoz y su tratamiento efectivo a nivel de la atención primaria de salud.
Diversos autores aseguran que la prevalencia de SM aumenta con la edad, de 24 % a los 20 años asciende hasta 40 % en las personas mayores de 60 años.7 Entre otros factores, el aumento en la mayoría de los paísesde los índices de obesidad ha contribuido a aumentar la prevalencia del síndrome metabólico, en particular en la población envejecida.8,9 Algunos autores afirman que la presencia de SM tiene un importante valor predictivo de enfermedad cardiovascular en la población anciana,10 pero otros consideran que el SM podría no tener el mismo valor pronóstico de mortalidad en menores de 60 años que en ancianos, debido a que estas personas con mayor frecuencia presentan causas de muerte no relacionadas con enfermedad cardiovascular.11,12
Las investigaciones sobre la prevalencia del SM se han realizado mayoritariamente en países con características socioeconómicas y culturales diferentes al nuestro.13,14,15 En la literatura publicada en Cuba se han abordado diversas particularidades del SM, pero se han publicado pocos estudios que exploren la prevalencia en la población y otros aspectos epidemiológicos de este síndrome. Por todo ello se realizó esta investigación con el objetivo de caracterizar el perfil del síndrome metabólico en la población de dos consultorios.
Métodos
Se realizó un estudio observacional descriptivo, transversal, en los Consultorios del Médico de la Familia (CMF) No. 1 y 2 del Policlínico Universitario (PU) “Primero de Enero” en el período comprendido de enero a diciembre de 2016.
Se estableció el diagnóstico de SM según los criterios de The Third Report National Cholesterol Education Program (NCEP-ATP III),9 cuando estaban presentes tres o más de las siguientes alteraciones: obesidad abdominal (CC > 102 cm en hombres y > 88 cm en mujeres); hipertensión arterial (≥ 130/85 mmHg); hipertrigliceridemia (triglicéridos séricos > 150 mg/dL o 1,7 mmol/L); concentración de HDL disminuida (HDL < 40 mg/dl o 1 mmol/L) y alteración de la glucemia basal (glucemia en ayunas ≥ 6.1 mmol/l o 110 mg/dl).
A todos los pacientes con SM se les realizó la medición del Índice de Masa Corporal (cuadro).
La muestra estuvo constituida por todas las personas mayores de 20 años de edad, residentes en el área correspondiente a los consultorios médicos que dieron su consentimiento para participar en el estudio. Se excluyeron de la investigación los pacientes discapacitados física-mentalmente, las mujeres embarazadas y los que presentaban enfermedades en etapa terminal. En total se evaluaron 2580 personas.
La información para la investigación se obtuvo de la revisión de las historias clínicas de los consultorios médicos y a todos los pacientes se les realizó exámenes de glicemia, triglicéridos y el colesterol total en ayunas. No fue posible medir el HDL colesterol. Se evaluó la hipercolesterolemia, que si bien no es un componente del SM, es conocida su repercusión en la morbimortalidad por enfermedades cardiovasculares.16,17
Resultados
La población portadora de SM estuvo constituida por 247 personas, por lo que la prevalencia de este síndrome fue de 9,57 %. Hubo un ligero predominio de los pacientes del sexo femenino y aproximadamente la mitad de los enfermos tenía 60 o más años de edad (tabla 1).
Tabla 1 Pacientes con síndrome metabólico según edad y sexo
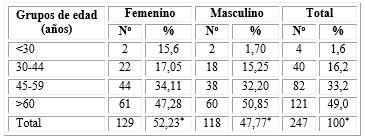
*Porcentajes calculados por fila, resto por columnas
La obesidad abdominal fue el componente hallado con mayor frecuencia, estuvo presente en 168 enfermos, lo que constituye 68,01 % de la muestra, más aún en el sexo masculino, en el que se detectaron 87 portadores de obesidad abdominal (73,73 %). La HTA con tratamiento hipotensor y/o la comprobación de cifras de tensión arterial ≥130/ 85 mmHg se detectó en 98 casos, para 39,69 % de la muestra. Este indicador se halló también mayoritariamente en el sexo masculino, estando presente en el doble de pacientes (54,23 %) que en el femenino (26,35 %). La hiperglucemia en ayunas fue detectada en 115 pacientes (46,56 % de la muestra), predominando en el sexo femenino (47,29 %). La hipertrigliceridemia se encontró en 67 casos (27,13 %), predominando igualmente en el sexo femenino (22,48 %). Se encontró hipercolesterolemia en 86 enfermos (34,82 %), mayoritariamente del sexo masculino, detectándose este indicador en 49 enfermos (41,52 %) (tabla 2).
Tabla 2 Prevalencia de los componentes del síndrome metabólico por sexo
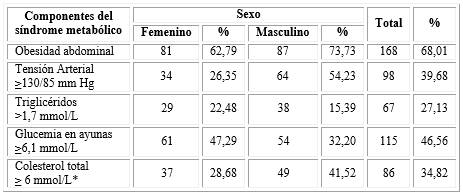
*El colesterol total no es un componente del síndrome metabólico
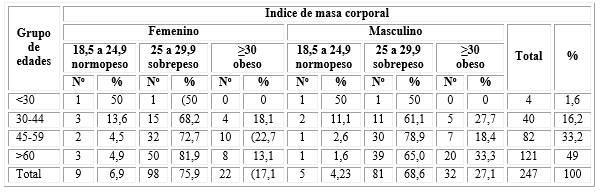
La evaluación de la muestra mediante el Índice de Masa Corporal (IMC) por sexo muestra un predominio del sobrepeso en pacientes del sexo femenino con 98 pacientes para un 75,97 %. Se detectó obesidad en 32 pacientes masculinos para 27,12 %. Solo 14 pacientes (5,66 %) tenía el peso normal de acuerdo al IMC (tabla 3).
Tabla 3 Pacientes con síndrome metabólico según índice de masa corporal y sexo
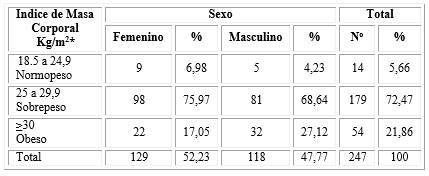
*No hubo pacientes con bajo peso
En la tabla 4 se observa que en relación con IMC, 9 pacientes (6,9 %) del sexo femenino y 5 (4,23 %) del masculino tenían el peso corporal dentro del rango normal. Predominó la presencia de sobrepeso en ambos sexos, siendo mayor este indicador en pacientes del sexo femenino con 60 años o más: 50 casos (81,9 %), no así la obesidad, que estuvo presente en mayor medida en pacientes del sexo masculino con 60 años o más: 20 casos (33,3 %) (tabla 4).
Discusión
Aunque en nuestro país no contamos con un gran estudio poblacional que evalúe la magnitud del problema que constituye el SM,18 los informes de estudios epidemiológicos reportados en nuestro medio muestran una significativa prevalencia del SM en la población cubana, la cual se presenta sobre todo en el segmento de la población mayor de 60 años,19,20 lo que coincide con los resultados de nuestra investigación y con los que en general se reportan en otras latitudes.21,22,23,24,25
Existen criterios contrapuestos en relación con las probabilidades de los pacientes ancianos de padecer complicaciones cardiovasculares. Algunos investigadores plantean que si se utiliza el diagnóstico de SM como pauta para valorar el pronóstico de mortalidad por causa cardiovascular en los sujetos de edad avanzada, se subvalora el impacto de la HTA y el de la hiperglucemia en ayunas como predictores de mortalidad, por lo que en esta población es más importante la evaluación de la presión arterial y de la glucemia en ayunas que la de los demás componentes del SM. Se desconoce por qué entre los pacientes ancianos la obesidad o los valores de triglicéridos y de HDLc no tendrían tanto impacto sobre la mortalidad como entre los individuos más jóvenes.12) Pero otros expertos aseguran que la presencia del SM en la población anciana resulta un potente factor predictivo de episodios cardiovasculares.10
Por otro lado, la circunferencia de la cintura, entre otros índices antropométricos, muestra asociación fuertemente positiva de las mujeres postmenopáusicas con el riesgo de padecer cáncer de mama.26,27
La prevalencia de SM encontrada fue algo menor que la reportada en el estudio DESIR de la Asociación Europea para el estudio de la diabetes, que fue de 23 % en hombres y un 12 % en mujeres,28 pero un estudio realizado en Holguín arrojó resultados aún mayores: 41,3 % de los pacientes presentaron SM.25 Una investigación clásica que aporta información sobre la prevalencia del SM en la población adulta de Estados Unidos es el National Health and Nutrition Examination Survey (NHANES III), el cual estableció que aproximadamente 25 % de los hombres blancos y 21 % de las mujeres blancas de ese país son portadoras de SM. La investigación también encontró que entre los mexicano-americanos, los hombres presentan 29 % y las mujeres 33 %. La edad tiene un rol importante: un adulto de 60 a 69 años tiene 44 % de riesgo de padecer el SM.29 Las tasas de prevalencia de diversos estudios a menudo muestran diferencias ostensibles, probablemente ello dependa de los criterios empleados y las características étnicas y culturales de la población estudiada. En cierta medida, la menor prevalencia encontrada pudiera estar influenciada porque en nuestro estudio no se pudo evaluar el HDL colesterol. No obstante, al igual que los resultados de otras investigaciones realizadas en nuestro medio y en el exterior, los componentes del SM encontrados con mayor frecuencia fueron: obesidad abdominal, hipertensión arterial y diabetes mellitus.30,31,32
En 2004 quedó demostrado por el San Antonio Heart Study,33 que la prevalencia total de obesidad, de diabetes mellitus e intolerancia a la glucosa, de HTA, y el aumento de los triglicéridos y del colesterol sanguíneos, son muy superiores que la de cada uno de estos indicadores de forma aislada. Asimismo, se ha estimado que después del sobrepeso y el tabaquismo, la hipercolesterolemia justifica 20 % del riesgo poblacional atribuible a la enfermedad cardiaca coronaria,34 por lo que hoy día, la prevención y el tratamiento de la hipercolesterolemia en el contexto del riesgo cardiovascular total es considerada un aspecto crucial.17,35,36 En nuestra investigación encontramos que en más de un tercio de los pacientes con SM, sobre todo los del sexo masculino, tenían además hipercolesterolemia, lo que significa un riesgo adicional que poseen estos pacientes para padecer complicaciones vasculares, en primer lugar la enfermedad coronaria.
En lo referente a la prevalencia del SM por sexo, en nuestra investigación encontramos una ligero predominio del sexo femenino, al igual que otros reportes de investigaciones,20,25,37,38 pero algunos estudios no han encontrado diferencias sustanciales en la prevalencia por sexo.19,39
Las mediciones del IMC a los pacientes portadores de SM realizadas por nosotros, mostraron que solo 14 pacientes (5,67 %) tenían el peso corporal dentro del rango normal; el sobrepeso predominó ampliamente en el sexo masculino y aún más en el femenino. Los valores de IMC compatibles con obesidad estuvieron presentes en más de la cuarta parte de los enfermos del sexo masculino, algo menos en el femenino.
Si bien se plantea que existe una correlación fuerte entre la circunferencia abdominal y el IMC, la medición de la circunferencia abdominal, tal como la definen los criterios del ATP III, constituye un parámetro confiable, de más fácil obtención que el IMC para diagnosticar a los pacientes con SM; y la valoración de sobrepeso/obesidad empleando el IMC en lugar de la medición de la Circunferencia de la cintura implicaría que dejara de diagnosticarse un número importante de pacientes con SM.40
Otro aspecto que no debe olvidarse es que no hay una adecuada percepción de riesgo por parte de los médicos, que no diagnostican correctamente este síndrome, y tampoco por la población en riesgo, que desconoce su enfermedad, sus medidas de control y las consecuencias negativas para su salud, que pueden ser prevenidas.18 Además, en no pocas ocasiones el tratamiento farmacológico del SM incluye la toma de varios fármacos varias veces al día, y varios estudios han demostrado que no pocos pacientes, sobre todo ancianos, presentan un serio problema de falta de adherencia a los tratamientos, entre otros al de la hipertensión arterial, lo que constituye un problema de salud que al que se le otorga suma importancia actualmente.17,41,42,43,44 A todo ello se añade la conocida situación demográfica caracterizada por un aumento de la esperanza de vida, y el creciente índice de envejecimiento que ya está enfrentando la población de muchos países, incluyendo Cuba.45
Por todo ello puede decirse que el SM constituye un importante problema de salud, particularmente en el segmento de la población de pacientes con sesenta años o más, que puede ser controlado y sobre todo prevenido, principalmente en la atención primaria de salud.46
El síndrome metabólico se observa con frecuencia en la población, sobre todo en personas con 60 años o más. La obesidad abdominal, la hiperglicemia y la hipertensión arterial, son los componentes más frecuentes. A menudo se detecta hipercolesterolemia en pacientes portadores de este síndrome.