My SciELO
Services on Demand
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Cubana de Pediatría
On-line version ISSN 1561-3119
Rev Cubana Pediatr vol.87 no.2 Ciudad de la Habana Apr.-June 2015
ARTÍCULO ORIGINAL
Comportamiento quirúrgico y complicaciones preoperatorias del colesteatoma gigante
Surgical behavior and preoperative complications of the giant cholesteatoma
MSc. Julianis Loraine Quintero Noa,I Dra. María del Carmen Hernández Cordero,II MSc. Ileana Álvarez Lam,I MSc. Fermín Alejandro Garmendía García,III Dra. Blanca Carrillo Valdez,I Dra. Lydia Báez AllendeI
IHospital Pediátrico Docente Universitario "William Soler". La Habana, Cuba.
IICentro de Neurociencias de Cuba. La Habana, Cuba.
IIIHospital "Miguel Enríquez". La Habana, Cuba.
RESUMEN
Introducción: aunque ha disminuido la incidencia de complicaciones en las infecciones crónicas del hueso temporal, estas continúan siendo un peligro potencial de morbilidad y mortalidad.
Objetivo: caracterizar a los pacientes pediátricos tratados quirúrgicamente por colesteatomas adquiridos gigantes complicados.
Métodos: se realizó un estudio descriptivo, prospectivo, en 11 pacientes pediátricos con grandes colesteatomas y complicaciones preoperatorias, atendidos y tratados quirúrgicamente en el servicio de Otorrinolaringología del Hospital Pediátrico Universitario "William Soler", desde enero de 2001 hasta 2013 (13 años). Tuvieron un seguimiento posoperatorio mínimo, de 6 años. Se realizó otoscopia, otomicroscopia, rayos X de mastoides, tomografía computarizada de oído, así como estudios audiométricos preoperatorios y posoperatorios. La técnica quirúrgica utilizada fue técnica abierta combinada con timpanoplastia y osiculoplastia en una sola etapa. Se analizaron las afectaciones funcionales auditivas posquirúrgicas y las recidivas.
Resultados: las localizaciones de las perforaciones marginales más frecuentes fueron: pars fláccida anteroposterior (n= 5, 45,46 %), seguida por mesotimpánica posterosuperior (n= 4, 36,46 %). Prevalecieron las complicaciones preoperatorias extracraneales (81,82 %). Se observó anacusia preoperatoria (n= 2, laberintitis). No hubo complicaciones transquirúrgicas. El hallazgo quirúrgico más relevante, fue facial timpánico dehiscente (n= 7, 63,64 %), que coincidió con la tomografía preoperatoria. Se realizó timpanoplastia y osiculoplastia en 7 pacientes, tipo III (n= 5; 71,42 %), con pérdida auditiva promedio preoperatoria 53 dB y posoperatoria 38 dB. Fueron reintervenidos 4 pacientes.
Conclusiones: la técnica utilizada reporta resultados quirúrgicos y funcionales posquirúrgicos satisfactorios.
Palabras clave: colesteatoma, complicaciones extracraneales e intracraneales, cirugía del oído medio, timpanoplastia.
ABSTRACT
Introduction: although the incidence of complications in the chronic temporal bone infections has decreased, they remain a potential threat in terms of morbidity and mortality.
Objective: to characterize the pediatric patients who are operated on for complicated acquired giant cholesteotomas.
Methods: prospective and descriptive study of 11 pediatric patients with giant cholesteatomas and preoperative complications; they had been attended to and operated on at the otorrhinolaryngology service of "William Soler" pediatric hospital in the period of January 2001 through January 2013. The postoperative follow-up lasted 6 year. These patients were performed otoscopy, otomicroscopy, mastoid X rays, CT for hearing, as well as audiometric studies preoperatively and postoperatively. The surgical technique was the open one combined with timpanoplasty and ossiculoplasty in one-stage. Postsurgical functional hearing problems and relapses were all analyzed.
Results: the most frequent locations of marginal perforations were anteroposterior flaccid pars (n= 5, 45.46 %) followed by posterosuperior mesotympanic (n= 4, 36.46 %). Preoperative extracranial complications prevailed (81.82 %). There was preoperative anacusia (n= 2, laberintitis). There were no perioperative complications. The most relevant surgical finding was facial tympanic dehiscence (n= 7, 63.64 %) that matched the results of the preoperative tomography. Tympanoplasty and ossiculoplasty were performed in seven patients, type III (n= 7, 71.42 %), with average preoperative hearing loss of 53dB and postoperative one of 38 dB. Four patients were reoperated.
Conclusions: the used technique shows satisfactory surgical and postsurgical functional results.
Keywords: cholesteatoma, extracranial and intracranial complications, middle ear surgery, tympanoplasty.
INTRODUCCIÓN
La otitis media supurativa crónica (OMSC) se define como un proceso inflamatorio crónico del oído medio, asociado a alteraciones tisulares irreversibles, como una secuela cicatrizal definitiva de la membrana timpánica (MT), destrucción y anquílosis de la cadena osicular (CO), una timpanoesclerosis o un colesteatoma. Este último, se considera la complicación más severa de las otitis, de gran importancia en el mecanismo patogénico de la hipoacusia, y se define como la presencia de epitelio escamoso queratinizado dentro de las cavidades del oído medio.1,2 Esta lesión puede destruir importantes estructuras dentro del hueso temporal y provocar complicaciones del sistema nervioso central.3,4 Actualmente las complicaciones infecciosas de las otitis medias crónicas colesteatomatosas (OMCC), se definen con igual sistema de clasificación en extracraneales e intracraneales. Las primeras se subdividen en: extratemporal e intratemporal, y constituyen un problema de salud en la población pediátrica a pesar del uso extendido de antibióticos.5 Las OMCC no controladas se reportan responsables de complicaciones intracraneales.2-4 La disminución de estas, puede condicionar retrasos diagnósticos por falta de sospecha clínica, enmascaramiento por tratamientos antibióticos previos, y mal pronóstico, por lo cual siguen siendo procesos graves que ponen en peligro la vida del paciente.5-8 El diagnóstico del colesteatoma ótico complicado, se valora correlacionando los indicadores clínicos, otoscópicos, otomicroscópicos, las lesiones anatómicas observadas en la tomografía axial computarizada (TAC) de alta resolución del oído (cortes axiales y coronales), que ofrece el diagnóstico certero preoperatorio de la extensión del colesteatoma, que se comprueba posteriormente en los hallazgos quirúrgicos.9-11 El colesteatoma pediátrico se reporta más extenso, agresivo y proclive a la complicación.12-15
Actualmente, la elección de la técnica quirúrgica idónea para el tratamiento de la enfermedad colesteatomatosa sigue siendo un tema controversial y difícil, no resuelto, pero se recomienda por la mayoría de los autores que en presencia de complicaciones se realice la técnica abierta (TA)-canal wall down (CWD), que tiene como ventaja el dominio del campo quirúrgico, mayores posibilidades de eliminación de la lesión, con menos recidiva.4,5,7,11-13 Otros autores proponen técnicas cerradas (TC)-canal wall up (CWU), que conserven la estructura del oído (paredes del conducto, scutum), para conseguir mejores resultados funcionales a expensas de un menor acceso quirúrgico, pero con el inconveniente de mayores posibilidades de colesteatoma residual o recidivante.7 En la cirugía del oído medio con OMCC, se plantean 3 objetivos íntimamente relacionados: eliminar el colesteatoma y evitar su recidiva, controlar la sobreinfección que habitualmente conlleva el colesteatoma, así como la recuperación funcional de la pérdida auditiva. En la enfermedad colesteatomatosa la erradicación del proceso se considera prioritaria, y son los otros 2 objetivos secundarios, aunque exceptuando las técnicas más radicales, siempre se intenta la obtención de un neotímpano y algún tipo de reconstrucción timpanoosicular, y su objetivo lo constituye: establecer una continuidad anatomofuncional estable y móvil entre la membrana timpánica y la ventana oval, y mejorar la capacidad auditiva previamente deteriorada por el proceso osteítico.
Los materiales utilizados para la reconstrucción osicular pueden ser biológicos (injertos) o no biológicos (prótesis), y esto representó un importante avance en la cirugía del oído medio, que hasta la segunda mitad del siglo XX, únicamente perseguía la erradicación del foco infeccioso crónico, capaz de generar complicaciones extracraneales e intracraneales.3,9-16
El objetivo de este trabajo es caracterizar a 11 pacientes pediátricos tratados por colesteatomas gigantes complicados, determinar el comportamiento clínico-quirúrgico sobre la base de la otoscopia, la otomicroscopia, la evaluación imagenológica, los hallazgos quirúrgicos, la eficacia de la TA combinada con timpanoplastia y la reconstrucción osicular (CRO) en una sola etapa o sin reconstrucción timpanoosicular (SRO), las afectaciones funcionales auditivas posquirúrgicas y las recidivas.
MÉTODOS
Se realizó un estudio descriptivo, prospectivo en 11 pacientes pediátricos con colesteatoma gigante y complicaciones preoperatorias, atendidos y tratados quirúrgicamente en el servicio de Otorrinolaringología del Hospital Pediátrico Universitario "William Soler", desde enero de 2001 hasta 2013 (13 años). La casuística presentada, requirió un seguimiento mínimo posoperatorio, de 6 años, como criterio de inclusión en el estudio.
La información se obtuvo directamente del paciente, y se complementó con las historias clínicas. Se recolectó en una planilla de recogida de datos, correspondiente con las variables edad, sexo y manifestaciones clínicas preoperatorias (complicaciones extracraneales e intracraneales). En las extracraneales se contemplaron las extratemporales (absceso subperióstico mastoideo, cigomático y absceso de Bezold), e intratemporales (mastoiditis, fístula laberíntica, laberintitis, petrositis, parálisis facial e hipoacusia -conductiva, neurosensorial y mixta-); y en las intracraneales, las meningitis, el absceso epidural, subdural y encefálico, la trombosis del seno lateral (TSL) e hidrocefalia otítica.
Esta investigación fue aprobada por el consejo científico institucional y comité de ética para la investigación en salud (se aplicó consentimiento informado a padres o tutores). Según protocolo de la consulta de Otología, se realizó una exploración otorrinolaringológica convencional, otoscopia, otomicroscopia, complementada con examen neurológico cuando fue necesario, radiografías simples de mastoides, TAC de oído, así como estudios audiométricos pre y posoperatorios. Además, se realizó otomicroscopia con aspiración para ubicar el sitio de la perforación, la presencia de descamación epitelial, y tejido de granulación o pólipos. En los hallazgos quirúrgicos se valoró la extensión del colesteatoma y las lesiones provocadas por este; y en el posoperatorio, la reinfección, las sinequias, el estado del neotímpano, de la meatoplastia, el colesteatoma recidivante y la reintervención.
La evaluación audiológica se realizó para determinar el grado de afectación auditiva (audiometría tonal liminar preoperatoria y posoperatoria) a los 3, 6, 12 meses, y evolutivamente cada año. Para la evaluación funcional, se tomó el valor promedio de la vía ósea y la vía aérea preoperatoria y posoperatoria, el GAP o la brecha aéreo ósea (diferencia entre la vía aérea y ósea), la media en las frecuencias: 250 Hertzios (Hz), 500 Hz, 1 000 Hz, 2 000 Hz, 4 000 Hz, y la pérdida auditiva promedio o PTA (del inglés Pure Tone Average) preoperatoria y posoperatoria, teniendo en cuenta la vía aérea media de 125-4 000 Hz. Se consideró resultado funcional satisfactorio, si la brecha o GAP no excedió de 20 dB, y aquellos con GAP por debajo de 30 dB, como resultado funcional aceptable.
La técnica quirúrgica utilizada fue la TA, combinada con timpanoplastia y osiculoplastia en un solo tiempo quirúrgico siempre que fue posible, y se concluyó la decisión final durante la cirugía. La vía de acceso quirúrgico fue retroauricular. En la timpanoplastia se aplicó la clasificación de Wullstein modificada, según cita Iñiguez.16 No se realizó ante la presencia de una hipoacusia neurosensorial (HNS) preoperatoria y en los que existía duda sobre completa extirpación del colesteatoma.
Se realizó timpanolastia tipo III en pacientes con supraestructura estapedial (estribo intacto) y móvil. Se emplearon los propios huesecillos de los pacientes (injerto autólogo), para la reconstrucción osicular, aprovechando el yunque y/o el martillo remodelados interpuestos entre la cabeza del estribo y el neotímpano para mantener la relación de superficie, y evitar una caja reducida en profundidad. Se aplicó un fragmento de fascia del músculo temporal por debajo de los restos de la membrana timpánica, avivando a priori los bordes de la perforación. En el moldeado del yunque autólogo, en la timpanoplastia tipo III, se redujo el tamaño de la rama larga, y se talló la parte posterior del cuerpo con fresas de diamante 0,6 y 0,8 mm, teniendo en cuenta la inclinación del mango del martillo, y se moldeó un agujero para la cabeza del estribo.
En la timpanoplastia tipo IV, menos utilizada, en los pacientes con ausencia de la supraestructura del estribo pero presencia de platina móvil, se interpuso el martillo o yunque remodelado. El cartílago del pabellón auricular, se usó para cubrir el conducto semicircular lateral u horizontal (CSL).
Se consideraron causas de recidiva del colesteatoma: las sinequias muro-tegmen (por muro del facial alto, y/o tegmen atical bajo), problemas con la meatoplastia, áreas de mastoidectomía incompleta en receso facial, y disfunción de la trompa de Eustaquio (TE).
Se consideró evolución satisfactoria si en los controles evolutivos posquirúrgicos no se constató recidiva del colesteatoma, y la audición se comportó según variable establecida para la afectación auditiva. Los datos fueron procesados en una base de datos por medio del programa Excel, utilizando medidas descriptivas (porcentajes y promedio). Los resultados se presentaron en tablas y figuras.
RESULTADOS
En los pacientes con OMCC (tabla 1), hubo 81,82 % del sexo masculino (n= 9), y entre 8 y 11 años se alcanzó 54,55 % (n= 6).
En tanto las localizaciones de las perforaciones marginales, fueron en la pars fláccida o membrana de Shrapnell (perforación epitimpánica o atical, antero-posterior [n= 5, 45,46 %], seguida por subligamentosa posterior o mesotimpánica posterosuperior [n= 4, 36,46 %]), las restantes perforaciones, atical posterior y holotimpánica marginal, tuvieron porcentajes inferiores a las anteriores (n= 1, 9,09 %), en cada una. La extensión del colesteatoma en el acto quirúrgico, fue en ático-antro-mastoides-caja, en todos los pacientes. Las lesiones de la cadena osicular se observaron en yunque-martillo (n= 9, 81,82 %), seguida por lesión martillo-yunque-estribo (n= 2, 18,18 %).
Los hallazgos quirúrgicos en estructuras vecinas (tabla 2) fueron: facial timpánico dehiscente (n= 7, 63,64 %), erosión del canal semicircular lateral u horizontal (n= 6, 54,55 %), y, aunque poco frecuente, fístula del CSL. Las complicaciones preoperatorias (tabla 3) se presentaron en 9 pacientes las de tipo extracraneal (81,82 %), en los que las intratemporales estuvieron representadas por mastoiditis (81,82 %), y también, aunque en menor porcentaje, se observó parálisis facial (18,18 %). Las extracraneales extratemporales se presentaron en 3 pacientes (27,30 %), dadas por exteriorización de la infección en 3 direcciones: retroauricular, raíz del cigoma y laterocervical. Dentro de las intracraneales (n= 2 pacientes, 18,18 %), se observaron trombosis del seno lateral, meningitis otógena y absceso epidural.
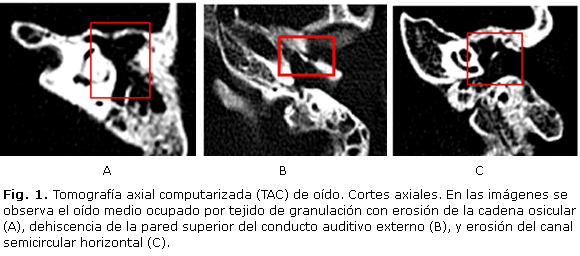
Un paciente de esta serie, con colesteatoma gigante y complicación extracraneal intratemporal (mastoiditis y laberintitis), se correlaciona e ilustra con los hallazgos preoperatorios de la TAC (figura 1).
En los resultados funcionales en 5 pacientes intervenidos con TA y reconstrucción osicular (timpanoplastia tipo III), previo a ser intervenidos, se observó una pérdida auditiva promedio preoperatoria de 53 dB, y en el posoperatorio de 38 dB, con una diferencia absoluta media de 15 dB (figura 2).
Se observó una brecha aéreo-ósea promedio preoperatoria de 34,9 dB, y en el posoperatorio de 27,76 dB, con una diferencia absoluta media de 7,14 dB, entre 0-10 dB, en el 71,42 %, en 5 pacientes, con timpanoplastia tipo III.
La timpanoplastia tipo IV CRO fue realizada en 2 pacientes. La pérdida auditiva promedio preoperatoria fue de 59 dB y la posoperatoria de 39 dB, con una diferencia media absoluta de 20 dB. La diferencia óseo-aérea, evidenció una brecha aéreo-ósea promedio de 50 dB en el preoperatorio y de 29 dB en el posoperatorio, con una diferencia media absoluta de 21 dB, menor de 30 dB, en el 28,57 % de los pacientes con timpanoplastia tipo IV.
En 4 pacientes no se colocó ningún elemento de interposición con el injerto, debido a presencia de cofosis preoperatoria por laberintitis (n= 2) y 2 pacientes fueron reintervenidos. La evolución posoperatoria de los pacientes intervenidos con TA (seguimiento mínimo de 6 años), fue satisfactoria en 7 (63,36 %), y no satisfactoria en 4 (36,64 %) que recidivaron y fueron reintervenidos.
DISCUSIÓN
En la infancia se pueden presentar colesteatomas gigantes, infiltrantes, y su diagnóstico depende de un examen otomicroscópico óptimo.1,5 Los signos y síntomas de colesteatoma pueden pasar inadvertidos durante muchos años en todos los grupos etarios, pero en los niños el problema es aún mayor, ya que rara vez refieren hipoacusia (si la enfermedad es unilateral) u otalgia, y clínicamente el colesteatoma puede demorar meses o años en manifestar complicaciones, lo cual se correlacionó con los resultados de esta investigación, en la que se observaron colesteatomas gigantes, diagnosticados tardíamente.1,3,5,7
De los pacientes operados predominó la mayor proporción en el sexo masculino, lo que coincide con lo reportado por otros autores.3,4 La localización más frecuente de la perforación fue: atical anteroposterior y mesotimpánica posterosuperior, que da origen a colesteatomas invasivos, cuyos patrones de crecimiento se mantienen en el campo de la investigación.17
La otomicroscopia fue la forma más efectiva de identificar: escamas de colesteatoma, pólipos enmascarando lesiones timpánicas aticales (membrana de Shrapnell) y tejido de granulación emergiendo a través de una perforación marginal en la pars tensa, otorrea fétida continua o intermitente, y el grado de severidad de la osteítis de la cadena osicular, lo cual coincide con otros autores.1,3,5,7,18
Grewal19 considera importante identificar un bolsillo o bolsa de retracción, y otros autores describen que se debe desconfiar de una pequeña perforación epitimpánica posterior, que puede conducir a una gran bolsa de insaculación, que se hunde hacia el promontorio con un gran colesteatoma, lo cual coincidió con esta investigación.3,4,19
Se encontraron durante la cirugía alteraciones en la cadena de huesecillos en relación con la osteitis originada por el colesteatoma. La más frecuente fue la necrosis de la apófisis larga del yunque y del mango del martillo, seguido de osteitis de los 3 huesecillos con proporciones similares a otras series.11-13 Maresh y otros,18 describen que el huesecillo más lesionado es el yunque.
Prevalecieron las complicaciones preoperatorias extracraneales, que coincide con los reportes de otros autores.1-3,5 Se destaca como hallazgo relevante la elevada frecuencia de la dehiscencia ósea del segmento timpánico del nervio facial, seguida de la erosión del CSL, diagnosticada en la TAC preoperatoria y confirmada en el transoperatorio, lo cual coincide con lo publicado internacionalmente en otras series.9,10,20
Se realizó en 2 pacientes descompresión con exposición del nervio facial sin apertura de la vaina, debido a parálisis facial, asociada en un paciente con fístula laberíntica del CSL; se comprobó por TAC preoperatoria y durante la cirugía. Clínicamente no se observó vértigo, y la otoscopia neumática para identificar la presencia del signo de la fístula positivo (laberintitis circunscrita), fue negativa. Los resultados posoperatorios fueron satisfactorios, lo cual coincide con reportes de otros autores.3,5,9,10
El tratamiento quirúrgico de la fístula laberíntica, se considera controversial. Se describe realizar la TA sin eliminación de la matriz del colesteatoma, por el mayor riesgo de hipoacusia neurosensorial; pero otros recomiendan removerla totalmente y cubrirla con fascia, ya que la preservación de la audición ofrece resultados similares en ambas técnicas.5,19 En el paciente que se constató fístula de 2 mm no adherida al CSL membranoso, se removió la matriz y se cubrió con fascia de músculo temporal. La experiencia del otocirujano y un acceso quirúrgico adecuado, permitió una cirugía exitosa. Este resultado coincide con lo reportado por otros autores.5,21
Actualmente Szyfter22 reporta 101 abscesos cerebrales otógenos. Mustafa1 y Wu2 describen también la presencia de otras complicaciones intracraneales, aunque estas se muestran poco frecuentes en este estudio, lo cual coincide con otros investigadores.3-5,23 Dos pacientes presentaron complicaciones combinadas intracraneales y extracraneales, poco frecuentes: en una paciente mastoiditis, meningitis y TSL. La TAC preoperatoria mostró el tegmen-tympani dehiscente con duramadre expuesta. La meningitis continúa siendo la complicación intracraneal otógena más común, y cuando se debe a una OMCC, suele asociarse con otras complicaciones intracraneales, como en este caso.3
En otro paciente se observó absceso de Bezold izquierdo contralateral al oído afectado, absceso epidural derecho y TSL, que fue intervenido en conjunto con el neurocirujano. Se realizaron 2 trépanos parietooccipitales, se resecó el trombo, y recanalizó el seno lateral. El absceso de Bezold, aunque actualmente se considera raro, todavía puede observarse. Ocurre cuando la infección penetra en la cresta digástrica y se perfora el vértice de la mastoides, entre el músculo esternocleidomastoideo y el digástrico. En este paciente se observó el característico edema del triángulo posterior del cuello.3 Las lesiones identificadas por TAC -simple y contrastada- evidenciaron el absceso epidural, y ofrecieron información adecuada para planificar la intervención, que fue coincidente con los hallazgos quirúrgicos.15 En reportes recientes se describe la utilidad diagnóstica de la TAC y la resonancia magnética (MRI) en el colesteatoma complicado.9-11,24
La fiebre en agujas con mejoría interpicos y escalofríos en un paciente con OMCC, y al examen otológico, edema en la punta de la mastoides y dolor, causados por obstrucción de las venas emisarias mastoideas (signo de Griesinger), sugieren una trombosis del seno lateral.3,6,25 En este paciente, se observó dolor focalizado en la punta de la mastoides.6,23,25
Se describe una pérdida auditiva de intensidad muy variable en el colesteatoma, y puede no guardar relación con el grado de invasión de la lesión. Si la afección se observa unilateralmente, el déficit auditivo se tolera sin grandes dificultades.4,7 Una pérdida auditiva severa puede convertirse en una cofosis por complicación laberíntica del proceso, sin que el paciente lo perciba clínicamente. En 2 pacientes de esta serie, se observó laberintitis preoperatoria y cofosis, lo que coincide con lo reportado por otros autores.6,18
La timpanoplastia se considera la técnica quirúrgica que conduce a la reconstrucción de la caja timpánica con finalidades funcionales (caja ventilada, conexión entre el tímpano y la ventana oval, y movilidad de las 2 ventanas, oval y redonda). En general los otocirujanos consideran, que el tipo de reconstrucción osicular, muchas veces se determina en el acto operatorio.16 En esta investigación, cuando se encontraron intactos el estribo (móvil), el mango del martillo y la mitad anterior del tímpano, el tipo de reconstrucción seleccionado, fue la interposición del yunque autólogo, previamente moldeado y tallado, lo que fue coincidente con reportes de otros autores.6,13,16
En los pacientes a los cuales se les realizó timpanoplastia y osiculoplastia, al mismo tiempo que la cirugía curativa, no se observó infección posoperatoria, reperforación, ni retracción del neotímpano. Se preservó la vía ósea preoperatoria. Resulta muy interesante y destacable, que la pérdida auditiva promedio preoperatoria y posoperatoria, evidenció la recuperación funcional posquirúrgica, que en esta casuística se mantuvo estable en los estudios audiológicos evolutivos posoperatorios con tiempo mínimo de 6 años, a diferencia de otras series con prótesis de titanio, que reportan buenos resultados audiológicos, pero con limitaciones respecto al seguimiento temporal.6,16
Los huesecillos autólogos se consideran ideales para la reconstrucción osicular, pero en una cavidad intervenida por colesteatoma, su uso fue polémico, por el peligro de existir invasión microscópica del tejido óseo, según fue confirmado por los estudios de Dornhoffer.26
Actualmente en los pacientes pediátricos, las timpanoplastias constituyen un problema controversial. Se reporta la utilización de prótesis osiculares parciales (Partial Osicular Replacement Prótesis [PORP]), y totales (Total Osicular Replacement Protesis [TORP]), de titanio, hydroxilapatita, e interposición de yunque o cartílago autólogo, este último con resultados funcionales similares a esta serie.6,7,16,27,28
Constituye una ventaja el uso de materiales autólogos, ya que en este estudio ofreció dimensiones muy apropiadas para la reconstrucción, y en la observación por varios años, no se presentó la tendencia a la extrusión y a la infección de las prótesis parciales o totales metálicas de titanio, asociadas a retracción y perforación timpánica, reportada en otras series.16,28,29 Además, el uso de injerto autólogo, ofreció una solución más económica, que la utilización de otros materiales de alto precio en el mercado internacional.
Chiossone-Lares, a diferencia de otros autores, es del criterio, que en vista de la poca estabilidad en su contacto de los PORPs y TORPs, se utilicen otros materiales biocompatibles más cercanos a la composición normal de la cadena osicular, como el uso de las cerámicas de hydroxilapatita, y las prótesis de titanio, que se han difundido ampliamente, ya que están diseñadas con alta tecnología y permiten una colocación más precisa sobre la platina o la supraestructura del estribo, con resultados muy satisfactorios en la cirugía del oído crónico.29
Recientemente, Quaranta,30 en 2014, reportó que en los pacientes, a los cuales se les realizó reconstrucción osicular combinada con técnicas abierta y cerrada, en una sola etapa, los resultados funcionales fueron similares en ambas. Ranciæ31 describe la reconstrucción timpanoosicular y técnicas radicales modificadas, en el mismo tiempo quirúrgico, lo cual coincide con este estudio.30,31
Vaamonde-Lago reporta resultados aceptables con la técnica de timpanoplastia con antroexclusión en el colesteatoma de oído medio, pero no recomienda la técnica cerrada en niños con complicaciones intracraneales o extracraneales, lo cual coincide con la experiencia de los autores de esta investigación.27 Se observaron como causa de recidiva colesteatomatosa, las sinequias en la cavidad mastoidea (muro del facial alto y tegmen atical bajo), asociadas a disfunción de la TE, lo cual coincide con los resultados de otros investigadores.2,4,7,11-13
Se concluye, que la técnica quirúrgica utilizada ha logrado menos recidiva, con resultados funcionales satisfactorios, en el colesteatoma gigante de la infancia, y se debe mantener por varios años el control clínico-otológico, audiológico e imagenológico posoperatorio.
REFERENCIAS BIBLIOGRÁFICAS
1. Mustafa A, Kuçi S, Behramaj A. Management of cholesteatoma complications. Our experience in 145 cases. Indian J Otol. 2014;20:45-7.
2. Wu JF, Jin Z, Yang JM, Liu YH, Duan ML. Extracranial and intracranial complications of otitis media: 22 year clinical experience and analysis. Acta Otolaryngol. 2012 Mar;132(3):261-5.
3. El-Kashlan HK, Harker LA, Shelton C, Aygun N, Niparko JK. Otology, Neuro-otology, and Skull Base Surgery. Middle Ear, Mastoid, and Temporal Bone. Complications of Temporal Bone Infections. In: Flint PW, Haughey BH, Lund VJ, Niparko JK, Richardson MA, Robbins KT, et al. Cummings Otolaryngology-Head and Neck Surgery. 5th ed. Philadelphia: Mosby; 2010. p. 1979-98.
4. Dubey SP, Larawin V. Complications of chronic suppurative otitis media and their management. Laryngoscope. 2007 Feb;117(2):264-7.
5. Smith JA, Danner CJ. Complications of Chronic Otitis Media and Cholesteatoma. Otolaryngol Clin North Am. 2006 Dec;39(6):1237-55.
6. Senn P, Haeusler R, Panosetti E, Caversaccio M. Petrous Bone Cholesteatoma Removal with Hearing Preservation. Otol Neurotol. 2011 Feb;32(2):236-41.
7. Roth TN, Haeusler R. Inside-out technique cholesteatoma surgery: a retrospective long-term analysis of 604 operated ears between 1992 and 2006. Otol Neurotol. 2009 Jan;30(1):59-63.
8. Hernández LE, Hernández G. Incidencia de infección y factores relacionados en pacientes tratados con mastoidectomía radical por otitis media crónica. An Orl Mex. 2008;53(3):124-8.
9. De Foer B, Vercruysse JP, Pouillon M, Somers T, Casselman JW, Offeciers E. Value of high-resolution computed tomography and magnetic resonance imaging in the detection of residual cholesteatomas in primary bony obliterated mastoids. Am J Otolaryngol. 2007 Jul-Aug;28(4):230-4.
10. Yu Z, Han D, Dai H, Zhao S, Zheng Y. Diagnosis of the pathological exposure of the mastoid portion of the facial nerve by CT scanning. Acta Otolaryngol. 2007 Mar;127(3):323-7.
11. Nadol JB Jr. Revision mastoidectomy. Otolaryngol Clin North Am. 2006 Aug;39(4):723-40.
12. Phelan E, Harney M, Burns H. Intraoperative findings in revision canal wall down mastoidectomy. Ir Med J. 2008 Jan;101(1):14.
13. Yung M, Jacobsen NL, Vowler SL. A 5-years observational study of the outcome in pediatric cholesteatoma surgery. Otol Neurotol. 2007 Dec;28(8):1038-40.
14. Campos-Navarro L, Barrón-Sotob M, Fajardo-Dolci G. Otitis media aguda y crónica, una enfermedad frecuente y evitable. Rev Fac Med UNAM. 2014 Enero-Febrero;57(1):5-14.
15. Quintero JL. Otitis media crónica. En: De la Torre E, Pelayo EJ, editores. Pediatría. La Habana: Editorial Ciencias Médicas; 2011. p. 2644-54.
16. Iñiguez-Cuadra R, Alobid I, Borés-Domenech A, Menendez-Colino LM, Caballero-Borrego M, Bernal Sprekelsen M. Type III tympanoplasty with titanium total ossicular replacement prosthesis: anatomic and functional results. Otol Neurotol. 2010 Apr;31(3):409-14.
17. Liu W, Xie S, Chen X, Rao X, Ren H, Hu B, et al. Activation of the IL-6/JAK/STAT3 signaling pathway in human middle ear cholesteatoma epithelium. Int J Clin Exp Pathol. 2014 Jan 15;7(2):709-15.
18. Maresh A, Martins OF, Victor JD, Selesnick SH. Using surgical observations of osicular erosion patterns to characterize cholesteatoma growth. Otol Neurotol. 2011 Oct;32(8):1239-42.
19. Grewal DS, Hathiram BT, Saraiya SV. Canal wall-down tympanomastoidectomy: the «on-disease» approach for retraction pockets and cholesteatoma. J Laryngol Otol. 2007 Sep;121(9):832-9.
20. Ceylan A, Bayazit Y, Yilmaz M, CelenK F, Bayramoglu I, Uygur K, et al. Extracranial complications of chronic otitis media. Int Adv Otol. 2009;5(1):51-5.
21. Copeland BJ, Buchman CA. Management of labyrinthine fistulae in chronic ear surgery. Am J Otolaryngol. 2003 Jan-Feb;24(1):51-60.
22. Szyfter W, Kruk-Zagajewska A, Borucki L. Results of treatment of 101 otogenic brain abscesses-56-years experience. Otolaryngol Pol. 2011 Mar-Apr;65(2):88-96.
23. Wanna GB, Dharamsi LM, Moss JR, Bennett ML, Thompson RC, Haynes DS. Contemporary management of intracranial complications of otitis media. Otol Neurotol. 2010 Jan;31(1):111-7.
24. Lin JW, Oghalai JS. Can Radiologic Imaging Replace Second-Look Procedures for Cholesteatoma? Laryngoscope. 2011 Jan;121(1):4-5.
25. Quintero-Noa JL, Álvarez Lam I, Hernández Cordero MC, Meléndez Quintero LL. Complicaciones de las otitis medias agudas y crónicas en el niño. Rev Cubana Pediatr. 2013 Mar;85(1):89-105.
26. Dornhoffer JL, Colvin GB, North P. Evidence of residual disease in ossicles of patients undergoing cholesteatoma removal. Acta Otolaryngol. 1999 Jan;119(1):89-92.
27. Vaamonde-Lago P, Frade-González C, Castro-Vilas C, Lechuga-García R, Labella-Caballero T. Resultados de la timpanoplastia con antroexclusión en el tratamiento del colesteatoma de oído medio. Acta Otorrinolaringol Esp. 2001;52(1):9-13.
28. Cabra J, Monux A. Efficacy of cartilage palisade tympanoplasty: randomized controlled trial. Otol Neurotol. 2010 Jun;31(4):589-95.
29. Chiossone-Lares E, Chiossone-Kerdel JA. Bases Biofísicas para la reconstrucción de la cadena osicular. En: Rivas JA, Ariza HF, editores. Tratado de Otología y Audiología. Diagnóstico y Tratamiento Médico Quirúrgico. 2 ed. Bogotá: Amolca; 2007. p. 339-45.
30. Quaranta N, Iannuzzi L, Petrone P, D'Elia A, Quaranta A. Quality of life after cholesteatoma surgery: Intact-canal wall tympanoplasty versus canal-down tympanoplasty with mastoid obliteration. Ann Otol Rhinol Laryngol. 2014 Feb;123(2):89-93.
31. Ranciæ D. The use of total ossicular replacement prosthesis alter radical tympanomastoidectomy. Vojnosanit Pregl. 2013 May;70(5):463-8.
Recibido: 30 de octubre de 2014.
Aprobado: 20 de noviembre de 2014.
Julianis Loraine Quintero Noa. Hospital Pediátrico Docente Universitario "William Soler". San Francisco y Perla # 10 112, reparto Altahabana, municipio Boyeros. La Habana, Cuba. Correo electrónico: julianis@infomed.sld.cu