Paro cardiorrespiratorio en pediatría durante la COVID-19
El paro cardiorrespiratorio no es más que el cese brusco, inesperado y potencialmente reversible de la función cardiorrespiratoria. Su incidencia en las edades pediátricas varía según las series de casos, entre 8 a 20 por cada 100 000 niños por año, cifra que puede ser cien veces más elevada cuando se trata de paro intrahospitalario (entre 2-6 % de los niños ingresados en una sala de cuidados intensivos).1,2,3
La supervivencia global sigue siendo baja a pesar de todos los adelantos de la ciencia, se plantea una probabilidad de sobrevivir de cerca de 25 % en aquellos niños que sufrieron paro cardiorrespiratorio intrahospitalario, sin embargo, en aquellos que el paro ocurrió fuera del hospital esta probabilidad baja a 10 %.2,3,4
La causa más frecuente en niños es la hipoxia y son varias las enfermedades que lo pueden llevar a esto como son las infecciones respiratorias, la obstrucción de la vía aérea de causa infecciosa o accidental y otras. El fallo cardíaco como causa directa suele ser más común en pacientes con anomalías cardiovasculares previas o por shock de diversas causas. En Cuba, al igual que en muchos más, los mal llamados accidentes constituyen la primera causa de muerte en los mayores de 1 año.4,5,6
Durante la infección por el SARS CoV-2 la totalidad de las series que publican casos pediátricos, resaltan hasta la fecha la presencia de menor número de enfermos graves que en adultos, con un curso mayormente benigno. Son pocos los menores de 18 años fallecidos durante esta epidemia y en los escasas publicaciones que abordan este tema, la mortalidad representa el 0,02 % del total de infestados.6,7,8,9,10
De manera general, es el daño pulmonar con los consiguientes trastornos de oxigenación y ventilación, el responsable más frecuente de paro cardiorrespiratorio en pacientes pediátricos infestados por coronavirus SRAS-CoV-2. La hipoxia severa que afecta a un grupo de pacientes positivos a COVID-19, ha ocasionado la muerte de un porcentaje importante de los fallecidos y ni los ensayos con diversos medicamentos ni las estrategias ventilatorias han sido suficientes para revertir el severo daño pulmonar. Otras causas han sido el daño miocárdico, la sobreinfección bacteriana, los trastornos metabólicos, el agravamiento de enfermedades de base, entre otras menos frecuentes. (6,7,8,9,10)
Resulta de interés resaltar que durante la pandemia nos podemos exponer a dos grandes situaciones: 1). el paro en un niño con diagnóstico confirmado o con una alta sospecha de ser positivo a la COVID-19, y 2) el paro cardiorrespiratorio en un paciente donde es otra enfermedad la causa aparente. En este último grupo pudiera suceder que el paciente haya estado en contacto con el virus y puede estar infestado y agravar la enfermedad de base, o puede incluso estar asintomático a esta infección y representar un alto riesgo de contagio si no asumimos un grupo de recomendaciones desde el diagnóstico de la parada, la alerta al equipo de trabajo hasta las medidas de resucitación.
Reconocimiento del paro cardiorrespiratorio
La ausencia de respuesta a estímulos verbal o doloroso, la ausencia de movimientos respiratorios o la respiración agónica y la no presencia de pulso central, plantean el diagnóstico de paro cardiorrespiratorio.11,12,13
Como excepción a las guías anteriores, se recomienda para aquellos sistemas que mantenían en sus algoritmos básicos el mirar, escuchar y sentir, retirar estos últimos por el riesgo de contagio al acercarnos demasiado al enfermo.11,12,13
La detección precoz continúa siendo una de los eslabones imprescindibles para la adecuada recuperación de estos pacientes, pero esto se puede ver afectado en pacientes positivos a la COVID-19 que están ingresados. Con el fin de disminuir el contagio, se sugiere reducir el personal dentro de la habitación, lo que puede influir negativamente en la vigilancia activa y en detectar precozmente los signos de alarma de parada cardiorrespiratoria.11,12,13
Por lo tanto, en todos estos casos, se adoptarán medidas que permitan monitorear estrechamente al niño en riesgo. Algunos autores sugieren el uso rutinario de sistemas de alerta temprana de riesgo de deterioro clínico. En Cuba está declarado en protocolos que en la evaluación inicial se definiría el estado clínico según el triángulo de evaluación pediátrica (TEP) y que, en el seguimiento al paciente pediátrico ingresado, además del examen clínico rutinario, se evaluara la escala de Tal para detectar precozmente el empeoramiento respiratorio. Otra escala que ayuda en el seguimiento clínico es la Pediatrice early warning score.14,15,16
En muchos centros se añade también la presencia de equipos de respuesta rápida ante las emergencias vitales, de modo que en el menor tiempo posible cualquier niño hospitalizado fuera de la unidad de cuidados intensivos pediátricos (UCIP) que entre en situación de riesgo pueda ser atendido por personal entrenado en emergencias, teniendo en cuenta el valor del tiempo.11,12,13,15,16
En resumen, en este acápite tenemos dos líneas importantes que cumplimentar para mejorar el pronóstico del niño en paro en tiempos de COVID-19: 1) conocer como diagnosticar el PCR, y 2) establecer todas las variantes que nos permita mantener una alta observación para un diagnóstico precoz de empeoramiento y con el menor riesgo posible de contagio al personal de la salud.
Activación del equipo de trabajo
Anterior a la actual pandemia, una vez identificado el paro se activaba de inmediato el equipo de trabajo conformado por lo general por un promedio de seis individuos con funciones específicas: líder, vía aérea, compresiones, monitor desfibrilador, acceso vascular y quien alerta sobre el tiempo.3,5,6
En estos momentos el alto de riesgo de contagio durante la reanimación cardiopulmonar motiva a tomar medidas que influyen negativamente en la rapidez de la actuación. Por una parte, solo debe entrar el personal mínimo necesario (no más de cuatro personas), y dentro de este equipo habrá un encargado de los medios de protección del personal, quien se protegerá y dotará de todos los medios necesarios al resto y velará por que sean usados de manera correcta y no fracase nada durante la resucitación. Para la reanimación cardiopulmonar se recomienda usar mascarilla N95, gafas o careta, batas, doble guantes y de ser posible, delantal.11,12,13
Características de las intervenciones durante la reanimación cardiopulmonar
Se mantienen las recomendaciones de las guías del 2015 con respecto al inicio de la reanimación cardiopulmonar (RCP): compresiones torácicas o con abordaje de la vía aérea según las características de cada país y el sistema de entrenamiento. De manera general, se recomienda iniciar con compresiones torácicas a pesar de que la causa más frecuente en niños es la hipoxia, pero se conoce que el abordaje de la vía aérea se retarda pocos segundos cuando se comienza con masaje y tiene la ventaja que de esta forma sería uniforme para cualquier edad la secuencia de la RCP y facilita, sobre todo al personal de emergencias, que lo mismo pudiera asistir a niños que adultos.5,12
El especialista que diagnostica el paro y da la alerta, inicia las compresiones. Estas se harán con una frecuencia de al menos 120 por minuto, una profundidad según la edad entre 5-6 cm; debe permitir que el tórax se reexpanda y mantener una relación compresiones/ventilaciones de 30:2 para un solo reanimador y 15:2 para dos reanimadores.5
Como podemos ver, excepto por la demora de inicio dada por la colocación de los medios de protección al personal, el masaje cardíaco no sufre cambios importantes con respecto a las guías anteriores. Vale la pena resaltar, que se sugiere la estrategia de solo compresiones con más fuerza aún por el riesgo de contagio, sin embargo, en el niño sigue siendo una última opción, más bien para el personal no lego o sin entrenamiento en vía aérea.12,13,17,18
La apertura de la vía aérea y la ventilación del paciente en paro son las intervenciones que más cambios sufren y que consideramos de vital importancia su conocimiento. En las guías de 2015, se recomendaba ventilar con bolsa máscara si el paciente no tiene un dispositivo en vía aérea en el momento del paro, incluso para personal bien entrenado, teniendo en cuenta que pude ser un proceder demorado y en ocasiones, con alta complejidad.5,11,12,13,19,20
En las recomendaciones recién publicadas en tiempo de COVID-19, cambia la perspectiva y se plantea que en el paciente que no tenga un dispositivo en la vía aérea previo al paro, lo más recomendado es colocarlo rápidamente, preferiblemente un tubo orotraqueal o en su defecto, un dispositivo supraglótico. Este proceder de la intubación debe ser efectuado por el personal con mayor entrenamiento y mediante la técnica de intubación rápida. Si se contase con cajas plásticas que permitan realizar la intubación a su través sería ideal. En cualquier circunstancia, durante este proceso solo puede estar presente quien va a efectuar la intubación y un ayudante para la aspiración, el resto del personal se separaría y las compresiones se detienen. Una vez lograda la intubación, se procede rápidamente a insuflar el cuff con la presión suficiente para evitar el escape, no se darán insuflaciones con bolsa ni se conectará al ventilador hasta que esté insuflado el cuff. El equipo de ventilación estará programado antes de realizar el proceder para evitar más demora.11,12,13
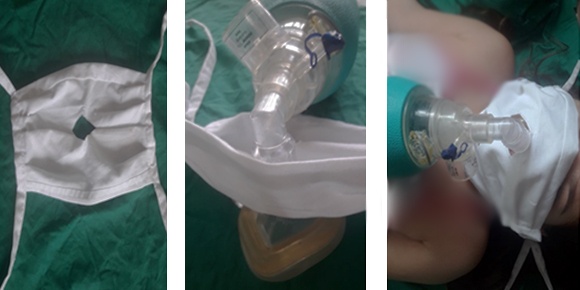
En caso tal de no poderse colocar de inmediato el tubo endotraqueal (TET), se ventilará al paciente con bolsa autoinflable para lo que se tomarán medidas que disminuya el riesgo. La ventilación se realizará a 4 manos y si se cuenta con filtros HEPA, se coloca uno entre la careta y la bolsa; si no, se puede usar un nasobuco perforado en el centro de manera tal que cubra la careta, acoplar la bolsa a su través (Fig. 1) y procurar disminuir las fugas que propician la generación de aerosoles y, por ende, el contagio al personal presente.11,12,13
Para la ventilación con bolsa a 4 manos, el miembro del equipo encargado de la vía aérea será el responsable de mantener la máscara adecuadamente colocada, manteniendo sellaje hermético y con la apertura correcta de la vía aérea (añadir cánula de Guede). Por otra parte, el miembro del equipo encargado de las compresiones, será quien suministre las insuflaciones con la bolsa autoinflable; una vez que corresponda detiene las compresiones para dar las ventilaciones.11,12,13
Si el paciente se encontraba ventilado antes del paro, en la medida que se vaya efectuando la compresión torácica se revisará si la causa del paro es por alguna falla en la ventilación (obstrucción del tubo endotraqueal, fallo del ventilador, entre otras), de no ser así, se mantendrá acoplado y las compresiones no se detendrán para ventilar.11,12,13
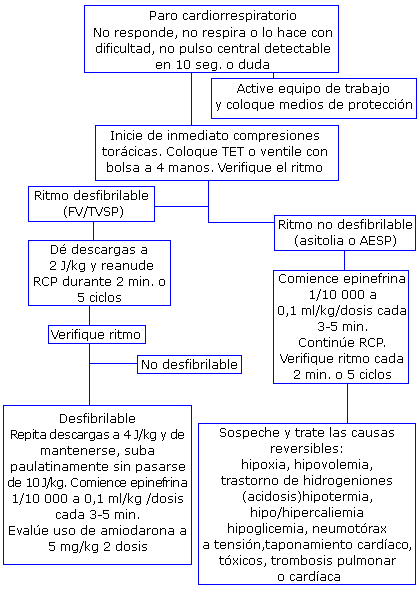
El resto de las acciones a realizar, o sea, colocar monitor desfibrilador para la evaluación del ritmo, el uso de epinefrina5 y demás elementos del algoritmo no sufren cambios (Fig. 2).
Retorno a la circulación espontánea
Una vez logrado que el paciente recupere un ritmo útil, se continuará con los cuidados posparada.21,22 Los objetivos a alcanzar:
Diagnóstico y tratamiento de causa.
Optimización de medidas iniciales.
Normoxemia. Saturación por pulsioxímetro (SpO2)≈92 % (según el daño pulmonar), no hiperoxia.
Normoventilación. Presión parcial de dióxido de carbono (PCO2): 38-42 mm Hg.
Presión venosa central (PVC): 8-12 cm H20.
Tensión arterial media (TAM): normal para la edad.
Ritmo diurético (RD): 1 ml × kg × h.
Evaluación y manejo neurológico.
Control de temperatura corporal.
Lo anterior dependerá de la causa que motivó el paro, el tiempo de RCP, el estado clínico posparo, entre los más importantes. El pronóstico de recuperación neurológica no podrá ser establecido hasta pasadas las 72 horas.23,24,25,26,27
Otro elemento clave en esta etapa es el control del riesgo de contagio con orientaciones destinadas a:28
Desinfectar de todo el instrumental usado en el proceder con todas las medidas requeridas.
Desechar todo el material gastable con las normas epidemiológicas que rigen el destino final del material altamente infeccioso.
Asegurar que el personal presente tenga los medios de protección y estén usándolos correctamente.
Colocar cámara plástica que cubra la cabeza del paciente y la salida del tubo endotraqueal.
Usar humidificador con filtro HEPA -se prefiere- y no los de cascada, en caso de usar este último tener presente que el agua de condensación es altamente contagiosa.
Aislar al paciente.
Fin de la resucitación
Al igual que en otras enfermedades que llevan al paro cardiorrespiratorio, el dictamen de finalizar una RCP y dar por fallecido a un paciente dependerá de múltiples elementos como son el tiempo que se demoró en iniciarse las maniobras de resucitación, el estado previo, las causas del paro, el lugar donde nos encontremos, entre otros.29
En caso de que el paciente fallezca y se sospeche que esté infestado por el SARS CoV-2, se deben tomar todas las disposiciones como si estuviese confirmada la enfermedad y aún posmorten, se recolectarán muestras para estudio del paro cardiorrespiratorio.
El destino final del cadáver será establecido por las normativas vigentes según el momento de la epidemia, por lo que debemos estar informados al respecto sobre la pertinencia o no de la realización de autopsia.
Las acciones a realizar de forma resumida, son las siguientes:
Teniendo en cuenta el retraso del inicio de la reanimación cardiopulmonar por la colocación de los medios de protección, se aplicarán estrategias en cada centro que disminuyan esta demora y en cada pase de visita se evaluará con escalas de deterioro respiratorio (escala de Tal) o de riesgo de empeoramiento (Pediatric early warning score)
Limitar número de personal en la reanimación.
Preferir la intubación orotraqueal que la ventilación con bolsa máscara.
La intubación se efectuará por personal mejor entrenado, con técnica de intubación rápida e inflar el cuff antes de ventilar con bolsa o acoplar al ventilador.
Si ventilación con bolsa, usar nasobuco perforado, filtro HEPA y técnica a 4 manos.
Si retorno a circulación espontánea, optimizar la atención según situación clínica y realizar desinfección profunda de todo lo usado.
Si fallece, tomar muestra si se trataba de un caso sospechoso y definir la disposición final del cuerpo según las regulaciones vigentes.
Consideraciones finales
La pandemia por el coronavirus SARS Cov-2 ha implicado cambios importantes en el ámbito médico. Uno de ellos, es en el caso de la parada cardiorrespiratoria donde se añade la necesidad imperiosa de la protección al personal y la disminución del riesgo de propagación en el medio donde se estén efectuando las medidas de resucitación. Esta necesidad conlleva la pérdida de tiempo en el actuar médico, de ahí que sea imprescindible conocer cada una de las intervenciones en los distintos eslabones de la cadena de supervivencia para poder lograr una recuperación del paciente con el menor número de secuelas posibles y sin contagio al personal de la salud.