Introducción
La pancreatitis aguda (PA) es la inflamación del páncreas exócrino debido a la activación, liberación y autodigestión de la glándula por sus propias enzimas, cuadro que puede cursar con daño local, síndrome de respuesta inflamatoria sistémica y fallo orgánico, que puede llevar en ocasiones a la muerte del paciente.1) Es una afección poco frecuente en la edad pediátrica. Su gravedad se define según datos de laboratorio, compromiso de tejidos circundantes, además de complicaciones locales como necrosis pancreática, absceso y pseudoquiste. La pancreatitis grave ocurre en 15 a 20 % de todos los casos.2) La incidencia de esta entidad ha aumentado en los últimos años.3) Estudios recientes estiman 3-13/ 100 000 niños por año, aproximándose al rango inferior hallado en los adultos.4)
En la revisión de Lowe y Morinville se registraron las 6 principales etiologías y 24 % correspondieron a causa idiopática, 17 % a traumatismo, 15 % a enfermedad sistémica, 14 % a anomalías estructurales, 10 % a fármacos y 8 % a infecciones;5) en tanto otros autores sugieren que la pancreatitis biliar es actualmente la causa más común en niños, que oscila entre 3 y 30 de todos los casos.6)
No existen pautas de diagnóstico basadas en evidencia para pancreatitis en la edad pediátrica. El grupo de Estudio Internacional de Pancreatitis Pediátrica desarrolló una definición inspirada en los criterios de Atlanta, los cuales se redactaron para uso en la población adulta. Según estos criterios, el diagnóstico se realiza con 2 de los siguientes signos: 1) dolor abdominal compatible con pancreatitis aguda, 2) valores de amilasa o lipasa 3 veces superior al límite normal y 3) hallazgos de imagen compatible.7)
Recientemente, se identificaron probables factores de gravedad tempranos que incluyen albúmina sérica, lipasa y recuento de glóbulos blancos con valores patológicos dentro de las 24 horas de iniciados los síntomas, los cuales demostraron un valor predictivo positivo de 35 % y un valor predictivo negativo de 91 %.8)
Durante su evolución pueden presentarse complicaciones locales o sistémicas. Entre las primeras son frecuentes los pseudoquistes con formación de fistulas y consiguiente derrame pleural. Dentro de las sistémicas se mencionan hipocalcemia, hiperglucemia, hiperlipidemia por necrosis grasa, acidosis con shock y fallo renal, además de afectación de diferentes órganos y sistemas: circulatorio, respiratorio (con manifestaciones de distrés), gastrointestinales, alteraciones hepatobiliares con obstrucción biliar, y hematológicas como hemólisis. Las complicaciones severas son poco prevalentes en medicina infantil, no supera el 15-20 % de los afectados.
El presente artículo tiene como objetivo examinar un caso de pancreatitis necrotizante en edad pediátrica, entidad poco frecuente en este grupo de edad y realizar una actualización sobre el abordaje de esta enfermedad.
Presentación del caso
Paciente femenina de 11 años de edad, sin antecedentes patológicos de relevancia, que consultó por dolor abdominal de tipo cólico a nivel epigástrico, asociado a vómitos de características biliosas de 48 horas de evolución. A su ingreso, se encontraba en regular estado general, con signos de deshidratación leve, palidez cutáneo-mucosa, abdomen distendido y doloroso a la palpación superficial. Se realizaron exámenes complementarios que informaron hemograma con leucocitosis en 42 × 109/L a predominio granulocítico (93 %), uremia 56 mg/dl; creatininemia 0,88 mg/dl, glucemia 9.99 mmol/l, amilasemia: 1173 U/l, ERS: 50 mm/1hs.
Se valoró en conjunto con el servicio de cirugía general y se efectuó ecografía abdominal que mostró vesícula biliar multimicrolitiásica y páncreas aumentado de tamaño con estructura heterogénea difusa. Se internó a la paciente en sala general con diagnóstico de pancreatitis aguda y se inició tratamiento agresivo con líquidos, analgesia con morfina y dipirona, ayuno transitorio y antibioticoterapia intravenosa con ceftriaxona a 80 mg/kg/día y metronidazol a 25 mg/kg/día, previa toma de hemocultivos y urocultivo, los cuales resultaron negativos.
A las 48 horas la niña presentó disnea con requerimiento de oxígeno por cánula nasal. Intercurre con atelectasia, derrame pleural bilateral y neumonía izquierda.
Se constataron episodios de hiperglucemia, por lo cual se interconsultó con el área de nutrición infantil, consecuentemente se agrega al tratamiento correcciones con insulina aspártica desde 1 a 4 UI según valor de glucemia.
Al quinto día de internación, si bien había mejorado su actitud, estado general y desaparecido el dolor, continuaba con registros febriles diarios, aunque de menor magnitud en relación con el ingreso, tiene recuento leucocitario, ERS y PCR elevadas, a pesar de haber normalizado los valores de amilasa.
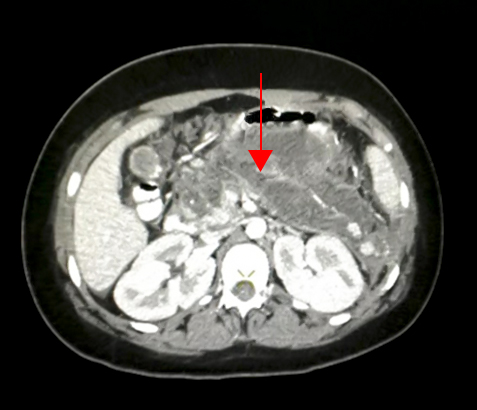
Por tal motivo se interconsultó con especialistas en infectología infantil, se llevó a cabo TAC de abdomen con contraste que informó amplia zona de páncreas reemplazada por colección de baja atenuación, de aproximadamente 120 × 52 mm, atribuible a pancreatitis necrotizante, con necrosis peripancreática sin signos de infección (Fig.). Por este hallazgo, la paciente fue derivada a la unidad de cuidados intermedios donde estuvo 9 días de internación con evolución favorable hasta el alta hospitalaria.
La familia de la paciente conoce que debe completar la terapéutica antibiótica y continuar con controles clínicos ambulatorios.
Discusión
La pancreatitis aguda es una entidad poco frecuente en la edad pediátrica. En nuestra institución se han atendidos en la última década 14 casos, con prevalencia del sexo femenino en concordancia con Restrepo y otros,9) quienes llevaron a cabo un estudio que incluyó 589 niños. En nuestro caso, la paciente presentó la totalidad de los criterios diagnósticos establecidos por la Sociedad Norteamericana de Gastroenterología: dolor abdominal de tipo cólico con foco en epigastrio, valor de amilasa triplicado respecto al valor normal, aumento del tamaño pancreático y disminución de la ecogenicidad en estudio por imágenes.
En la ecografía de ingreso se informó multimicrolitiasis, que fue la principal causa de pancreatitis en niños, de acuerdo con lo referido por Lowe y otros.5)
Los estudios por imágenes son clave en el diagnóstico de pancreatitis aguda para establecer la causa, las complicaciones, y posiblemente predecir el curso de la enfermedad.10)
La paciente ingresó en la sala de internación donde se mantuvo en ayunas, hidrató agresivamente y se manejó el dolor acorde con lo propuesto por numerosos autores.7) Además, se medicó empíricamente con ceftriaxona y metronidazol. Cabe destacar que no existe evidencia suficiente que avale o refute el uso de antibióticos profilácticos en la PA. Las drogas propuestas fueron: carbapenemos, quinolonas y metronidazol.7) Se aconseja su utilización en pacientes que desarrollen sepsis, síndrome de respuesta inflamatoria sistémica relacionada con necrosis infectada, síndrome de disfunción orgánica múltiple o infección pancreática y extrapancreática, sin embargo, se recomienda, además, iniciar tratamiento antibiótico ante el hallazgo de marcadores inflamatorios elevados con el fin de prevenir una infección pancreática secundaria.11) En nuestro caso, el regular estado general de la niña a su ingreso, los elevados valores en los exámenes de laboratorio y las manifestaciones clínicas aparecidas posteriormente motivaron la utilización antibiótica.
Investigaciones actuales manifiestan que el inicio de la nutrición enteral precoz es fundamental para limitar la inflamación local y prevenir las complicaciones.8 Aproximadamente, 20 % de los pacientes experimentan una recaída del dolor cuando comienzan con alimentación oral, en caso de no poder iniciar la vía oral al 3er. o 4to. día, la vía de elección será la nutrición enteral.12) Esta nueva opción terapéutica no fue practicada en nuestra paciente.
Actualmente se conoce de la presencia de múltiples factores que pueden condicionar la evolución tórpida de esta enfermedad, los cuales pueden ser clínicos (signos de shock, hemorragia, insuficiencia renal, edema pulmonar) o de laboratorio (hipocalcemia, hipertrigliceridemia, hiperglucemia, hipoxemia, hipoproteinemia, incremento de urea, leucocitosis y PCR aumentada).8)
Durante la internación la paciente interconsultó por hiperglucemia que requirió tratamiento con insulina aspártica y normalización luego de 48 horas. Además, cursó con aumento de urea y leucocitos en sangre por la hemoconcentración debido a la deshidratación y evolución a pancreatitis necrotizante estéril, a pesar de la terapéutica instituida.
La pancreatitis necrotizante se considera una complicación isquémica, aunque su patogénesis no se conoce por completo. La mortalidad en pacientes sin necrosis es muy baja (alrededor de 1 %), en cambio, en pacientes con complicaciones como la necrosis estéril, puede alcanzar un valor de 11 % y en la necrosis infectada la mortalidad es cercana a 40 %.13) Según la Sociedad Norteamericana de Gastroenterología y Hepatología Pediátrica, el tratamiento de la pancreatitis necrotizante consta de apoyo nutricional, antibioticoterapia, probable requerimiento de cuidados intensivos y, de justificarse, en pocos casos en un segundo tiempo, la intervención quirúrgica.
El tratamiento del páncreas con necrosis mediante necrosectomía temprana dentro de las primeras 72 horas ha demostrado conducir a un aumento de la morbilidad y mortalidad.12 Directrices de la Asociación Internacional de Pancreatología de 2002 sugieren que retrasar la cirugía de necrosectomía por al menos 3 a 4 semanas después del inicio de la enfermedad conduce a una menor morbilidad y mortalidad.14)
Nuestra paciente ingresó a la unidad de cuidados intermedios donde permaneció 9 días internada recibiendo exclusivamente tratamiento clínico. Su evolución fue favorable. Salió de alta hospitalaria con indicación de cumplimiento de la terapéutica antibiótica y continuar con controles clínicos ambulatorios.
Se concluye que, si bien la pancreatitis aguda constituye generalmente una entidad clínica con pronóstico favorable, en ocasiones pueden aparecer complicaciones por lo que resulta fundamental, más allá de su sospecha y la confirmación diagnóstica, iniciar un tratamiento rápido con fluidoterapia agresiva, tratamiento del dolor, alimentación enteral precoz, y de acuerdo a conocimientos actuales, antibioticoterapia de ser necesario con el objetivo de minimizar la aparición de consecuencias indeseables.