INTRODUCCIÓN
Según la Organización Mundial de la Salud, la hemorragia obstétrica (HO) es una de las tres principales causas de morbilidad y mortalidad materna a nivel mundial. Cada año, cerca de 14 millones de mujeres sufren de sangrado posparto; de ellas, 125 000 fallecen, por ello su prevención y el tratamiento es una exigencia para el cumplimiento de los Objetivos de Desarrollo del Milenio.1
Cualquier gestante o parturienta es susceptible de desarrollar una HO, la que puede conducir a la muerte en un corto lapso de tiempo.2,3 Esto puede evitarse en una elevada proporción si se corrigen las alteraciones de la coagulación y se asegura la estabilidad hemodinámica de la paciente, lo que hace tangible el significado social de la monitorización de las pacientes con esta emergencia obstétrica en cada contexto para sustentar las bases de estrategias dirigidas a su control.
En el Servicio de Anestesiología y Reanimación del Hospital “Dr. Agostinho Netoˮ de Guantánamo, Cuba, no se encontró un estudio que de cuentas de qué ha acontecido respecto al tema HO, lo que ofrece pertinencia a este estudio, que se desarrolló con el objetivo de caracterizar la hemorragia obstétrica en este servicio de salud desde el año 2015 hasta 2017.
MÉTODOS
Atemperado a la ética médica, se realizó un estudio descriptivo, longitudinal y prospectivo en el mencionado servicio de salud desde el año 2015 hasta 2017. Los datos fueron obtenidos de las historias clínicas, y de un universo de 388 pacientes que tuvieron diagnóstico de morbilidad materna extremadamente grave, la muestra quedó constituida por las diagnosticadas con hemorragia obstétrica (n= 71).
Se estudiaron las siguientes variables: edad, semanas de gestación, estadía en unidad de cuidados intensivos (UCI), estado al egreso, etiología, variables de laboratorio clínico y hemodinámicas, reanimación con fluidos y hemoderivados, y complicaciones. El estado de choque se consideró de la siguiente manera: clase I (hemodinamia estable), clase II (choque leve), clase III (choque moderado) y clase IV (choque severo) según los criterios de Vélez A.4
Se emplearon los siguientes métodos de investigación: empíricos (análisis documental, instrumentos para la recolección de la información), teóricos (procedimientos de análisis, síntesis, inducción, deducción) y matemático-estadístico (se calculó el porcentaje para el análisis de las variables cualitativas y la media, la desviación estándar (X± DS) y los intervalos de confianza (IC 95%) para las variables cuantitativas. La información se expresó en tablas para facilitar su comprensión.
RESULTADOS
En la UCI del Hospital “Dr. Agostinho Netoˮ de Guantánamo ingresaron 388 pacientes maternas, 71 de ellas por HO (18,2 %), de las que fallecieron tres (0,7 %). La edad media de las pacientes fue de 24,2 ± 6,2 años [IC 95 % 21,8 - 26,7]. La edad gestacional fue de 34,2 ± 6,2 años [IC 95 % 29,8 - 36,7] y la estadía en la UCI fue de 5,9 ± 4,2 días [IC 95 % 5,3 - 6,5].
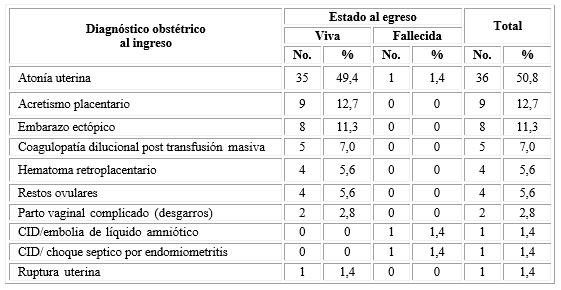
La tabla 1 refleja que las etiologías más comunes de la HO fueron la atonía uterina (50,8 %), el acretismo placentario (12,7 %) y el embarazo ectópico (11,3 %).
Las etiologías en tres egresadas fallecidas fueron la atonía uterina, la coagulación intravascular diseminada (CID) secundaria a embolia de líquido amniótico y a choque séptico por endomiometritis. Las causas de muerte fueron las siguientes:
Causa básica: embolismo líquido amniótico, histerectomía por atonía uterina y por endomiometritis poscesárea.
Causa intermedia: CID secundaria a embolismo amniótico o a choque séptico; coagulopatía dilucional secundaria a choque hipovolémico severo poshemorrágico.
Causa directa: Fallo múltiple de órganos.
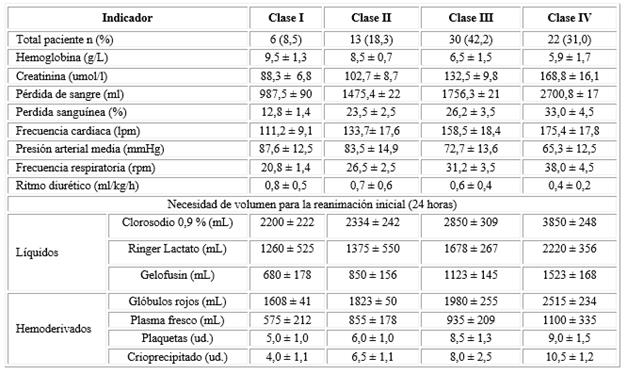
En la tabla 2 se expresa la valoración de indicadores relacionados con la hemorragia obstétrica en las pacientes estudiadas. El 91,5 % de las pacientes presentaron inestabilidad hemodinámica, lo que condicionó el uso de altos volúmenes de fluidos y hemoderivados para su reanimación.
La técnica quirúrgica utilizada según el diagnóstico etiológico de la hemorragia posparto se muestra en la tabla 3 y las más utilizada fue la histerectomía con ligadura de las arterias hipogástricas.
Tabla 3 Técnica quirúrgica utilizada según la etiología de la hemorragia obstétrica

Leyenda: LAH: ligadura arteria hipogástrica; CID: coagulación intravascular diseminada; CD: coagulopatía dilucional
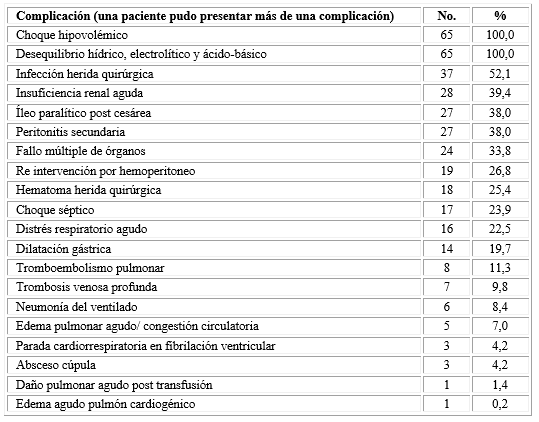
En la tabla 4 se revela que las complicaciones más comunes en las pacientes estudiadas fueron el shock hipovolémico y el desequilibrio hídrico, electrolítico y ácido-básico, que se registraron en todas las pacientes.
DISCUSIÓN
En el hospital “Dr. Agostinho Netoˮ de Guantánamo, Cuba la hemorragia obstétrica es una de las tres primordiales de emergencias obstétricas en el servicio de Anestesiología, y la principal causa de ingreso de las pacientes embarazadas y puérperas en la unidad de cuidados intensivos. En este estudio, todas las pacientes presentaron una HO en las primeras 24 horas postparto, la que fue determinada sobre todo por la atonía uterina. El resultado anterior es armónico con las ideas de otros investigadores que coincidieron al afirmar que las principales causas de HO son la atonía uterina y el embarazo ectópico.4,5
Entre las complicaciones registradas, el choque hipovolémico por sangrado obstétrico fue la más común. Aunque el sangrado a partir de traumatismos del canal blando del parto es causa común de hemorragia posparto inmediata; no predominó en esta casuística. Es un resultado similar a otros autores.6,7)
En relación con el tratamiento quirúrgico, la histerectomía total por hemorragia refractaria fue el más frecuente debido a la repercusión hemodinámica del choque hipovolémico, lo que también ha sido notificado en otros estudios.7,8 Cuando el tratamiento farmacológico resulta insuficiente, se pone en práctica esta última opción. En primer lugar, porque es de interés para el facultativo mantener la fertilidad de la paciente, minimizar la morbilidad, y porque en la actualidad, la radiología vascular intervencionista disminuye la severidad de la HO; pero las condiciones tecnológicas del hospital donde se realizó el estudio no posibilitaron esta aspiración.
El porcentaje de mortalidad por HO fue muy bajo (0,7 %), lo que es coherente con los estudios de otros investigadores cubanos,8,9,10 y se encuentra en los rangos revelados por autores extranjeros,11,12 a lo que contribuyó el manejo multidisciplinario.
Respecto a las causas de muerte, se observó que la más común fue la CID. Los factores determinantes fueron la hemorragia masiva, el embolismo de líquido amniótico y la sepsis puerperal; y al igual que en relación con la edad y estadía de las pacientes en la UCI, los resultados fueron similares al que han señalado investigadores.8,9,10,11,12
En el estudio que se realizó la proporción de paciente con HO fue de 18,2 %, el que se considera bajo al compararlo con la que informaron otros investigadores. Solari y otros13) señalaron que la tasa de mortalidad materna por hemorragias oscila entre 30 y 50 %, y la etiología más frecuente es la atonía uterina.
La magnitud de la hemorragia en relación con el embarazo, el parto y el puerperio tiene una amplia variabilidad mundial debido a la complejidad del diagnóstico, pues se constata la diversidad de definiciones:
hemorragia obstétrica,
hemorragia posparto,
hemorragia masiva obstétrica,
hemorragia obstétrica grave
Las clasificaciones son:
según su relación con el embarazo: el apto y el puerperio (anteparto o posparto),
según el periodo de tiempo posparto en que aparece la HO (primaria o secundaria);
según la magnitud por la cantidad de sangrado (Ej. menor o mayor; ligera, moderada o severa; grave o masiva);
según su evolución a pesar del tratamiento inicial con uterotónicos (continua o en curso incontrolable o activa)].
Un aspecto polémico es el punto de corte para significar las perdidas sanguíneas, pues se asumen la HO como una pérdida de sangre mayor a 500 mL en un parto por vía vaginal y mayor a 1.000 mL en partos por cesárea; o como la pérdida sanguínea de más de 500 mL posterior al nacimiento sin importar la vía obstétrica de resolución.14,15
Sin embargo se está de acuerdo en que muchas pacientes pierden más de 500 mL, después de un parto vaginal, o más de 1000 mL después de una cesárea electiva; lo que es indicativo de que no siempre las pérdidas sanguíneas estimadas son un criterio específico para la consideración del diagnóstico de HO. Además, la estimación de las pérdidas sanguíneas es en la mayoría de las veces subestimada.
Por esta razón, se asume que la HO debe ser un diagnóstico a considerar en toda mujer con sangrado en relación con procedimientos del embarazo, complicaciones, el parto o el puerperio, que potencialmente pueda producir hipovolemia e inestabilidad hemodinámica.
La relación lineal que existe entre la evolución del estado de choque de leve hasta severo y la prescripción de altos volúmenes de fluidos y hemoderivados para lograr estabilidad hemodinámica quedó demostrado en la investigación, modos de actuación que se han recomendado por diferentes protocolos.8,15
La HO constituye una emergencia obstétrica que requiere una reanimación urgente y ordenada, incluso antes de determinar su causa. Se recomienda el uso de paquetes preestablecidos de hemocomponentes (concentrado eritrocitario, plasma fresco congelado (PFC), plaquetas y crioprecipitado) para la restauración de la perfusión tisular mediante la reposición de sangre y líquidos, pero enfocada a la prevención y el manejo de la coagulopatía dilucional secundaria,15-18 pero no se aprecia un consenso en cuanto a su composición, y a la relación entre los hemocomponentes.
Algunos protocolos incluyen una proporción establecida (proporción americana 1:1:1 y europea de 2:1:1 hasta 3:1:1 entre concentrado eritrocitario, PFC y crioprecipitado, otros utilizan la infusión de glóbulos rojos, PFC y plaquetas y en una relación 1:1:1.17,18
También se encomienda en la HO el uso de factor VII activado, concentrado de fibrinógeno o crioprecipitado, complejo de protrombina; sin desatender el uso de la desmopresina en los casos con trastornos hemorrágicos congénitos, de antifrinolíticos como el ácido tranexámico, y de uterotónicos como la oxitocina, la ergometrina, el misoprostol y el carboprost,17,18) entre otras opciones.
Se distingue que, en el manejo de una paciente con HO, el rol del anestesiólogo es clave dentro del equipo multidisciplinario, pues mientras que el obstetra deberá realizar el tratamiento definitivo, el anestesista asegurará el soporte vital de la enferma, aplicando la anestesia que sea conveniente de acuerdo con su estabilidad hemodinámica y comorbilidad.
Conclusiones
La mayor proporción de las pacientes con hemorragia obstétrica presentaron inestabilidad hemodinámica. La causa más común fue la atonía uterina; no obstante, la letalidad fue baja y estuvo determinada sobre todo por la coagulación intravascular diseminada. El choque hipovolémico fue la complicación más común y la histerectomía la técnica quirúrgica más empleada.