My SciELO
Services on Demand
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Cubana de Medicina Militar
Print version ISSN 0138-6557
Rev Cub Med Mil vol.43 no.2 Ciudad de la Habana Apr.-June 2014
ARTÍCULO ORIGINAL
Caracterización de la mortalidad por infarto cerebral reciente en diabéticos
Characterization of recent stroke mortality in diabetic patients
Dr. Sandy González Alfaro, Dra. Tania Arrieta Hernández, DrC. José Hurtado de Mendoza Amat, Dra. Kiomi Menéndez Imamura, Dr. Raúl González Torres, Dra. Dayamí Cantero Castro
Hospital Militar Central "Dr. Carlos J. Finlay". La Habana, Cuba.
RESUMEN
Introducción: la enfermedad cerebrovascular es la tercera causa de muerte en Cuba. La relación epidemiológica entre la diabetes y la enfermedad cerebrovascular tienen un notable interés clínico debido a la elevada prevalencia poblacional de ambos procesos.
Objetivo: caracterizar clínica y anatomopatológicamente a pacientes diabéticos fallecidos con diagnóstico de infarto cerebral reciente, a quienes se les realizó la autopsia entre el 2004 y 2010.
Métodos: estudio observacional, descriptivo de corte transversal, en 77 pacientes diabéticos fallecidos en el Hospital Militar Central "Dr. Carlos J. Finlay". Los datos fueron introducidos y procesados en el paquete estadístico SPSS versión 11.5 para Windows.
Resultados : predominó el sexo masculino; el rango de edad en que más fallecidos hubo fue entre 75 y 84 años para ambos sexos. Las principales manifestaciones clínicas observadas fueron el déficit motor, los trastornos del estado de conciencia y las crisis epilépticas. La principal causa directa de muerte resultó el edema cerebral. Predominaron los fallecidos con niveles elevados de glucemia, en los primeros 14 días; resultó estadísticamente significativa la asociación de la transformación hemorrágica con cifras elevadas de glucemia.
Conclusión: la presencia de glucemia alta incidió en una mayor mortalidad, durante las primeras dos semanas y en la aparición de la transformación hemorrágica del infarto cerebral.
Palabras clave: infarto cerebral, diabetes mellitus, fallecidos.
ABSTRACT
Introduction: the cerebrovascular disease is the thirst cause of death in Cuba. The epidemiological link between diabetes and cerebrovascular disease has a significant clinical interest due to the high population prevalence of both processes.
Objective: to characterize clinically and pathologically deceased diabetic patients who were diagnosed with cerebral infarction and their autopsy was conducted from 2004 to 2010.
Methods: transversal descriptive study in 77 diabetic patients who had died with recent cerebral infarct at "Dr. Carlos J. Finlay" Central Military Hospital. Data was introduced and processed in the statistic packet SPSS 11.5.
Results: the male sex was predominant. The age range predominant was 75 to 84 years for both sexes. The main clinical manifestations observed were mobility deficits, disorders of consciousness, and seizures. The main direct cause of death was cerebral edema. Deceased with high levels of glucose in the first 14 days were in the majority; the association of hemorrhagic transformation with high blood glucose levels was statistically significant.
Conclusion: the presence of high leves of glucose impacted in a bigger mortality, during the first two weeks and in the appearance of hemorrhagic transformation of cerebral infarction.
Key words: cerebral infarction, diabetes mellitus, deceased patients.
INTRODUCCIÓN
La Organización Mundial de la Salud plantea que aproximadamente 15 millones de personas sufren un ictus cada año, de ellas 5,5 millones mueren (el 10 % de todas las muertes producidas).1
Debido al envejecimiento de muchas poblaciones, especialmente aquellas con rápido crecimiento económico, las proyecciones para el 2020 sugieren que el ictus se mantendrá como segunda causa de muerte tanto en países desarrollados como en aquellos en vías de desarrollo; además, en términos de discapacidad estará entre las primeras cinco causas más importantes de carga por enfermedad.2
En Cuba constituye la tercera causa de muerte. En el 2009 se produjeron 9401 muertes debido al ictus, para una tasa bruta de 83,7 x 100 000 habitantes y una tasa ajustada de 109 x 100 000 habitantes.3
La relación epidemiológica entre la diabetes y la enfermedad cerebro vascular (ECV) tienen un notable interés clínico debido a la elevada prevalencia poblacional de ambos procesos. La diabetes incrementa el riesgo de ECV en los pacientes adultos jóvenes y principalmente, en la población femenina. La incidencia de ECV en pacientes con diabetes tipo 2 es de dos a cuatro veces superior a la de la población general. El antecedente de diabetes se ha relacionado también con un peor pronóstico en los pacientes que sufren una ECV y con un mayor riesgo de recurrencia tras esta. Finalmente, la enfermedad cerebrovascular subcortical (infarto lacunar, leucoencefalopatía) se asocia significativamente a la diabetes.4,5
La presente investigación tiene con objetivo caracterizar clínica y anatomopatológicamente a pacientes diabéticos fallecidos con diagnóstico de infarto cerebral reciente y a quienes se les realizó la autopsia.
MÉTODOS
Se realizó un estudio observacional, descriptivo, de corte transversal a 77 pacientes diabéticos fallecidos durante 2004-2010, en el Hospital Militar Central "Dr. Carlos J. Finlay".
Se estudiaron la edad y el sexo, las principales manifestaciones clínicas, las causas directas de muerte, así como la relación entre hiperglucemia y la transformación hemorrágica y la hiperglucemia con la estadía hospitalaria.
Criterios de inclusión:
- Paciente fallecido en el hospital, con autopsia realizada según la metodología convencional, con diagnóstico anatomopatológico de enfermedad cerebrovascular isquémica (ECVI) reciente en la causa intermedia de muerte (CIM) o causa básica de muerte (CBM).
- Paciente fallecido con historia clínica en el archivo de la institución.
- Constancia en la historia clínica de las manifestaciones clínicas y niveles de glucemia durante la fase aguda del infarto.
Criterios de exclusión:
- Fallecido sin historia clínica en el archivo.
- Fallecido que no haya recibido atención médica en el servicio de urgencias del hospital.
- Fallecidos en los que en la historia clínica no se registren las manifestaciones clínicas y/o los valores de glucemia en la fase aguda.
En una primera etapa se revisó la base de datos de autopsias del hospital, a través del sistema automatizado de registro y control de anatomía patológica (SARCAP); se obtuvieron los diagnósticos como CBM o CIM de ECVI reciente; posteriormente se extrajeron los que eran diabéticos y se obtuvo el listado de nombres y apellidos, números de historia clínica, así como el resto de las variables de interés. En una segunda etapa se revisaron las historia clínicas en el departamento de archivo.
RESULTADOS
Durante el período de estudio se realizaron en la institución un total de 3996 autopsias, de ellas, se detectó en 542 la presencia de infarto cerebral reciente (13,5 %); resultado que se ubica dentro del rango reportado en otros estudios.6-9 Del total de fallecidos con infarto cerebral reciente, 77 fueron pacientes diabéticos (14,2 %).
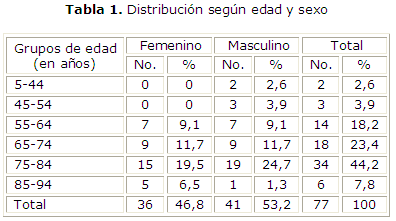
El sexo masculino tuvo un ligero predominio con un 53,2 % sobre las mujeres con 46,8 %, la proporción hombre/mujer fue 1,13:1; el rango de edades varió entre 35 y 94 años. El grupo de edades de mayor cantidad de fallecidos para ambos sexos fue entre 75 y 84 años, con un 24,7 % del total para los hombres y un 19,5 % del total para las mujeres, lo cual representa un 44,2 % del total para ambos sexos. No hubo mujeres fallecidas antes de los 55 años (tabla 1).
De las manifestaciones clínicas, la que más se observó fue el déficit motor en 56 pacientes (72,8 %), seguido de los trastornos de conciencia con un total de 42 pacientes (54,5 %), entre otras (tabla 2).
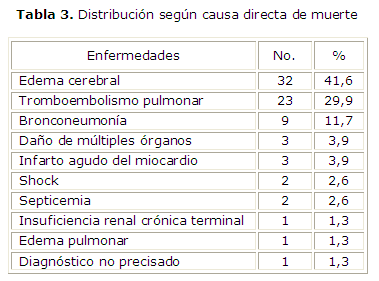
La causa directa de muerte que más se observó fue el edema cerebral en 32 pacientes (41,6 %), seguido del tromboembolismo pulmonar en 23 pacientes (29,9 %), ambos representan más de la mitad de todos los pacientes fallecidos (tabla 3).
En cuanto a los niveles de glucemia, 66 pacientes presentaron niveles elevados (85,7 %,) cifra esperada si se tiene en cuenta que todos los pacientes fallecieron. En cuanto a la transformación hemorrágica, solo 17 pacientes mostraron esta complicación (22,1 %), cifra por debajo de lo esperado pues la posibilidad de instaurarse esta es mayor cuando hay cifras elevadas de glucemia en pacientes con ECVI (tabla 4).
En cuanto a la asociación entre hiperglucemia y transformación hemorrágica, 14 pacientes tuvieron niveles elevados de glucemia (82,4 %); llama la atención, a pesar de no haber significación estadística (p= 0,654), ya que el total de pacientes con transformación hemorrágica solo fue de 17 casos por 60 sin transformación hemorrágica y 52 de ellos también presentaron hiperglucemia (tabla 4).
El tiempo de estadía hospitalaria que más se observó fue entre 4 y 7 días con 19 pacientes (24,7 %), seguido de 1 a 3 días con 18 casos (23,4 %), entre otros. Dentro de los primeros 14 días se ubicaron la gran mayoría de los casos, un total de 70 casos (90,9 %). No se notificaron casos de más de 60 días (tabla 5).
En cuanto a la asociación entre estadía hospitalaria y niveles de glucemia, la mayoría de los pacientes fallecidos antes de los 14 días mostraron cifras elevadas de glucemia; en este sentido se observaron diferencias estadísticamente significativas (p= 0,04) (tabla 5).
DISCUSIÓN
El riesgo de padecer ECV aumenta con la edad, tanto para los hombres como para las mujeres, debido a la acumulación progresiva de la aterosclerosis, a los cambios que sufre la red vascular cerebral, al consiguiente deterioro de esta producto a cambios degenerativos y ateroscleróticos, 10 sumado a la acumulación de otros factores de riesgo vascular y al tiempo de exposición a estos.11 En Cuba, con un sistema de salud avanzado, con una esperanza de vida al nacer de 76 años para los hombres y de 80 para las mujeres,3 y el envejecimiento poblacional evidenciado en las últimas décadas, se justifica el hallazgo en la investigación de un aumento de la mortalidad por infarto cerebral en diabéticos a partir de los 65 años, en correspondencia con lo encontrado en la bibliografía nacional 2,3,12,13 e internacional.11,14,15
En cuanto al sexo, se plantea que los hombres tienen un mayor riesgo de padecer ECV, tal y como se observó en la investigación, resultado similar a otros estudios nacionales12,16-18 e internacionales.11,19 Sin embargo, las mujeres tienen una mayor esperanza de vida al nacer y la incidencia de ECV incrementa con el avance de la edad. En mujeres mayores de 85 años existe una mayor incidencia de ECV;20 a esto se une una aceleración de la aterosclerosis debido al fin de la función ovárica y por ende el cese de la producción hormonal, lo que provoca la pérdida de la protección hormonal, unido a un aumento cada vez más frecuente de la obesidad, diabetes mellitus, hipertensión arterial, tabaquismo e ingestión de bebidas alcohólicas, mucho mayor en la última década en este sexo.14,21-23 Es por estas razones que en los países desarrollados la aterosclerosis, en su forma cardiaca y la cerebral, está entre las cinco primeras causas de muerte en la mujer posmenopáusicas,23,24 todo lo cual justifica el hecho de que, a diferencia de los hombres, todas las mujeres fallecieron después de los 55 años.
Tanto en la bibliografía consultada como en este trabajo, se observó que el déficit motor fue el que más predominó, similar resultado obtuvo García y otros;25 a continuación se ubicaron los trastornos del lenguaje y los trastornos de conciencia. En el estudio realizado por Fernández y otros17 en La Habana, igualmente el déficit motor fue el que más apareció, seguido de los trastornos de los pares craneales y del lenguaje; la cefalea presentó una notable diferencia, pues esta se observó en una menor cantidad de pacientes que en el presente estudio. El resto de los trabajos consultados no estudiaron las manifestaciones clínicas.
La razón por la que predominaron el déficit motor y los trastornos del lenguaje y habla (afasia y disartria respectivamente) fue por una mayor afectación del territorio anterior o carotideo. Las crisis de naturaleza epiléptica (convulsiones sintomáticas agudas o no), en el trabajo de Fernández y otros17 se observaron como manifestación clínica de debut en el 2,5 % de los pacientes, muy inferior a lo encontrado en este trabajo. En el referido estudio se estudiaron las crisis solo como manifestación clínica de debut del ictus, no así en esta investigación, en la cual se estudió como manifestación clínica durante toda la estadía del paciente. La cantidad de pacientes que presentaron crisis no fue elevada si se tiene en cuenta que todos eran diabéticos (la mayoría con cifras elevadas de glucemia) y además fallecieron. El trastorno de conciencia, igualmente frecuente en la serie estudiada y muy superior al encontrado por Fernández,17 se debió quizás a la asociación de infarto cerebral e hiperglucemia observada en la mayoría de los pacientes (todos fallecidos), generalmente por edema cerebral, lo cual clínicamente se corresponde con disminución del estado de conciencia.
En relación a la causa directa de muerte, el edema cerebral es causado por la liberación de mediadores químicos durante la injuria cerebral. Su evolución varía desde su solución total hasta la formación de hernias cerebrales de diferentes localizaciones, por lo que resulta de vital importancia su adecuado tratamiento,26 tanto por el mecanismo vasogénico como citotóxico implicado en la génesis de este.19,26-30
García13 obtuvo que el 81,3 % de los pacientes fallecidos y con autopsia presentó edema cerebral y herniación de las amígdalas cerebelosas. González y otros31 en un trabajo realizado en el Hospital "Lucía Iñiguez Landín" de Holguín, reflejó que el edema cerebral fue también la principal causa directa de muerte en un 51,4 % de los fallecidos por infarto cerebral reciente; en ambos estudios el resultado obtenido fue superior al nuestro. Sin embargo, en otro trabajo realizado en el mismo hospital, pero con 2 años menos de estudio, por Ramírez y otros,32 se encontró el edema cerebral como causa directa de muerte en el 13,7 % de los pacientes fallecidos por infarto cerebral, cifra muy inferior a la encontrada en este trabajo.
Los grandes infartos que involucran el hemisferio cerebral o cerebeloso pueden ocupar espacio y debido al efecto de masa desarrollar el edema cerebral. El deterioro neurológico se observa como resultado de las hernias transtentoriales o del uncus. La extensión de la isquemia adyacente de los territorios vasculares puede producir cambios en el tejido por compresión de la arteria cerebral anterior o la arteria cerebral posterior contra la ínsula.29
El infarto del cerebelo puede provocar la compresión del tallo cerebral y una hidrocefalia obstructiva, y desarrollar también edema. El deterioro progresivo del nivel de conciencia, empeorando el déficit neurológico, la cefalea y la náusea o el vómito pueden anunciar clínicamente el ataque de edema cerebral.27
En cuanto al tromboembolismo pulmonar, en los trabajos antes citados31-32 no constituyó una de las principales causa directa de muerte, fue en ambos la bronconeumonía la segunda causa, seguido del fallo de múltiples órganos.
La aparición en estos pacientes de tromboembolismo pulmonar se ve favorecido por el hecho de tener varias condiciones que producen estasis venoso como la pobre movilización y la edad avanzada, así como la diabetes; todos son considerados como estados productores de hipercoagulabilidad. Al romperse el equilibrio existente entre los factores que protegen y los que estimulan la trombosis comienza el proceso de formación del trombo desde donde se desprende el émbolo que ocluye la circulación menor.3
Las cifras elevadas de glucemia plasmática se relacionan con el crecimiento del volumen del infarto, mayores tasas de discapacidad y un aumento de la mortalidad. Por otro lado, la hiperglucemia disminuye la efectividad de la fibrinólisis intravenosa, consigue menores tasas de recanalización arterial y aumenta su complicación más temida, la transformación hemorrágica. Hasta el momento, los estudios aleatorizados que han probado la disminución de las cifras de glucemia en la fase aguda del ictus no han demostrado beneficios clínicos. Actualmente se recomienda el monitoreo de la glucemia durante el ingreso hospitalario con el objetivo de conseguir cifras de normoglucemia, para evitar ascensos por encima de 155 mg/dL (8,6 mmol/L), umbral a partir del cual pueden aparecer las complicaciones.34
Un porcentaje importante de los pacientes con hiperglucemia en la fase aguda en la ECVI son ya diabéticos, en el resto esta se desencadena por la liberación de cortisol y noradrenalina secundaria al estrés que acompaña al proceso. El cerebro humano no dispone, como otros órganos, de depósitos energéticos, por ello las células del sistema nervioso central precisan un flujo sanguíneo continuo que aporte el oxígeno y la glucosa necesarios para mantener su actividad metabólica. Esto convierte al cerebro en un órgano especialmente vulnerable a la isquemia.34
El estudio multicéntrico Glycemia in Acute Stroke (GLIAS), realizado en España por el grupo de estudio de enfermedades cerebrovasculares, buscó establecer el umbral de glucemia por encima del cual se observara la mala evolución de los pacientes. Se estableció el punto de corte en 155 mg/dL (8,6 mmol/L). Cualquier elevación de la glucemia por encima de esta cifra tras el ictus, durante las primeras 48 h, confería un mal pronóstico en cuanto a mayores tasas de discapacidad (puntuación > 2 en la escala de Rankin modificada) y mortalidad. Esto ocurría de forma independiente a la severidad del ictus, al tamaño del infarto, a la edad del paciente y a la presencia o no de diabetes previa.35
Muchos infartos isquémicos sufren transformaciones hemorrágicas. Estas hemorragias suelen ser petequiales y se producen dos o más semanas después del infarto, generalmente sin consecuencias clínicas. En aquellos individuos con émbolos proximales y grandes infartos dístales, la trombolisis y la recuperación del flujo sanguíneo de alta presión dentro de la región isquémica tiende a provocar hemorragias secundarias precoces, de peor pronóstico (más del 30 % de los pacientes con una obstrucción proximal de la arteria cerebral media sufren hemorragia secundaria precoz).36
Los estudios epidemiológicos, aparte de mejorar el conocimiento sobre la historia natural de la enfermedad, han demostrado que la mayoría de los pacientes fallecen en las primeras 24 a 72 h, como consecuencia de la alteración del metabolismo neuronal, el infarto evoluciona formando edema cerebral, si este es importante provoca aumento de la presión intracraneal.37
González y otros31 en su trabajo también notificaron la mayoría de los fallecidos dentro de los primeros 14 días, con un predominio de los fallecidos en los primeros 3 días con un 31,6 % del total para la ECVI (no estudió en las primeras 24 h), seguido de 8-14 días y de 4-7 días con un 26,4 % y 23,5 % respectivamente.
En el trabajo realizado en la terapia intensiva del Hospital "Calixto García"9 se halló el mayor porcentaje de estadía (44,7 %) entre 3 y 7 días para ambos tipos de ECV, la mortalidad precoz (< 48 h) fue de 84,2 %.
Las unidades de ictus han informado disminución de la mortalidad intrahospitalaria en un 19 %, la dependencia en un 29 % y una mejor prevención de las complicaciones.38 Es recomendable la creación de estas unidades, en los hospitales que no cuentan con ellas. Por otra parte, se puede afirmar que la presencia de glucemia alta incidió en una mayor mortalidad, durante las primeras dos semanas y en la aparición de la transformación hemorrágica del infarto cerebral.
REFERENCIAS BIBLIOGRÁFICAS
1. Mackay J, Mensah G. Deaths from stroke. In: The Atlas of Stroke. Geneva: World Health Organization; 2007.
2. Buergo M, Fernández O, Coutín J, Torres R. Epidemiology of cerebrovascular disease in Cuba, 1970 to 2006. MEDICC Rev. 2008;10(2):33-8.
3. Ministerio de Salud Pública. Dirección Nacional de Registros Médicos y Estadísticas de Salud. Anuario Estadístico de Salud 2011. La Habana: MINSAP; 2012. [citado 12 Jun 2012]. Disponible en: http://files.sld.cu/dne/files/2010/04/anuario-2011e3.pdf
4. Tejada García J, Redondo Robles L. Epidemiología de la enfermedad vascular cerebral en los pacientes diabéticos. Av Diabetol. 2010;26:397-402.
5. Blanco M, Rodríguez-Yáñez M, Castillo J. Ataque isquémico transitorio y riesgo de trombosis cerebral en pacientes con diabetes: prevención y tratamiento. Av Diabetol. 2010;26:403-7
6. Hurtado de Mendoza J, Álvarez R, Borrajero I. Discrepancias diagnósticas en causas de muerte detectadas por autopsias. Cuba, 1994-2003. Primera parte. Patología. 2008;47(2):81-9.
7. Hurtado de Mendoza J, Álvarez R, Borrajero I. Discrepancias diagnósticas en causas de muerte detectadas por autopsias. Cuba, 1994-2003. Segunda parte. Patol Rev Latinoamer. 2009;47(2):81-9.
8. González L, Campos R, Hurtado de Mendoza J. Aterosclerosis cerebral: evaluación de la calidad de los diagnósticos premortem. Rev Cubana Med Mil. 2008;37(2):1-6.
9. Sánchez M, Blanco J, Lino L, Rodríguez L. Complicaciones clínicas en fallecidos por enfermedad cerebrovascular en el hospital Calixto García. Rev Cubana Med Int Emerg. 2007;6(3):790-805.
10. Sán Clemente C, Pedregosa A, Rovira E. El ictus en manos del internista. Factores de riesgo vascular. Rev Clin Esp. 2008;208:339-46.
11. Moreno VP, García-Raso A, García-Bueno MJ, Sánchez-Sánchez C, Meseguer E, Mataa R, et al. Factores de riesgo vascular en pacientes con ictus isquémico. Distribución según edad, sexo y subtipo de ictus. Rev Neurol. 2008;46(10):593-8.
12. Flores H, Beguería R, Olivera I, Alvarez R, Flores Y, Baños H. Comportamiento de la mortalidad por enfermedad cerebrovascular en pacientes hipertensos. Rev Haban Cienc Med. 2008;7(2):11-9.
13. García A, Almeida E, Pérez O, Gutierrez L. Enfermedad cerebrovascular durante el segundo semestre del 2003 en Cuidados Intermedios de Medicina. Rev Cubana de Med Int Emerg. 2004;3(4):95-105.
14. Díaz-Guzmán J, Egido Herrero JA, Gabriel-Sánchez R, Barbera G. Incidencia del Ictus en España. Bases metodológicas del estudio Iberictus. Rev Neurol. 2008;47:617-23.
15. Tabereaux P, Brass L, Concato J, Bravata D. Hospital admissions for stroke among the very old in the USA. Neuroepidemiology. 2008;31(2):93-9.
16. Rodríguez A, Capote A, Salellas J, Ballester A. Efecto de la hiperglucemia en la mortalidad hospitalaria del infarto cerebral. AMC. 2011 May-Jun;15(3):12-24.
17. Fernández O, Luna L, Buergo MA, Concepción M. Caracterización de los pacientes con infarto cerebral dados de alta en un hospital de La Habana durante 1998. Rev Neurol. 2001;32(10):929-34.
18. Lureiro IC, León L, Testar J, Guedez R, Madruga C, Posada PR. Evaluación clínico epidemiológica de la morbimortalidad por enfermedad cerebrovascular en el Hospital Militar de Matanzas. Rev Avanz Cien. 2005;8(2):4-11.
19. Gómez JC, Pérez T, Zarranz J, Garibi JM, Gutiérrez G, Velasco F, et al. Patología cerebrovascular en un hospital terciario. Situación actual y puntos de mejora. Rev Neurol. 2005;40(12):723-8.
20. Holroyd-Leduc JM, Kapral MK, Austin PC, Tu J. Sex differences and similarities in the management and outcome of stroke patients. Stroke. 2000;31:1833-7.
21. Lewsey J, Gillies M, Jhund P, Chalmers J, Redpath A, Briggs A, et al. Sex differences in incidence, mortality, and survival in individuals with stroke in Scotland, 1986 to 2005. Stroke. 2009;40(4):1038-43.
22. Palnum K, Andersen G, Ingeman A, Krong B, Bartels P, Johnsen S. Sex-related differences in quality of care and short-term mortality among patients with acute stroke in Denmark. Stroke. 2009;40:1134-9.
23. Gargano J, Wehner S, Reevers M. Sex differences in acute stroke care in a statewide registry. Stroke. 2008;39:24-9.
24. Lugones M, Ramírez M. Síndrome climatérico relacionado con la hipertensión arterial y otros factores en la mujer climatérica y menopáusica. Rev Cubana Obstet Ginecol. 2007;33(1):3-10.
25. García MD, Casas JM, Cara M. Enfermedad cerebrovascular aguda en el Área Sanitaria Norte de Córdova. Rev Neurol. 2007;44(2):68-74.
26. Sivenius J, Tuomilehto J. Continuos 15 year decrease in incidence and mortality of stroke in Finland: the FINSTROKE Study. Stroke. 2004;35:420-5.
27. Putaala J, Curtze S, Hiltunen S, Tolppanen H, Kaste M, Tatlisumak T. Causes of death and predictors of 5-year mortality in young adults aftter first-ever ischemic stroke. The helsinki young stroke registry. Stroke. 2009;40:2698-703.
28. Yew K, Cheng E. Acute stroke diagnosis. Am Fam Physician. 2009;80:33-40.
29. Hofmeijer AA, Kappelle L, Jaap H, Van der Worp B. Predictors of life-threatening brain edema in middle cerebral artery infarction. Cerebrovasc Dis. 2008;25:176-84.
30. De la Torre F, Moniche F, Palomino A, Cayuela A, Vigil E, Dolores M. Falsos diagnósticos de ictus en los servicios de urgencias. Rev Neurol. 2010;50(8):463-9.
31. González AF, Romero SI, Mariño M. Comportamiento de algunas variables clínico epidemiológicas en pacientes fallecidos con diagnóstico de enfermedad cerebrovascular. III Congreso de regional de medicina familiar Wonca Iberoamericana. 2012 [citado 12 Jun 2012]. Disponible en http://cimfcuba2012.sld.cu/index.php/xseminarioAPS/2012/paper/view/485/256
32. Ramírez G, Almaguer NA, Guillén T, Molina LE, Acosta I. Comportamiento de algunas variables en fallecidos por enfermedades cerebrovasculares. Hospital Clínico Quirúrgico "Lucia Iñiguez Landín" 2003-2006. Corr Cien Med Holg. 2009;1(1):1-11
33. Jovin T, Demchuk A, Gupta R. Pathophysiology of acute ischemic stroke. Continumm Lifelong Learning Neurol. 2008;14(6):28-45.
34. Gilo F, Herrera A, Anciones B. Recomendaciones para el adecuado control glucémico durante el ingreso después de un accidente vascular cerebral. Av Diabetol. 2010;26:408-13.
35. Fuentes B, Castillo J, San Jose B, Leira R, Serena J, Vivancos J, et al. The prognostic value of capillary glucose levels in acute stroke: the glycemia in acute stroke (GLIAS) study. Stroke. 2009;40:562-8.
36. Derex L, Hermier M, Adeleine P, Pialat J, Wiart M, Berthzene Y. Clinical and imaging predictors of intracerebral haemorrhagein stroke patients treated with intravenous tissue plasminogen activator. J Neurol Neurosurg Psych. 2005;76:70-5.
37. Arboix A, García-Eroles L, Massons J, Oliveres M, Targa C. Acute stroke in very old people: clinical features and predictors of in hospital mortality. J Am Geriatr Soc. 2000;48:36-41.
38. Barret K, Khatri P, Jovin T. Complications of acute ischemic stroke: prevention and management. Continumm Lifelong Learning Neurol. 2008;14(6):61-79.
Recibido: 15 de julio de 2013.
Aprobado: 9 de enero de 2014.
Sandy González Alfaro. Hospital Militar Central "Dr. Carlos J. Finlay". Avenida 114 y 31, Marianao, La Habana, Cuba. Correo electrónico: sandyga@infomed.sld.cu