My SciELO
Services on Demand
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista Cubana de Medicina Militar
On-line version ISSN 1561-3046
Rev Cub Med Mil vol.45 no.4 Ciudad de la Habana Sept.-Dec. 2016
ARTÍCULO ORIGINAL
Resultados de la craneoplastia con el uso de cemento Genta 1 en los defectos óseos postraumáticos
Cranioplasty Results Using Genta 1 Cement in Posttraumatic Bone Defects
Yvei González Orlandi, Yanely Jardines Hinojosa, Jorge Nueva Matos, Ernesto Piñón Fiallo, Yasser Arias Salabarría, Jesús de la C. Loritte Díaz
Hospital Militar Central "Dr. Carlos J. Finlay". La Habana, Cuba.
RESUMEN
Introducción: la reconstrucción de defectos de la bóveda craneana constituye un reto para el cirujano. Durante las últimas décadas, muchas han sido las variantes quirúrgicas para su aplicación, así como los materiales utilizados para ello.
Objetivo: mostrar los resultados en la realización de craneoplastias con el uso de cemento Genta 1 en pacientes con defecto óseo del cráneo, secundario a traumatismo craneoencefálico.
Métodos: se realizó un estudio de serie de casos que abarca desde el año 2009 hasta septiembre de 2014 a 20 pacientes con traumatismo craneoencefálico que les dejó como secuela un defecto óseo del cráneo, requiriendo posteriormente de craneoplastia.
Resultados: predominó en el adulto joven y el sexo masculino. En cuanto al diámetro del defecto, predominó el pequeño, seguido de los medianos. En relación con la topografía, prevalecieron los frontales derechos. Predominó la modalidad de abordaje tardío de la craneoplastia luego de la aparición del defecto. Las principales complicaciones fueron el hematoma subgaleal y la deformidad cosmética residual.
Conclusiones: la mayoría de los defectos tratados fueron pequeños y medianos, localizados en la región frontal derecha, la modalidad de abordaje más empleada fue la tardía y existió un mínimo de complicaciones.
Palabras clave: craneoplastia; cementos quirúrgicos; trauma craneoencefálico; defecto óseo del cráneo; metilmetacrilato.
ABSTRACT
Introduction: The reconstruction of defects of the cranial cavity constitutes a surgical challenge. Many have been the surgical variants for its application during the last decades, as well as the material used for it.
Objectives: To evaluate the results in craneoplasty realized with cement Genta 1 in patients with osseous defect secondary to cranial injury.
Methods: It was done a descriptive, retrospective and longitudinal study extended from 2009 to 2014 in 20 patients with cranial injury that left them as consequence an skull's osseous defect which needed subsequent craneoplasty.
Results: The injuries predominated in young adults and male sex. Small defects were the more frequent, followed by middle sized and only a large one. In relation with topography, they prevailed in right frontal region of the skull. The belated approach was the most used treatment adopted for the craneoplasty. Subgaleal haematoma and the residual cosmetic deformity were the main complications.
Conclusions: Majority of cranial defects were small and middle sized, topographycally situated on the right frontal region and the belated approach was the most frequent treatment adopted for the craneoplasty.
Keywords: Craneoplasty; surgical cement; brain injury; osseous defect of the skull; methilmetacrilate.
INTRODUCCIÓN
Petronius, en 1565, fue el primero en describir detalladamente una craneoplastia.1 Van Meeken, en 1670, reparó un defecto craneal en un hombre con un hueso de perro, pero existió gran oposición de la iglesia por "entorpecer las ideas de Dios" y fue forzado a retirar el hueso.2 Algunos médicos empezaron a experimentar con hueso para craneoplastia en el siglo XIX y a principios del XX. Macewen, en 1888, informó que el reimplante de fragmentos de hueso antisépticos podía ser usado para craneoplastia. 3
Los materiales aloplásticos empezaron a ser empleados con el constante desarrollo de la craneoplastia. También, placas de celuloide, aluminio, platino y plata. Sin embargo, el uso de materiales aloplásticos para craneoplastia no se extendió hasta el principio de la Segunda Guerra Mundial con la introducción del tantalum y el metilmetacrilato.4-6
El trauma es la causa más frecuente de la deformidad de la bóveda craneana, tanto en civiles como en militares.6 En tiempo de paz este tipo de lesiones es consecuencia de los accidentes del tránsito, los industriales y las heridas por arma de fuego. En tiempo de guerra, la causa de los defectos óseos del cráneo es secundaria a lesión por fragmentos de minas o metralla.7 Las lesiones que derivan de acciones combativas o de la guerra, que son el resultado de heridas por arma de fuego, constituyen un problema reconstructivo poco frecuente, ya que en su gran mayoría son relacionados con lesión cerebral letal.8
En nuestro centro, basado en los buenos resultados reportados con el uso de este material9-11 y al encarecimiento de las mallas de titanio, se ha venido usando en los últimos cinco años el cemento Genta 1 (surgival®), el cual está compuesto por dos fracciones, una de polvo integrada por: polimetilmetacrilato, benzoyl peroxide, sulfato de bario, sulfato de gentamicina, y una líquida compuesta por: metilmetacrilato, butimetacrilato, N-dimetil-p-toluidin, hidroquinona. Este compuesto solo está contraindicado en pacientes con alergia a los aminoglucósidos.
El propósito de este trabajo es mostrar los resultados obtenidos con el uso de este material.
MÉTODOS
Se realizó un estudio de serie de casos que abarcó desde el año 2009 hasta septiembre de 2014 en 20 pacientes con traumatismo craneoencefálico que dejó como secuela un defecto óseo del cráneo que requirió craneoplastia posterior. A todos los pacientes se les aplicó el cemento Genta 1 (Surgival® ). (Figura).
Criterios de selección: todos los pacientes a quienes se realizó craneoplastia postraumática con cemento Genta 1 en el período antes mencionado. Se excluyeron dos pacientes de los cuales no se pudo obtener los datos necesarios para dar respuesta a las variables seleccionadas.
Se analizó un grupo de variables como la edad, el sexo, mecanismos del trauma, tamaño y topografía del defecto óseo, tiempo de realización de la craneoplastia y complicaciones de la craneoplastia.
Los resultados se llevaron a tablas y gráficos de distribución de frecuencias, usando la cantidad, la media y el total para el análisis y discusión de los datos.
En todo momento se mantuvo el anonimato y la confidencialidad en el manejo de los datos, así como la responsabilidad y veracidad a la hora de hacer el informe final del trabajo.
RESULTADOS
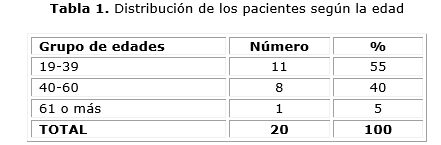
El grupo de edades más frecuente donde se realizó la craneoplastia fue entre 19 y 39 años (n=1; 55 %), seguido del grupo entre 40 y 60 (40 %), 80 % fueron varones. (Tabla 1).
Teniendo en cuenta el mecanismo del trauma, pudimos apreciar que en la mayoría de los pacientes se debió a accidentes automovilísticos (60 %), seguidos de las heridas por arma blanca y las caídas de altura (25 % y 10 % respectivamente). (Tabla 2).
La mayoría de los defectos óseos resultantes, fueron de pequeño diámetro (n=14; 70 %), seguidos de los de diámetro mediano (n=5; 25 %). (Tabla. 3).
En relación con la topografía de los defectos, predominaron los frontales (n= 16; 45 %), principalmente derechos (n=7), seguidos de las combinaciones de estos (n=5; 25 %), con la misma lateralidad predominante que las descritas para los frontales (n=4).
En cuanto al tiempo transcurrido entre el establecimiento del defecto y la realización de la craneoplastia, en 11 casos se realizó el proceder entre 4 y 6 meses (55 %). La tabla 4 muestra la relación entre el tiempo transcurrido desde el trauma hasta la realización de la craneoplastia.
Los hematomas subgaleales se presentaron en dos pacientes, seguidos de una deformidad cosmética residual.
DISCUSIÓN
El traumatismo craneoencefálico (TCE) es más frecuente en el adulto joven. En nuestro país, la mortalidad por accidentes ocupa el quinto lugar. Las caídas y los accidentes de tránsito son las causas más frecuentes, con un predominio en hombres;12 sin embargo, no está desglosado por sistemas afectados, es decir, no se reportan en el anuario estadístico cubano, resultados específicos en relación al TCE. Múltiples han sido las iniciativas desarrolladas por la Sociedad Cubana de Neurología y Neurocirugía en los cuatro simposios realizados de neurotrauma, desarrollados en el país para tratar de rescatar la información estadística relacionada con el TCE, pero hasta el momento esto no ha sido posible.
Muchas de las lesiones traumáticas son debidas a fracturas deprimidas del cráneo o heridas penetrantes producidas por misiles o arma blanca. La mayoría de ellas requiere exploración y desbridamiento del material que generalmente está contaminado. Estos fragmentos de hueso contaminados son extraídos antes, quedando el defecto óseo residual. Luego de la recuperación, los pacientes frecuentemente solicitan la reparación de estos defectos.13
En la práctica neuroquirúrgica actual, la indicación más común de craneoplastia es después de realizada una craniectomía descompresiva.14 La corrección quirúrgica del defecto óseo residual, es usualmente realizada después de 6 a 8 semanas de realizado el proceder, asumiendo que el paciente se ha recuperado del daño inicial y se encuentra en mejores condiciones clínicas. El flap óseo autólogo obtenido de la primera cirugía es preferido para corregir el defecto, brindando un excelente resultado cosmético13,14 y pocas complicaciones. Varios han sido los métodos propuestos para la conservación del flap, siendo la opción intraabdominal la más usada aunque no escapa a complicaciones como: la reabsorción ósea (del 5 al 10 % de los casos) como resultado de necrosis hipovascular y la sepsis del flap. 15,16
La mayoría de los neurocirujanos están de acuerdo en que los factores estéticos y protectores son los principales criterios a tener en cuenta a la hora de decidir una craneoplastia. Aunque es polémico, muchos hacen hincapié en el valor de la craneoplastia en pacientes con epilepsia después de craniectomía y el "síndrome de trefina" y no menos importante resulta el daño psicológico secundario que sufren la mayoría de estos pacientes.17
En la revisión bibliográfica realizada para este trabajo, no encontramos artículos que relacionen el uso de materiales aloplásticos con el tamaño del defecto óseo. Sin embargo, existen estudios que plantean que el diámetro del defecto y el tiempo de craneoplastia es variable y no guarda una relación directa con el síndrome postcraniectomía.18 En nuestro trabajo, los resultados en el tratamiento a los defectos pequeños y medianos con cemento Genta 1 fueron excelentes. En el caso de los grandes defectos sugerimos la combinación con otros materiales como el titanio, para evitar la fractura del material así como el defecto cosmético residual.
La región frontal resulta la más frecuentemente afectada en cuanto a la topografía de los defectos. Esto está en relación con la realización de craniectomías descompresivas en esta área. No obstante, en este estudio no fue esta la causa directa que originó los defectos tratados, aunque pensamos está en relación con el nivel de exposición al trauma que tiene esta región y al defecto cosmético residual que deja a los pacientes.
El tiempo de craneoplastia resulta tema de debate. Retrasar la reparación del defecto craneal es aconsejable en pacientes que experimentan hipertensión intracraneal. La inserción de un hueso o placa acrílica puede incrementar, con la presión, la hipertensión intracraneal preexistente y resultar en el empeoramiento neurológico. Hasta que el edema cerebral no sea resuelto y la recuperación neurológica del paciente no se haya estabilizado, la craneoplastia debe ser pospuesta.19
También debe estar pospuesto este proceder en pacientes con infección latente o manifiesta, en presencia de infección del cuero cabelludo, osteomielitis local o sepsis a otro nivel. Estos materiales pueden suministrar un sitio óptimo para la proliferación de la infección y finalmente la abscedación. Aunque el tiempo óptimo para la realización del proceder después de una sepsis es controversial, la mayoría de los neurocirujanos esperan un mínimo de 6 meses antes de considerar la reparación craneal definitiva.19,20
Por otra parte, es necesario tener en cuenta el criterio de los pacientes o sus familiares a la hora de decidir el tiempo para el tratamiento del defecto. Muchos prefieren recuperarse de la primera cirugía, visitar el hogar y después corregir el defecto óseo.
A diferencia de otros materiales de implante aloplásticos, el metilmetacrilato es algo plástico y muy fuerte. Mientras es blando, puede ser aplicado donde sea necesario, moldeado al área fácilmente y luego fijado íntimamente al cráneo con cualquier material a nuestro alcance. Cuando se ha endurecido después de 20 minutos, se pone permanentemente fijo en posición con el contorno que el cirujano deseaba.21,22
El uso de este tipo de cemento quirúrgico está contraindicado en pacientes alérgicos a alguno de sus componentes.23 Las complicaciones que se presentaron en los pacientes a los que les fue aplicado fueron mínimas y pudieron ser corregidas.
Se concluye que el uso del cemento Genta 1 tiene buenos resultados en la realización de craneoplastias, fundamentalmente en pacientes con defectos óseos pequeños y medianos secundarios al TCE. Puede ser realizado de forma precoz o tardía, en cualquier región topográfica craneal y con un mínimo de complicaciones que pueden ser corregidas sin dificultades.
REFERENCIAS BIBLIOGRÁFICAS
1. Dominic AH, Abigail JF, Edward PB, Monson L, Khe choyan D, Sandi Lam. History of synthetic materials in alloplastic cranioplasty. Neurosurg Focus. 2014;36(4):e20.
2. Carson LV, Goodrich JT, Laand Prestigiacomo CHJ. History of craniotomy, cranioplasty and perioperative care. Neurosurg Focus. 2014;36(4):12-15.
3. Balan JR, Tripathy S. Lid cranioplasty: An elegant method of calvarial reconstructions. J Craniofac. 2014;4(2):100-3.
4. Seckin Aydin, Baris Kucukyuruk, Bashar Abuzayed, Sabri Aydin, Galip Zihni Sanus. Cranioplasty: Review of materials and techniques. J Neurosci Rural Pract. 2011;2(2):162-7.
5. Lokendra Gupta, IN Aparna, Dhanasekar Balakrishnan, Lingeshwar Deenadayalan, Puneeth Hegde, Priyanka Agarwal. Cranioplasty with custom made alloplastic prosthetic implant: A case report. World J Clin Cases. 2014;2(9):482-7.
6. Barnes Woodhall, R. Glen Spurling. Tantalum Cranioplasty for War Wounds of the Skull. Ann Surg. 1945;121(5):649-68.
7. Woodhall B, Spurling RG. Tantalum Cranioplasty for War Wounds of the Skull. Ann Surg. 1945;121(5):649-68.
8. Bonfield CM, Kumar AR, Gerszten PC. The history of military cranioplasty. Neurosurg Focus. 2014;36(4):E18.
9. Huanq GJ, Zhongs S, Susarla SM, Swanson EW, Huang J, Gordon CR. Craniofacial reconstruction with poly (methyl methacrylate) costomized cranial implants. J Craniofac Surg. 2015;26(1):64-70.
10. Tiwana P, Jaberi J, Gambrell K, Finn R, Madden C. Long-term clinical autcome analysis of PMMA cranioplasty for skull defects. J Oral and Maxilofac Surg. 2011;69(9):e35-e36.
11. Han SE, Lim SY, Pyon JK, Mun GH, Bang SI. Aesthetic refinement of secundary cranioplasty using methyl methacrylate bone cements. Aesthetic Plast Surg. 2013;37(3):592-600.
12. Ministerio de Salud Pública. Anuario Estadístico de Salud. 44 ed. La Habana: MINSAP; 2016 [citado 24 Oct 2016]. Disponible en: http://www.sld.cu/sitios/dne/
13. Sobani ZA, Shamim MS, Zafar SN, Mohsin Qadeer, Najiha Bilal, Syed Ghulam Murtaza, et al. Cranioplasty after decompressive craniectomy: An institutional audit and analysis of factors related to complications. Surg Neurol Int. 2011;2(3):123-5.
14. Lacerda Gallardo A, Martín Pardo JC, Martín Chaviano D, Taca Gil N. Craneoplastia en pacientes con craniectomía descompresiva por un traumatismo craneoencefálico grave. Rev Chil Neurocirug. 2013;39(3):109-13.
15. Sundseth J, Sundseth A, Berg-Johnsen J, Sorteberg W, Lindegaard WF. Cranioplasty with autologous cryopreserved bone after decompressive craniectomy. Complications and risk factors for developing surgical site infection. Acta Neurochir. 2014;56(4):805-11.
16. Mehmet Sabri Gürbüz, Ozgur Celik, Mehmet Zafer Berkman. Infection of Cranioplasty Seen Twenty Years Later. J Korean Neurosurg Soc. 2012;52(5):498-500.
17. Coulter IC, Pesic-Smith JD, Cato-Addison WB, Khan SA, Thompson D, Jenkins AJ, et al. Routine but risky: A multi-centre analysis of the outcomes of cranioplasty in the Northeast of England. Acta Neurochir. 2014;156:1361-8.
18. X. Huang L. Wen. Technical Considerations in Decompressive Craniectomy in the Treatment of Traumatic Brain Injury. Int J Med Sci. 2010;7(6):385-90.
19. Mark P. Piedra, Andrew N. Nemecek, Brian T. Ragel. Timing of cranioplasty after decompressive craniectomy for trauma. Surg Neurol Int. 2014;5(2):25-7.
20. Samuel JL, Hanasono MM, Skoracki RJ. Scalp and Calvarial Reconstruction. Semin Plast Surg. 2008;22(4):281-93.
21. Bum-Joon K, Ki-Sun H, Kyung-Jae P, Dong-Hyuk P, Yong-Gu Chung, Shin-Hyuk K. J. Customized Cranioplasty Implants Using Three-Dimensional Printers and Polymethyl-Methacrylate Casting. Korean Neurosurg Soc. 2012; 52(6):541-6.
22. Caro-Osorio E, De la Garza-Ramos R, Olazarán-Salinas F. Cranioplasty with polymethylmethacrylate prostheses fabricated by hand using original bone flaps: Technical note and surgical outcomes. Surg Neurol Int. 2013;4(2):136-8.
23. Pikis S, Goldstein J, Spektor S. Potential neurotoxic effects of polymethylmethacrylate during cranioplasty. J Clin Neurosci. 2015;22(1):139-43.
Recibido: 16 de noviembre de 2016
Aprobado: 16 de enero de 2017
MSc. Dr. Yvei González Orlandi. Hospital Militar Central "Dr. Carlos J. Finlay". Dirección electrónica: iveyglez@infomed.sld.cu